3.0 T磁共振动态增强及扩散加权成像在浸润性乳腺癌腋窝淋巴结转移诊断中的应用价值
2022-07-28罗兆丽杨春华王芳芳姚辉莉刘跃娜
罗兆丽,杨春华,王芳芳,姚辉莉,刘跃娜
(新乡医学院第三附属医院磁共振室,河南 新乡 453000)
乳腺癌(mammary cancer,MC)是女性群体高发恶性肿瘤类型,浸润性MC为病灶细胞侵入小叶腺泡或者乳腺导管基底膜,早期浸润性MC患者多出现乳晕情况异常、乳头出现溢液、腋窝淋巴结(axillary lymph nodes,ALN)肿大等表现[1,2]。ALN转移为MC患者早期病灶转移主要方式,是否存在ALN转移患者其后治疗方式制定以及预后评估关系密切[3]。选择高效无创检查方式评价浸润性MC患者ALN转移成为目前研究者关注重点。磁共振(MRI)是MC患者诊断重要影像学方式之一,MRI可以清楚显示出病灶形态学特征、病灶血流动力学特点、病灶组织细胞水分子扩散情况等相关信息,具有安全以及软组织分辨率优异等优势,已被逐渐应用于MC检查、诊断以及预后评估中[4]。研究者多集中于MRI检查在MC患者病情诊断、疗效评估以及预后预测等方面探究[5],MRI检查在MC患者ALN转移上诊断价值研究相对缺乏,尚需要大量研究予以证实。本研究分析了早期浸润性MC患者ALN转移诊断中采用MRI动态增强(dynamic contrast-enhanced,MRI-DCE)及扩散加权成像(Diffusion weighted imaging,DWI)应用价值,为后期ALN转移诊断选择合适影像学方式提供参考意见。
1 资料与方法
1.1 一般资料2017年7月至2021年7月我院收治的143例早期浸润性MC患者,纳入标准:①采用病理组织学检查确诊浸润性MC;②接受手术治疗;③分期为Ⅰ~Ⅱa期;④术前接受MRI检查;⑤各项资料完整。排除标准:①在行MRI检查前已经接受治疗;②淋巴结已向远处转移;③近期接受腋窝、上腹部或者胸腔手术;④隐匿性MC;⑤合并其他类型肿瘤;⑥双侧MC。患者年龄32~72岁[(49.76±12.53)岁];接受前哨淋巴结活检术57例、保乳手术86例。
1.2 3.0 T MR动态增强及扩散加权成像检查方法
采用3.0T MRI扫描仪(上海联影公司UMR770型)进行检查,扫描过程需要双侧乳腺相控线圈,通道选择10通道,检查医师需要指导患者以俯卧位接受检查,身体保持水平后以头先进方式检查。需行轴位快速自旋回波T1、横轴位T2压脂、冠状位T2压脂、DWI、MRI-DCE扫描,扫描参数见表1,经由肘正中静脉团注方式选择高压双筒注射器于第一个时相末将钆类造影剂注入,注入剂量、速度分别为0.2 mmol/kg、2.5 ml/s,进行注射同时行第二个时相扫描,共扫描7个时相以获得时间-信号强度曲线(TIC)图。
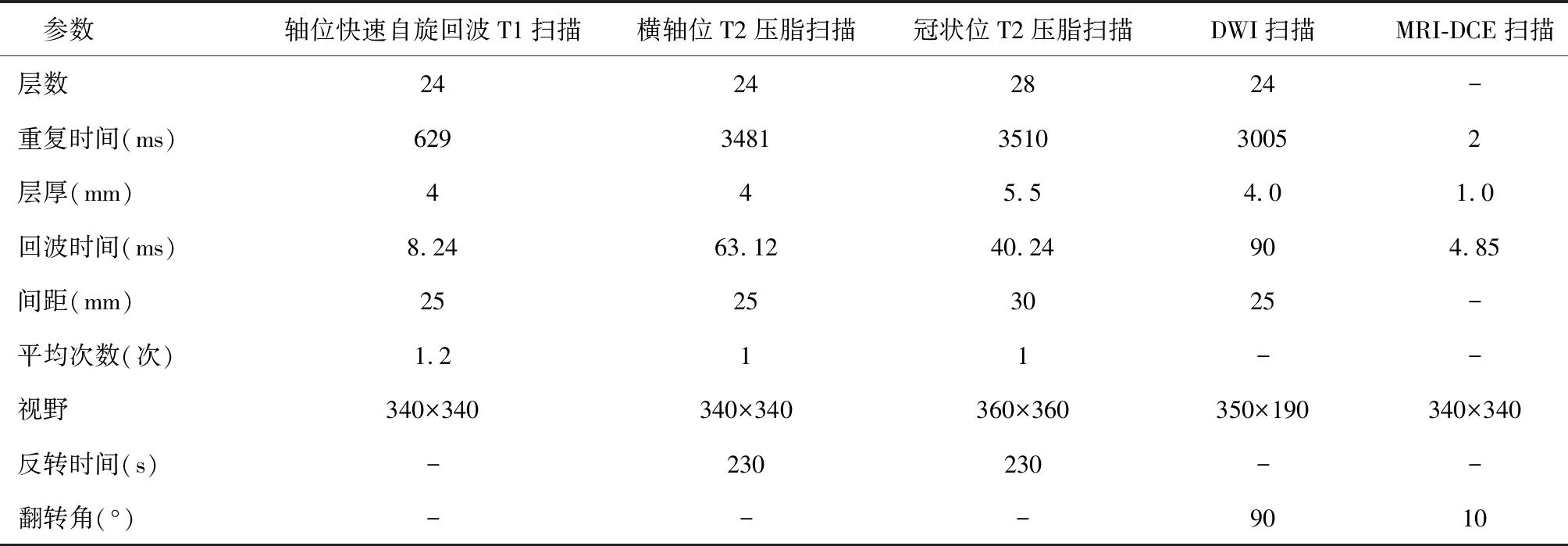
表1 不同扫描序列相关参数
1.3 图像分析所有MRI检查图像分析均由两位影像科医师负责,阅片前医师不清楚最终病理检查结果。分析MC病灶MRI表现,并测定表观扩散系数(ADC)。采用MRI检测仪附带后处理软件处理ADC值,淋巴结实性成分需要与类圆形感兴趣区重合,感兴趣区选择需要避开髓质以及坏死部位,淋巴结较小病灶需要选择中心部位,较大淋巴结则需要选择不同位置依次测定2~3次,最终ADC值为多次测定均值。
1.4 病理检查患者在MRI检查后接受前哨淋巴结活检或腋窝淋巴结清扫并进行病理检查,明确是否存在ALN转移。
1.5 统计学方法采用SPSS 20.0统计学软件分析数据。计量资料比较采用t检验;计数资料比较采用χ2检验;影响因素分析采用多元Logistic回归分析;诊断价值分析采用ROC曲线分析。P<0.05为差异有统计学意义。
2 结果
2.1 ALN转移与无转移患者MRI影像学表现ALN肿瘤病灶为不规则形,可见不规则状或者毛刺状边界,病灶强化不均匀,增强早期可见中等或者快速强化,TIC显示为为流出型,DWI以及ADC分别显示为高信号与低信号(图1~2)。无ALN转移可见病灶为圆形或者椭圆形,边界清晰,增强早期可以观察到缓慢、中等或者迅速强化,TIC多为流出型、渐进型或者平台型,DWI以及ADC分别显示为低信号与高信号。

图1 右乳癌合并右侧ALN转移患者MRI图像 a:右乳病灶T2WI;b:右乳病灶DWI;c:右侧ALN转移T2WI;d:右侧ALN转移DWI;e:右侧ALN转移ADC
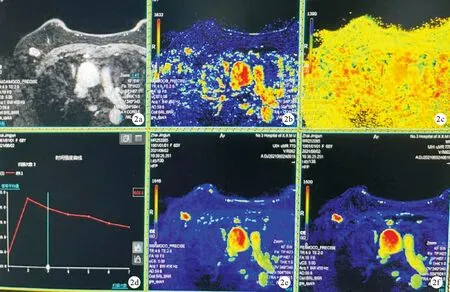
图2 右乳癌合并右侧ALN转移患者右侧ALN转移DCE曲线图 a:增强原始图;b:流入伪彩图;c:流出伪彩图;d:TIC曲线图;e:最大上升斜率伪彩图;f:正性增强积分伪彩图
2.2 MRI-DCE联合DWI与病理检查诊断ALN转移情况病理诊断ALN转移37例,无ALN转移106例;MRI-DCE联合DWI诊断ALN转移39例,无ALN转移104例,其中漏诊4例,误诊2例,诊断灵敏度、特异度、阳性预测值与阴性预测值分别为94.59%、96.23%、89.74%与98.08%。
2.3 ALN转移与无转移患者MRI表现比较ALN转移与无转移患者肿块位置、肿块种类、肿块形态、肿块内部强化情况、肿块TIC类型比较差异无统计学意义(P>0.05),肿块边界、肿块早期强化模式、肿块DWI信号、肿块长径、肿块短径、肿块早期强化率、肿块最大强化率、肿块皮质厚度、肿块ADC值比较(P<0.05),见表2。
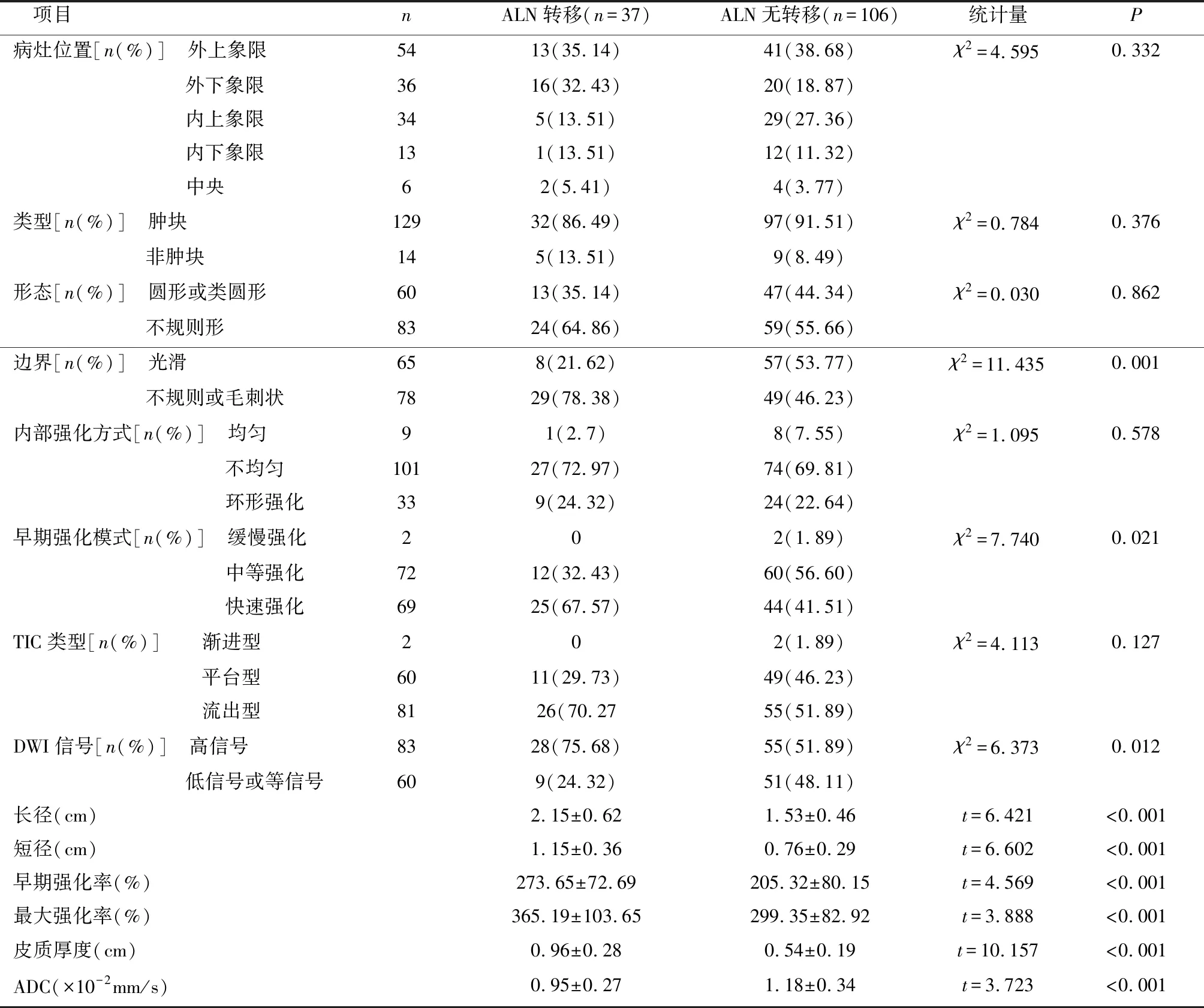
表2 ALN转移与无转移患者MRI表现比较
2.4 MC患者ALN转移影响因素分析肿块DWI高信号、肿块短径、肿块ADC值为ALN转移影响因素(P<0.05),见表3。
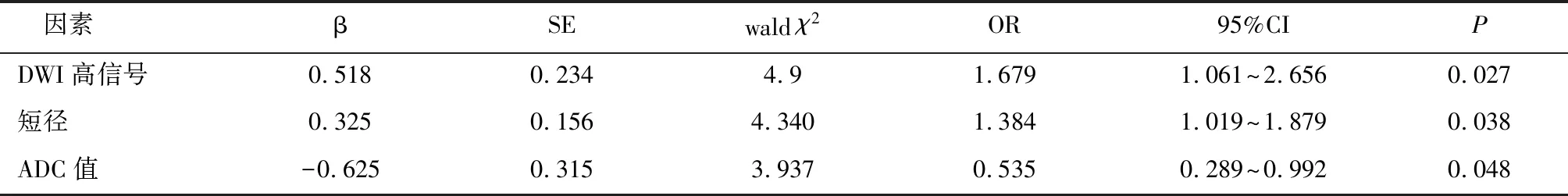
表3 MC患者ALN转移影响因素分析
2.5 MRI指标对MC患者ALN转移的诊断价值分析DWI信号、短径及ADC值诊断MC患者ALN转移的ROC曲线下面积(AUC)分别为0.619、0.745、0.734,各指标联合诊断的AUC为0.835,见表4、图3。
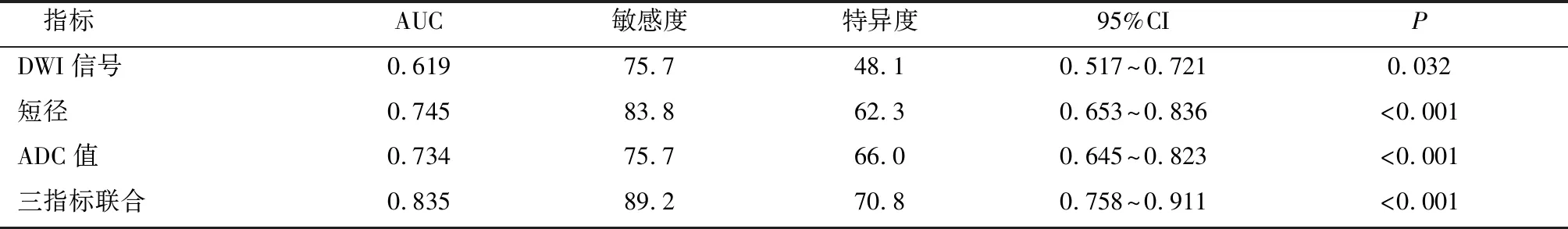
表4 MRI指标对MC患者ALN转移的诊断价值分析

图3 MRI指标诊断MC患者ALN转移的ROC曲线图
3 讨论
ALN转移情况是MC患者病情诊断以及治疗疗效重要评价指标,同时在判断患者病灶分期、治疗方案以及生存情况等方面发挥重要作用[6,7]。ALN转移切除后行病理检查以判断是否出现ALN转移,虽然其可以作为诊断金标准,但其为侵入性检查,而影像学检查方式如超声、CT以及X线在ALN转移诊断上存在不同程度局限性[8,9]。MRI常规形态学、MRI-DCE以及DWI检查方式可以评价病灶情况联合了血流动力学与肿瘤形态学特点,有效提高对于病灶诊断价值[10]。本研究中以病理诊断为金标准,MRI-DCE联合DWI诊断ALN诊断具有较高的灵敏度、特异度,显示两种方式用于诊断乳腺癌ALN转移有一定价值,但是依然存在2例误诊,4例漏诊,其误诊与漏诊可能一方面与跳跃性淋巴结转移有关,另一方面与检查操作者经验及技术规范有关,因此应该严格按照检查操作规范进行检查。乳腺癌淋巴结扩散主要通过胸大肌外侧淋巴管进入相同侧腋窝淋巴结,但是需要与乳腺纤维腺瘤、增生等良性病变所致腋窝淋巴结肿大相鉴别。
影像学检查诊断MC患者ALN转移主要参照强化方式、淋巴结大小以及形态学方式予以判断[11]。另有研究也显示ALN转移患者短径、长径以及皮质厚度与ALN无转移患者比较存在统计学意义,显示淋巴结大小对于评估ALN转移具有积极意义[12],这与本研究中ALN短径是ALN转移重要影响因素结论相似。蓝海菲等[13]研究则未分析ALN转移与无转移短径与长径之间差异,但是ALN转移与无转移患者短径与长径之比存在统计学差异,两者比值越大,且比值越接近1,淋巴结形态越接近类圆形或者圆形,其转移风险相对较高。另有研究认为肿瘤患者存在ALN转移会由于病灶细胞大量增殖、病灶内部细胞密度变大,水分子扩散受到限制,ADC值下降[14]。本研究结果显示检查出低ADC值患者ALN转移发生风险相对较高,分析认为ALN转移病灶细胞增殖频繁,细胞排布相对密集,水分子扩散运动情况不佳,患者淋巴结转移风险上升。阮玫等[15]研究也显示ALN转移患者DWI高信号、ADC值较低,分析认为DWI对于良恶性病灶所处水分子微环境敏感性差异相对较高,MC患者ALN转移与无转移病灶所处微环境不同导致最终测定DWI以及ADC值存在差异。本研究中9例有腋窝淋巴结转移患者DWI呈低信号或者等信号,其可能是由于患者乳房大小不同,导致患者ALN与磁场、线圈中心位置之间距离不同,最终使患者检查结果受到影响。另一项研究显示,与健康侧未转移ALN比较,存在转移ALN皮质厚度更厚,ADC值更小,相对于淋巴结ADC值,皮质厚度在区分转移性和非转移性淋巴结方面诊断性能更佳[16]。本研究中DWI信号、短径以及ADC值用于患者ALN转移预测AUC分别为0.619、0.745、0.734,各指标联合用于患者ALN转移AUC值为0.835,间接显示DWI信号、短径以及ADC值与患者ALN转移有关,三指标联合有助于提高对于ALN转移诊断价值。虽然早期浸润性MC患者采用MRI-DCE以及DWI可以有效提高ALN转移诊断价值,但是其依然存在一定不足之处,DWI图像对于因为化学位移以及运动所致伪影敏感性较高,造成DWI对于微小淋巴结ADC值测定结果准确性欠佳,影响最终评估效果。
综上,MRI-DCE以及DWI可以清楚显示浸润性MC患者ALN转移情况,两种方式联合有助于提高MRI在ALN转移上诊断价值。但是本研究仅分析了两种MRI技术对于ALN转移诊断价值,未与其他影像学方式进行比较,其将是后续研究关注重点。
