阴道分娩产妇产道血肿形成的危险因素分析
2022-07-25谭章敏程林尹玉竹
谭章敏 程林 尹玉竹
产道血肿在产科阴道分娩过程中并不常见,但因其隐性出血易被忽略,故血肿的发现易被延误,且出血量不易计算,处理不及时或不当,可引起产后出血、继发感染等严重后果,甚至导致休克,危及产妇生命。目前关于阴道分娩产道血肿形成的危险因素分析数据较少,现通过回顾性分析在中山大学附属第三医院行阴道分娩的372例产妇的临床资料,探讨阴道分娩产道血肿形成的危险因素,从而为降低产道血肿的发生率提供参考。
⑤“智能水网”技术。二元水循环理论为核心的水生态系统监测系统、云计算、无线移动传输技术、物联网技术与智能水网调度技术等。
对象与方法
一、研究对象
收集2013 年1 月至2020 年12 月在我院定期产检、阴道分娩的产妇共34 945 例,均符合以下病例选择标准:①纳入标准,孕周 ≥28 周,胎位头位且阴道分娩的产妇;②排除标准,合并多胎妊娠、前置胎盘、血管前置或凝血功能异常的产妇。其中发生产道血肿者共112 例,纳入产道血肿组,采用简单随机抽样方法,从余下34 833 例未形成产道血肿的产妇中随机选取260 例作为对照组。最后共纳入372 例产妇的临床资料。本研究方案经医院医学伦理委员会批准(批件号:中大附三医伦[2021]02-394-01),由于为回顾性研究,且研究数据收集过程无创、不涉及敏感信息,经医学伦理委员会审查批准豁免知情同意。
二、研究方法
通过查询2 组产妇的病历,收集2 组产妇及新生儿的相关资料,包括产妇的年龄、体质量、身高、BMI、孕次、产次、产程时间、是否无痛分娩、是否阴道助产、有否会阴侧切、有否阴道裂伤、有否会阴裂伤、合并症以及新生儿体质量。其中第二产程延长指初产妇> 3 h、经产妇> 2 h(硬膜外阻滞镇痛分娩时,初产妇> 4 h,经产妇> 3 h)产程无进展;急产指总产程< 3 h。
三、统计学处理
结 果
一、阴道分娩产道血肿形成的发生情况
既往的研究报道中产褥期产道血肿的发病率差异很大,阴道分娩产道血肿的发生率为1/500~1/4000。本研究中,2013 年1 月至2020 年12月在我科阴道分娩者共34 945 例,其中发生产道血肿者112 例,阴道分娩产道血肿的发生率为0.32%。虽阴道分娩产道血肿的发生率不高,但血肿的发生往往较隐匿,若不及时处理会导致产后出血,继而发生感染、会阴伤口愈合不良、休克等严重后果。
产道血肿组与对照组产妇的年龄、身高、体质量、BMI 比较差异均无统计学意义(P 均>0.05),见表1。
二、产道血肿组和对照组的产妇一般情况比较
2.4 通过合作与展示,激发“深度学习” 合作学习能充分激发学生学习的主观能动性,在小组内学生处于平等的关系,可以畅所欲言,充分表达自己的想法。在小组合作基础之上的展示能进一步激发“深度学习”,展示的问题可以是学生合作学习讨论的问题,可以是未形成共识的问题。以上问题代表小组最高的思维水平,代表“深度学习”的方向,在其他小组的补充下或在教师的引导下进一步探究价值较高、较有深度的问题。

表1 产道血肿组与对照组一般情况比较[M(P25,P75)]
三、产道血肿形成危险因素的单因素分析
本研究中,产道血肿组中初产妇比例高于对照组,提示产道血肿多见于初产妇。多因素分析也显示初产妇是阴道分娩产道血肿形成的危险因素,可能与初产妇会阴、阴道较紧,产时急剧扩张,易致深层组织血管破裂形成血肿有关。
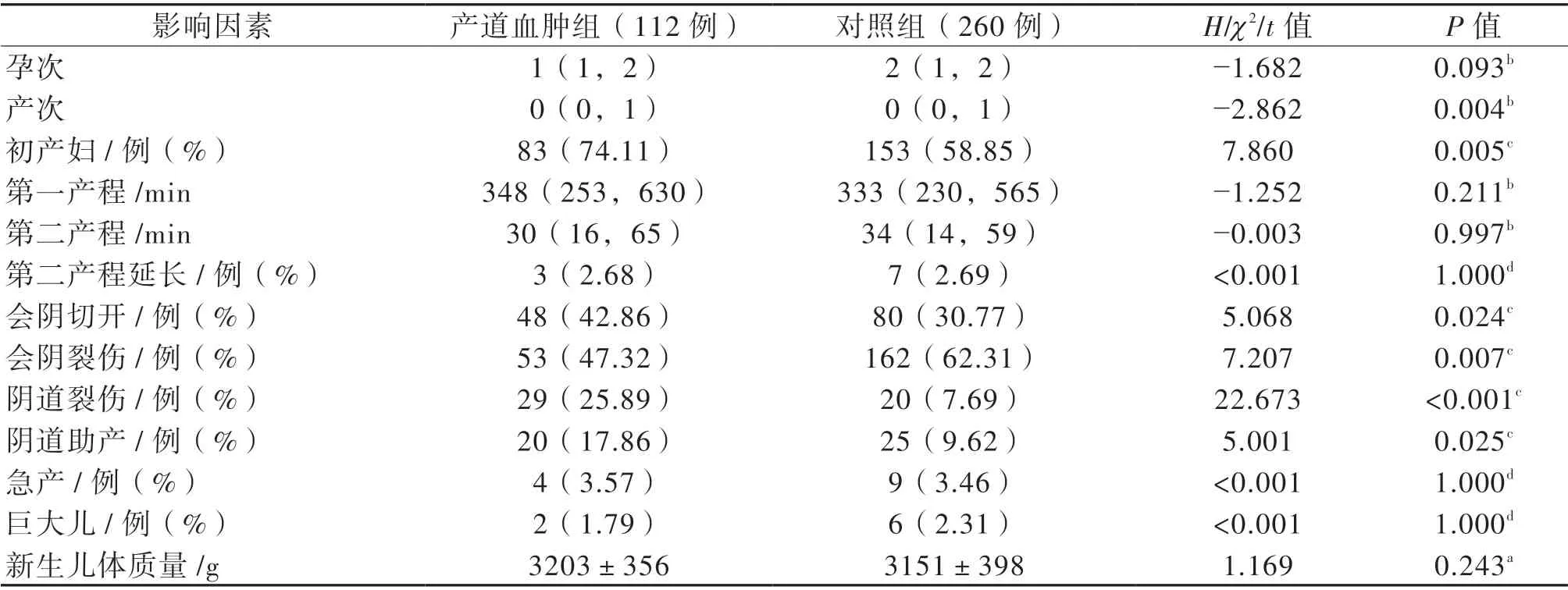
表2 产道血肿组与对照组血肿形成的危险因素比较
四、产道血肿形成危险因素的多因素logistic回归分析
但由于QoS提升需求的多样性,并且运营商的网络环境尤其是无线网络资源的变化,造成很多QoS能力调用并不能达到满意的效果,甚至增加运营商网络负荷。用户位置不固定,在不同无线小区位置漫游移动,导致每一个无线小区内有着不同的QoS提升效果。在某些极端情况的小区,能力调用之后,QoS提升效果可能不理想,甚至会出现某些用户感知指标下降。在这种情况下,互联网应用提供商认为运营商提供的该次QoS能力调用为不合理收费,影响了能力开放业务的服务口碑。
将单因素分析结果有统计学意义的因素纳入多因素logistic 回归分析,包括是否为初产妇、有否会阴切开、有否会阴裂伤、有否阴道裂伤、是否阴道助产,结果显示初产妇、阴道裂伤是阴道分娩产道血肿形成的危险因素(P 均< 0.05),见表3。

表3 产道血肿形成危险因素的多因素logistic 回归分析
讨 论
2013 年1 月至2020 年12 月在我科阴道分娩者共34 945 例,其中发生产道血肿112 例,阴道分娩产道血肿形成的发生率为0.32%。
产道血肿是由于会阴血管损伤或断裂而皮肤黏膜保持完整,血肿集聚于局部区域引起。高达87%的产道血肿与会阴缝合损伤有关,另有少部分产道血肿发生在会阴完好的情况下,当胎儿通过产道时,产道的径向拉伸可能会造成间接损伤。既往有研究表明,阴道助产、第二产程延长、巨大儿、初产妇等因素与产道血肿的形成相关。然而,目前对产妇阴道分娩致产道血肿形成的危险因素分析研究较少,且不同研究显示的危险因素不同,鉴于既往一些研究资料样本量小或统计方法不合适等原因,研究结果可能存在偏倚。故本研究收集372 例阴道分娩产妇的临床资料,其中有产道血肿112 例、无产道血肿260 例,探讨产妇阴道分娩产道血肿形成的危险因素,以预防产道血肿的发生,对合并危险因素的产妇在产后对其产道进行仔细检查,对发生产道血肿的产妇,做到尽早发现、及时处理。
由于现有大多数通用分析软件均可模拟双单元法与梁单元,双单元法(Double Element Method,DEM)梁单元模型具有概念简单、计算快速、分析软件丰富等优点。
产道血肿组和对照组产妇的孕次、第一产程时长、第二产程时长、急产者比例、新生儿体质量和分娩巨大儿者比例比较差异均无统计学意义(P 均> 0.05)。与对照组相比,产道血肿组的初产妇、会阴切开、会阴裂伤、阴道裂伤、阴道助产者比例均较高(P 均< 0.05),见表2。
有研究者认为,巨大儿是导致产道血肿的危险因素。本研究则显示巨大儿与产道血肿无关,这可能与本研究中产前考虑巨大儿的产妇多选择剖宫产分娩有关。
阴道助产是利用产钳或胎头吸引器帮助产妇于第二产程中快速娩出胎儿的过程,是处理难产的重要手段,阴道助产对软产道的损伤较大。既往研究报道,阴道助产是产道血肿形成的危险因素。本研究显示,产道血肿组中阴道助产的比例高于对照组,多因素分析亦显示阴道助产是产道血肿形成的危险因素。现已不主张使用高位器械助产,掌握阴道助产的适应证及禁忌证,提高助产技术,减少产道损伤,可以有效减少产道血肿的发生。对于阴道助产的产妇,产后需仔细行软产道检查,且动作应轻柔。
阴道、会阴伤口缝合不佳者容易出现产道血肿。会阴切开缝合术为较常见的产科手术,通常在估计分娩时会阴撕裂不能避免、会阴过紧或胎儿过大,或母儿有病理情况急需结束分娩时采用会阴切开术。既往研究对会阴切开术、会阴裂伤、阴道裂伤是否影响产道血肿形成尚存争议。有研究者认为,产道血肿并非总是发生在会阴切开、会阴裂伤或阴道裂伤处,由此认为会阴切开术、会阴裂伤、阴道裂伤并不是产道血肿形成的高危因素。另有研究显示,有85%~93%的产道血肿患者行会阴切开术,产道血肿与会阴切开及产道损伤相关。本研究显示,产道血肿组中分娩时行会阴切开术、会阴裂伤、阴道裂伤者比例高于对照组,因此会阴切开术、会阴裂伤、阴道裂伤与产道血肿形成可能有关。进一步多因素分析显示,阴道裂伤是阴道分娩产道血肿形成的危险因素。有学者认为,会阴切开时应避开小动脉搏动和静脉曲张窦处,会阴裂伤及阴道裂伤时缝合会阴、阴道伤口要谨慎,裂口较深时应分层缝合,避免遗漏,注意不留死腔。会阴、阴道伤口缝合不佳,亦可导致产道血肿。因此,为减少产道血肿生成,不推荐常规进行会阴切开术,对于行会阴切开术者、有会阴裂伤及阴道裂伤者缝合时需谨慎。
2005年前签订的农村土地流转合同由于期限长、价格低,没有价格调节机制,且土地流转手续不规范,出现纠纷难以调解,所以签订农村土地流转合同的比例很小。但是随着土地流转合同的签订工作走向规范化,农户的法律意识加强,比例逐年增加。59.92%的农户在农村土地流转时签订了书面合同,只有8.95%的农户依然以口头协议的方式非规范化进行流转。
产道血肿常因髂内动脉前干分支血管破裂导致,静脉损伤也可导致血肿形成。产道血肿可以发生于外阴、阴道及阔韧带,甚至沿腹膜后上延至肾区。产道血肿的临床表现因血肿的部位、出血量、血肿形成的速度不同而不同,包括疼痛、发热、低血容量、与失血不相符的休克表现、尿潴留和压迫症状等。产妇分娩后应在产房观察2 h,除常规观察宫缩及排尿情况,需询问产妇情况,如有以上临床表现者,应及时作阴道和肛门检查排除产道血肿的可能。经阴道超声、CT、MRI 可有助检测血肿大小及位置,增强CT 还可以通过静脉造影剂外渗发现活动性出血。
综上所述,初次分娩、阴道助产、会阴切开术、会阴裂伤和阴道裂伤与阴道分娩产道血肿形成有关。为降低产道血肿的发生率,对具有以上危险因素尤其是初次分娩和阴道裂伤的产妇,需提高警惕。初产妇分娩时注意保护会阴,提高助产技术,限制性行会阴切开术,熟练掌握会阴切开术,正确保护产妇会阴,帮助胎头以最小径线缓慢通过产道娩出,从而避免产道裂伤。阴道分娩胎盘娩出后,应仔细检查软产道,包括宫颈、阴道、会阴等部位,如有阴道助产、会阴切开、会阴裂伤及阴道裂伤,应谨慎检查产道及缝合裂伤处,以减少产道血肿的发生。
