CT灌注成像参数与前循环急性缺血性脑卒中静脉溶栓患者临床转归的相关性*
2022-07-19王德生苏庆杰夏诗亮吴勇平龙发青
王德生,苏庆杰,夏诗亮,吴勇平,龙发青
(海南医学院第二附属医院神经内科1区,海南海口 570311)
急性缺血性脑卒中多由脑血管狭窄或闭阻导致相应部位脑组织缺血缺氧引起,是临床常见的脑血管疾病[1]。由于我国老龄化社会的加剧及国民生活方式的改变,急性缺血性脑卒中发病率居高不下,已成为我国最常见的卒中类型[2]。急性缺血性脑卒中的治疗以改善脑血循环为主要目的,急性期最有效的方法是在时间窗内给予血管再通治疗,包括静脉溶栓和机械取栓[3]。静脉溶栓是血管再通的首选方法,且临床多优先选用阿替普酶溶栓。但是临床实践发现,阿替普酶溶栓后血管再通率偏低,导致预后较差[4]。因此,如何降低急性缺血性脑卒中患者静脉溶栓后的病死率,改善患者临床转归是研究重点。
CT 灌注成像能有效量化反映局部组织血流灌注量的改变,已有多项研究将其用于评价缺血性脑血管疾病患者的脑血流动力学改变[5-6]。但鲜有报道其参数与前循环急性缺血性脑卒中后静脉溶栓患者临床转归的关系。本研究拟探讨CT 灌注成像参数与前循环急性缺血性脑卒中静脉溶栓患者临床转归的相关性,为评估前循环急性缺血性脑卒中患者溶栓后疾病进展提供新的影像学依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年10月—2021年10月于海南医学院第二附属医院接受静脉溶栓治疗并完成CT 灌注成像检查及MIStar 软件处理后的105 例前循环急性缺血性脑卒中患者作为研究对象。其中,男性57 例,女性48 例;年龄42~70 岁,平均(49.87±6.85)岁。纳入标准:均符合《中国急性缺血性脑卒中诊治指南2018》[7]的急性缺血性脑卒中诊断标准,且溶栓治疗后经磁共振证实为前循环脑梗死;发病时间至入院时间在6 h 内。排除标准:既往有脑梗死、心肌梗死、颅内出血、颅脑外伤病史者;合并活动性内出血者;口服抗凝药物且国际标准化比值>1.70 或48 h 内曾经接受肝素治疗者;合并颅内肿瘤、动静脉畸形、动脉瘤者。
1.2 方法
1.2.1 临床转归评估根据发病后3 个月时改良Rankin 量表(mRS)评分[8]评估所有患者的临床转归情况,该量表评分标准:0 分为完全无症状;1 分为尽管有症状,但无明显功能障碍,能完成所有日常工作和生活;2 级为轻度残疾,不能完成病前所有活动,但不需帮助能照料自己的日常事务;3 级为中度残疾,需要部分帮助,但能够独立行走;4 级为中重度残疾,不能独立行走,日常生活需要他人帮助;5 级为重度残疾,卧床,大小便失禁,日常生活完全依赖他人。根据患者最终得分,分为转归良好组(≤2 分)和转归不良组(>2 分)。
1.2.2 CT灌注成像检查采用德国DWL公司生产的DB-1049型TCD机,参数设置:JOG模式,球管压80 kV,电流220 mA,层厚5 mm,准直128 mm×0.625 mm,旋转时间0.4 s,周期1.5 s,视野25 cm,矩阵512×512,层数13。首先使用双腔高压注射器经肘正中静脉注射40 mL 非离子型造影剂(350 mgI/mL),再向其中注射20 mL 生理盐水进行冲洗。延时5 s 扫描,连续扫描45 s 获90 帧图像。选择CT Perfusion 3灌注软件包进行图像处理,以大脑前动脉为输入动脉、矢状窦为输出静脉,由软件自动生成脑血流量、脑血容量平均通过时间函数图。利用CT Perfusion软件避开脑室、脑沟及脑池和大血管分别选取病灶边缘区作为感兴趣区,与镜像区域数值对比。收集灌注缺损(延迟时间> 3 s)体积、缺血核心(相对脑血流量< 30%)体积和缺血半暗带体积(灌注缺损体积-缺血核心体积)。
1.2.3 观察指标收集所有患者的临床资料,包括:性别构成、年龄、体重、吸烟、高血压、糖尿病、高脂血症、房颤、溶栓前收缩压、溶栓前舒张压、随机血糖、糖化血红蛋白、白细胞计数、红细胞、中性粒细胞计数、血红蛋白、入院至静脉溶栓时间(time from admission to intravenous thrombolysis, DNT)、发病至静脉溶栓时间(time of onset to intravenous thrombolysis, ONT)、灌注缺损体积、缺血核心体积、缺血半暗带体积、mRS 评分、美国国立卫生研究院卒中量表(NIHSS)评分。
1.3 统计学方法
数据分析采用SPSS 20.0 统计软件。计量资料以均数±标准差(±s)表示,比较做t检验或方差分析;计数资料以构成比或率(%)表示,比较做χ2检验;绘制受试者工作特征(ROC)曲线;影响因素的分析采用多因素一般Logistic 回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 患者临床转归情况
105 例前循环急性缺血性脑卒中患者mRS 评分平均为(2.63±1.15)分。其中,≤2 分者63 例,纳入转归良好组;>2 分者42 例,纳入转归不良组。
2.2 影响前循环急性缺血性脑卒中患者临床转归的单因素分析
两组患者的性别构成、体重、高脂血症、房颤、溶栓前舒张压、糖化血红蛋白、白细胞计数、红细胞、中性粒细胞计数及缺血半暗带体积比较,差异无统计学意义(P>0.05)。两组患者的年龄、吸烟、高血压、糖尿病、溶栓前收缩压、随机血糖、血红蛋白、DNT、ONT、灌注缺损体积、缺血核心体积、mRS 评分、NIHSS 评分比较,差异均有统计学意义(P<0.05)。见表1。

表1 影响急性前循环缺血性脑卒中患者临床转归的单因素分析
2.3 影响前循环急性缺血性脑卒中患者临床转归的多因素分析
以临床转归情况为因变量,以年龄、吸烟、高血压、糖尿病、溶栓前收缩压、随机血糖、mRS评分、NIHSS 评分、DNT、ONT、血红蛋白、灌注缺损体积及缺血核心体积为自变量,自变量中多分类变量转换哑变量(赋值见表2),建立多因素一般Logistic 回归模型,结果显示:溶栓前收缩压[=3.992(95% CI:1.496,10.652)]是影响前循环急性缺血性脑卒中患者临床转归的危险因素(P<0.05),NIHSS 评分[=0.840 (95% CI:0.711,0.991)]和灌注缺损体积[=1.081(95%CI:1.059,1.104)]是影响前循环急性缺血性脑卒中患者临床转归的保护因素(P<0.05)。见表3。
表2 赋值表
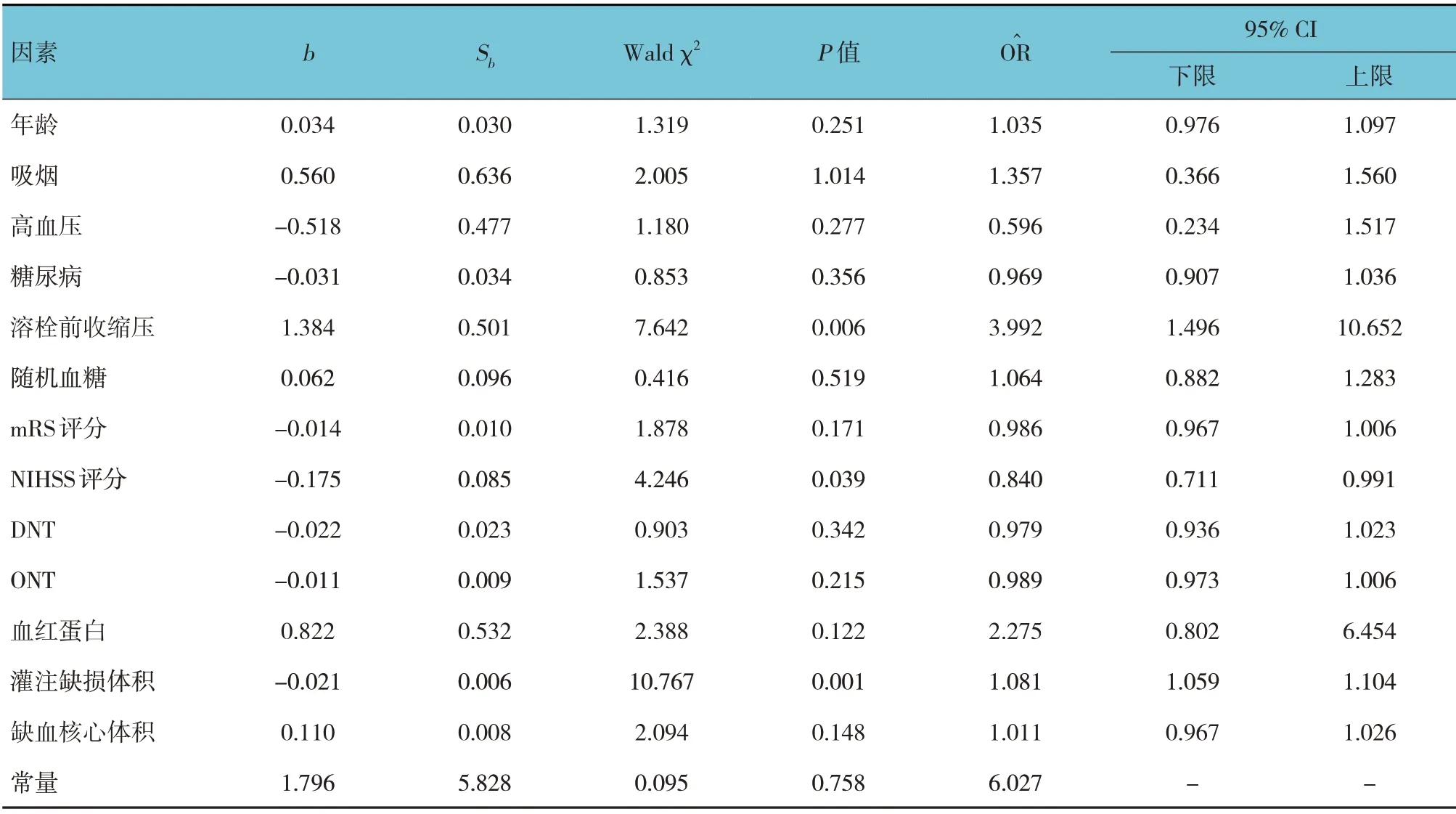
表3 影响前循环急性缺血性脑卒中患者临床转归的多因素一般Logistic回归分析参数
2.4 CT灌注成像参数对临床转归的预测价值
溶栓前收缩压、NHISS 评分和灌注缺损体积及三者联合预测患者临床转归的敏感性分别为76.25%(95% CI:0.633,1.395)、83.75%(95% CI:0.721,1.554)、85.00% (95% CI:0.778,1.656)、86.30% (95% CI:0.812,1.714),特异性分别为81.95%(95% CI:0.713,1.522)、89.66%(95% CI:0.811,1.700)、90.80% (95% CI:0.835,0.953)和92.00%(95% CI:0.854,1.775),以三者联合检测的特异性最高,其中三指标单独检测以灌注缺损体积的特异性最高。同时,ROC 曲线显示,灌注缺损体积预测转归不良的曲线下面积(AUC)为0.866 (95% CI:0.803,0.928);最佳截断值为109.37 mL。见表4和图1。
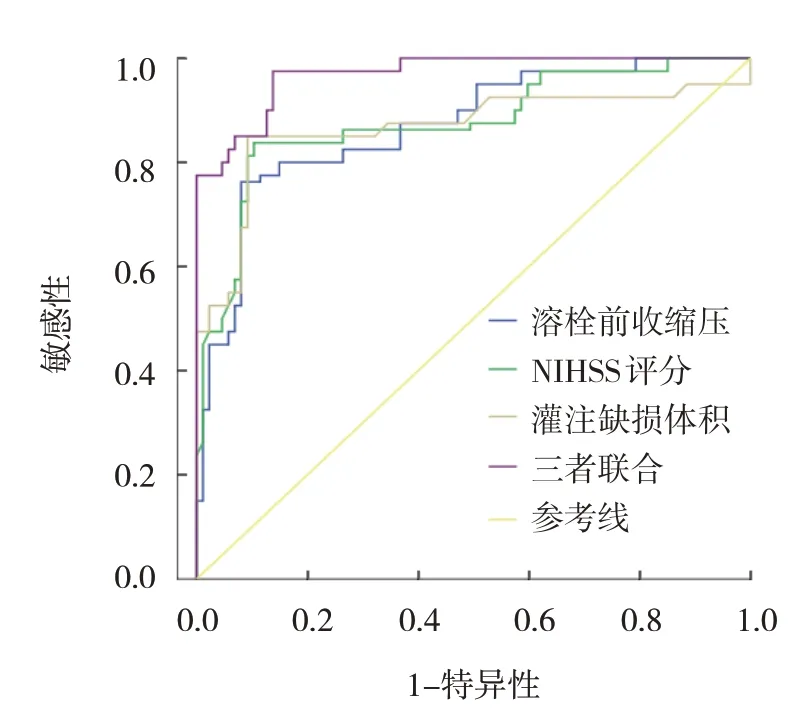
图1 CT灌注成像参数对患者临床转归预测价值的ROC曲线
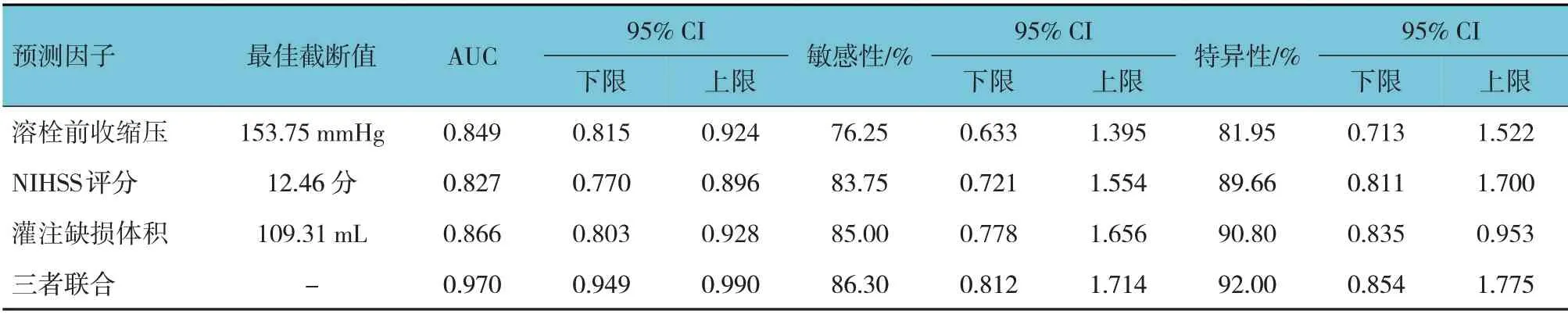
表4 CT灌注成像参数对患者临床转归的预测效能分析
3 讨论
缺血半暗带是造成前循环急性缺血性脑卒中患者出现严重后遗症的关键原因,因此在患者发病6 h 内行静脉溶栓治疗,并重建缺血低灌注区血流十分重要[9-10]。由于CT 灌注成像可显示颅内急性出血病变,且安全又准确,因此相关学者认为其参数可为患者病情评估提供更多有价值的信息[11-12]。然而目前静脉溶栓的疗效仍是临床关注的焦点,有关治疗转归和长期随访评估却缺乏深入研究,是否可以通过影像学检查指导临床决策也仍需进一步研究证实。
本研究中,转归不良组灌注缺损体积和缺血核心体积均高于转归良好组,提示CT 灌注成像参数对判断前循环急性缺血性卒中患者静脉溶栓治疗后临床转归情况有一定优势。CT 灌注成像是在静脉快速团注对比剂时,对感兴趣区层面进行连续扫描,从而获得感兴趣区时间-密度曲线,并利用计算机软件计算出各灌注参数值的一项CT 应用领域的前沿科技[13-14]。研究发现脑缺血时局部血流减少,通过灌注能够了解缺血程度,量化分析单位组织内的血液动力学变化,从而对缺血组织进行评价,为临床及时溶栓和评估溶栓效果提供影像学参考[15]。此外,CT 灌注成像的时间-密度曲线还能定量评估侧支循环情况,从解剖结构方面评估前循环急性缺血性脑卒中患者病情程度[16]。因此,CT 灌注成像在急性脑缺血疾病的研究中得以广泛运用。本研究结果显示,灌注缺损体积是影响前循环急性缺血性脑卒中患者临床转归的独立危险因素,提示灌注缺损梗死体积越大,患者临床预后越差,这也进一步证实CT 灌注成像参数对前循环急性缺血性脑卒中患者静脉溶栓预后的预测有一定指导意义。同时,ROC 曲线分析显示,灌注缺损体积预测患者临床转归不良的特异性达90.00%,最佳截断值为109.37 mL,与郭效宁等[17]研究结果相似,表明灌注缺损体积> 109.37 mL 预测前循环急性缺血性脑卒中患者静脉溶栓治疗后转归不良的价值较高。
本研究Logistic 回归分析还显示溶栓前收缩压、NIHSS 评分与患者临床转归相关,维持血压(特别是收缩压)的稳定有助于改善急性缺血性脑卒中患者临床转归已是临床共识,若溶栓后收缩压仍高于正常水平将会造成动脉内皮损伤,导致血管壁不完整,增加其通透性,从而诱发出血转化等并发症[18-19]。患者神经功能缺损程度越高,溶栓后临床转归不良概率越高[20-21]。而NIHSS 评分主要用于评估出血性脑血管疾病患者神经功能缺损,因此,有必要加强对前循环急性缺血性脑卒中患者静脉溶栓治疗后血压和NIHSS 评分的监测与调节,并据此制订科学的诊疗方案,促进预后转归。而ROC 曲线显示各指标联合预测前循环急性缺血性脑卒中患者临床转归不良的价值较高,提示在影像学基础上联合监测生命体征和相关量表评分变化可提高临床预测前循环急性缺血性脑卒中患者临床转归的准确性。
综上所述,溶栓前收缩压是影响前循环急性缺血性脑卒中患者临床转归不良的独立危险因素,NIHSS 评分、灌注缺损体积是前循环急性缺血性脑卒中患者临床转归良好的保护因素,但缺血核心体积和缺血半暗带体积与患者临床转归无关。CT灌注成像参数灌注缺损体积评估前循环急性缺血性脑卒中患者静脉溶栓治疗后转归不良的价值较高。此外,本研究不足之处在于样本量较小,未来需要纳入大量影像学结果和临床资料进一步验证上述结论。
