肺部超声检查在小儿肺炎诊断及疗效判断中的价值研究
2022-07-18徐静
徐 静
(泰安市妇幼保健院健康查体中心 山东 泰安 271000)
小儿肺炎为儿科常见呼吸系统疾病,尤其好发于婴幼儿,该病为导致5 岁以下儿童死亡的一大重要原因[1]。咳嗽、呼吸困难、发热等均为小儿肺炎的临床表现,会导致患儿生活质量降低。小儿肺炎的严重程度本身就具有较大差异,轻微患儿可自愈或稍加干预即可治愈,严重患儿会伴有消化道、循环及神经系统症状,甚至出现心力衰竭、脑膜炎等严重并发症,威胁患儿生命安全[2-3]。作为一种肺间质、实质急性感染,使用胸部X 线照射即可观察到肺炎患者肺部的片状及斑片状阴影,或者肺部间质性的改变。但胸部X 线在使用时,因儿童的X 线癌症诱导灵敏度远高于成年人,存在一定诱癌风险,诊断及复查时存在一定局限性。超声检查在1986 年首次被提出在小儿肺炎的评估中应用,目前伴随着临床B 超技术的突飞猛进,基于肺脏在肺炎作用下的病理性改变,超声技术逐渐应用于临床小儿肺炎的诊断及病情评估[4]。为具体分析小儿肺炎患儿应用肺部超声诊断及疗效评估的效果,本研究对泰安市妇幼保健院130 例小儿肺炎患儿进行了对比验证,现报道如下。
1 资料与方法
1.1 一般资料
选取泰安市妇幼保健院2020 年11 月—2021 年11月收治的130 例肺炎患儿为研究对象,按照随机数字表法分为观察组与对照组,各65 例。观察组中男36 例,女29 例;年龄3 个月~11 岁,平均(3.52±1.92)岁。对照组中男37 例,女28 例;年龄4 个月~12 岁,平均(3.58±1.95)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①患儿临床症状及指征符合《社区获得性肺炎管理指南》[5];②患儿家属均对研究知情且签署知情同意书。排除标准:①患儿患有先天性肺部疾病,或有胸部手术史;②患儿存在严重的器官功能障碍或免疫缺陷。
1.2 方法
两组患儿入院确诊后即结合其病情严重程度进行抗炎、雾化吸入等针对性治疗。
观察组应用肺部超声进行小儿肺炎的诊断,采用Voluson E8 型超声诊断仪(美国GE 公司生产),选择频率为(8 ~10)MHz 线阵探头,由2 名经验丰富的超声医生进行检查及诊断,于胸片结果未出之前出具诊断报告。患儿取仰卧位,脱光上衣以充分暴露胸部,将两侧前后胸壁用腋前后线、胸骨旁线和双乳头连线依次分成前上、前下、腋上、腋下、后上、后下12 个区域。使用探头扫查双侧肺脏各区域,同时留存声像图。
患儿取坐位及平卧位且进行扫查时分别记录B 线数量,平卧位时对其左侧2 ~5 肋、右侧2 ~4 肋进行扫查,分别对腋中线区、腋前线、锁骨中线、胸骨旁进行扫查。坐位时则对患儿肩胛线7 ~10 肋进行探查,分别于患儿入院当天和治疗一周后进行扫查及图像采集,此外还需要对患儿肺部其他异常声像图表现进行观察、存档。
对照组采用胸部X 线进行小儿肺炎诊断,使用飞利浦单板DR,630 mA X线机,AGFA DRYSTAR5500激光打印机。患儿取站立、仰卧位,由经验丰富的医师通过X 线拍摄其胸部正位片,根据正位片情况,需要时可追拍胸部侧位片,由放射科医师出具X 线诊断报告。
1.3 观察指标及评定标准
比较两组患儿的肺炎诊断准确率,观察小儿肺炎肺部超声表现并评估其疗效。
(1)小儿肺炎的肺部超声诊断标准:①超声显示胸膜线存在破碎、模糊、增厚等异常表现,无A 线,B 线增多或出现融合B 线;②超声显示患儿胸膜下有肝样变区或存在低回声区,部分合并有支气管充气征,①、②符合其一则可明确诊断。
(2)小儿肺炎的胸部X 线诊断标准:X 线显示延支气管分布有高密度影,双肺中出现较多的纹理,有网格样回声出现,片状密度增高影或三角形密度增高影则提示大叶性肺炎。
(3)小儿肺炎的临床诊断标准:依照我国《儿童社区获得性肺炎管理指南(2019 年版)》[6]中关于儿童肺炎的定义及诊断标准。
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据。计量资料以均数±标准差(± s)表示,采用t检验;计数资料以频数(n)、百分比(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组诊断准确性比较
观察组小儿肺炎阳性检出率为96.92%,与对照组的95.38%差异不显著(P>0.05),见表1。
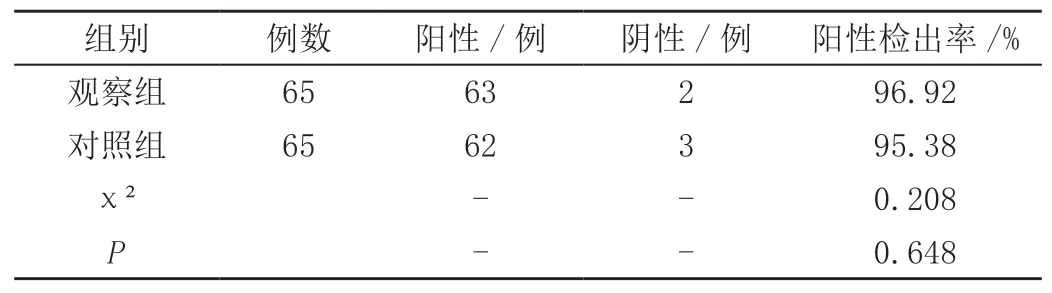
表1 两组诊断准确性比较
2.2 小儿肺炎肺部超声表现
本研究中,肺部超声共检出63 例儿童肺炎患儿,患儿均有A 线消失、肺部局部胸膜线异常;另有88.89%(56/63)有多发B 线情况;胸膜下肝样变及低回声区患儿占比为66.67%(42/63);支气管充气征占比为85.71%(36/42);另有12.70%(8/63)患儿存在胸腔积液。
2.3 肺部超声对小儿肺炎治疗的疗效评价
两组患儿给予相同手段进行治疗,一周后进行复查。结果显示,患儿肺部B 线数量在治疗后无论是平卧位还是坐位较治疗前均减少,前后差异均有统计学意义(P<0.05),见表2。另外,A 线消失、肺部局部胸膜线异常、多发B 线等不良超声表现在术后患儿的占比中均有不同程度降低,差异具统计学意义(P<0.05),见表3。
表2 治疗前后肺部超声下患儿肺部B 线数比较(± s,根)
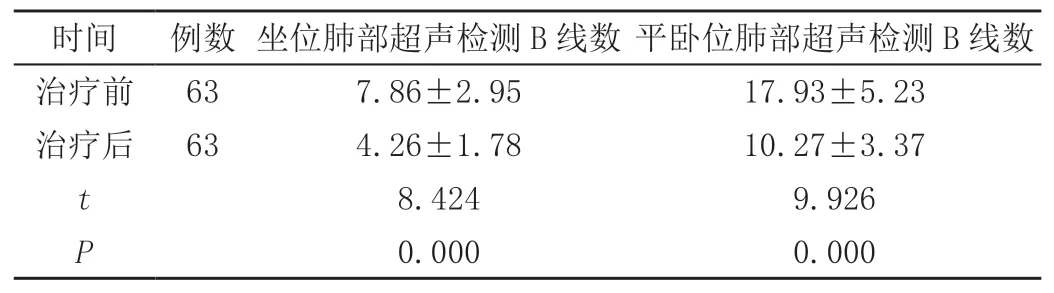
表2 治疗前后肺部超声下患儿肺部B 线数比较(± s,根)
?

表3 治疗前后小儿肺炎超声不良表现情况比较[n(%)]
3 讨论
一般情况下,人体肺中应含有大量气体,会使得超声波衰减速度较快,影响或限制超声波在患者肺内的传导,进而导致肺实质很难直接成像或成像质量较差[7-9]。但是当患者患有肺炎后,因炎症发生于肺实质、间质之中,导致肺内含气量骤减,进而使得肺脏可以较为清晰地在超声图像中显现。在肺部存在炎症的病理状态下,由于炎症性物质会从局部组织中渗出,导致胸膜线光滑度变差、模糊或中断;在患者肺组织充血及出现水肿后,气体与水的界面会反弹超声声束,进而表现为多重或融合B 线增多;伴随着炎性渗出物不断增多,一些患者会表现出肺泡- 间质综合征;出现严重的炎性物质渗出后,患者肺泡内会被大量液体装满,局部肺泡会出现萎缩、肺中气体逃逸,随后在超声下表现为胸膜下片状不均质低回声区,支气管出现一定程度充气,即肺实变[10]。
本研究中,观察组患儿采用肺部超声诊断,对照组患儿则应用胸部X 线诊断,结果显示,两组患者阳性检出率差异无统计学意义(P>0.05)。表明肺部超声与胸部X 线均可在小儿肺炎的诊断中取得良好的诊断效果。目前,国内外有较多关于肺部超声对儿童肺炎进行诊断的相关文献报道,Ginsburg Amy Sarah 等[11]的研究中,胸部X 线诊断儿童肺炎的诊断敏感性要明显低于肺部超声。在一项有多少医疗中心共同参与的研究中[12],小儿肺炎采用肺部超声检查的敏感性、特异性均超过93%。作为一种高能粒子,X 射线有导致人体蛋白质及核酸发生变性的风险,进而临床应用时可能会破坏细胞功能,阻碍人体正常代谢。而儿童具有更高的X 线癌症诱导灵敏度,因此不适宜用X 线进行肺炎诊断及反复照射而明确疗效[13]。本研究结果还表明,小儿肺炎患儿肺部超声征象包含:A 线消失、多重B 线或融合B 线、胸膜线异常,部分还存在肺泡-间质综合征和局灶性的肺实变。而在经过一周治疗后,肺部超声显示患儿肺部A 线消失、肺部局部胸膜线异常、多发B 线等不良超声表现的占比中均有不同程度降低,表明肺部超声能够在一定程度上对患儿治疗的疗效进行判断。
综上所述,肺部超声在小儿肺炎的诊断中效果确切,诊断准确度与胸部X 线相当,并且能够避免或减少患儿暴露于X 线下,同时肺部超声检查能够在术后为判断疗效发挥积极作用。
