超微血管成像技术评估类风湿关节炎缓解期亚临床滑膜炎
2022-07-18通信作者王玉敏武雯雯
李 静,红 华(通信作者),王玉敏,武雯雯,孙 冉
(内蒙古自治区人民医院超声医学科 内蒙古 呼和浩特 010017)
类风湿性关节炎(rheumatoid arthritis,RA)是一种病因未明的以炎性滑膜炎为主的慢性系统性疾病。其特征是多关节、对称性、侵袭性关节炎症,最常侵袭手、足等小关节,可以导致关节畸形及功能丧失,同时伴有关节外多器官受累,严重影响患者生活质量[1-2]。RA 的基本病理改变是侵袭性滑膜炎,早期滑膜充血水肿,中性粒细胞浸润,继而淋巴细胞、巨噬细胞、单核细胞、浆细胞等多细胞参与,关节腔大量渗液,同时滑膜增生,肉芽组织形成,伴有不同程度的血管炎,滑膜高度增生变厚形成肉芽血管翳,血管翳向关节腔内的软骨面生长,发生粘连,同时释放许多炎性介质、酶及细胞因子,刺激破坏骨及软骨。RA 彻底治愈比较困难,早发现早治疗、及时有效地控制疾病的活动性是关键。目前RA 治疗的总体目标是改善关节肿痛的症状、控制疾病的进展、降低致残率、改善生活质量。但缓解期关节局部炎症反应及骨破坏情其况可持续存在[3-4],此阶段如不能及时发现炎症的活动性并有效地控制炎症,可能会造成骨质的进一步破坏,对转归和预后尤为不利。检测滑膜血流的多寡可反映疾病的活动性,一般而言,滑膜血流越丰富,疾病炎症越活跃[5]。缓解期关节滑膜血流速度普遍较低,急需更敏感的血流检测技术。超微血管成像(superb microvascular imaging,SMI)是一种基于灰度和彩色多普勒成像的全新成像技术,是近两年来的研究热点。SMI的主要特征是能够描绘速度非常慢的微血管,能比较有效地早期发现与血管病变相关的一些疾病[6-7]。本研究对缓解期RA 患者行腕关节的超声检查,旨在探讨SMI 技术对RA 腕关节亚临床炎症活跃性的应用价值,为临床提供更准确、便捷的影像学依据。
1 资料与方法
1.1 一般资料
选取2019 年8 月—2021 年7 月于内蒙古自治区人民医院就诊判定为RA临床缓解期的患者78例,其中女57例,男21 例,年龄22 ~81 岁,平均年龄(50.0±14.6)岁,病程2 ~29 年。
纳入标准:治疗后RA 临床缓解期诊断标准:①无关节痛;②活动时无关节痛或关节无压痛;③无关节或腱鞘软组织肿胀;④晨僵时间低于15 min;⑤血沉(魏氏法)女性<30 mm/h、男性<20 mm/h。符合≥4 条并至少连续2 个月为临床缓解期。以上判断由两名主治以上医师检查确定。所有患者均有完整的治疗过程及随访资料。
1.2 方法
应用Aplio 400 彩色多普勒超声诊断仪,探头频率(5 ~14)MHz,选用肌肉骨骼条件观察腕关节,适当调节壁滤波、增益、深度及脉冲重复频率,使图像保持清晰,多普勒不出现伪彩为宜。患者双手平放于检查床,探头垂直于关节,依次观察腕关节掌侧及背侧,横切和纵切依序扫查。灰阶超声观察关节腔积液、滑膜厚度、骨侵蚀情况、有无肌腱及腱鞘炎;能量多普勒观察有无滑膜血管翳形成、滑膜血流分布情况并确定血流分级。筛选增厚的滑膜,首先启动能量多普勒显像(PDI)观察血流情况,确定血管分布最多的切面观察并存储图像。固定探头,切换至SMI 模式,同一切面观察血流分布并确定血流分级、存储图像。探查中避免加压,防止积液及滑膜受压变形。避免各向异性,在关节弯曲处采用较多量耦合剂以提高弯曲关节显示率。以上操作均由3 名有5年以上工作经验的超声科医师完成,共同讨论决定。
同一切面滑膜血流分级采用半定量法[8]:0 级滑膜内未见血流信号;1 级有1 ~2 处血流信号;2 级血流信号分布不超过滑膜面1/2;3 级血流分布超过1/2 滑膜面。
1.3 统计学方法
采用SPSS 21.0 统计软件进行数据处理。计量资料采用均数±标准差(± s)表示,行t检验;计数资料采用频数(n)、百分比(%)表示,行χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 PDI 与SMI 提示的超声缓解率比较
78 例临床缓解期的RA 患者中,检出腕关节滑膜增厚患者54 例。PDI 显示25 例患者滑膜仍存在血流信号,29 例患者处于缓解期,超声缓解率为37.2%(29/78)。SMI 显示41 例患者存在活动性滑膜炎,13 例患者处于缓解期,超声缓解率为16.7%(13/78)。两种血流模式比较差异有统计学意义(χ²=9.974,P<0.05)。
2.2 PDI 与SMI 检测腕关节滑膜血流显示率比较
78 例患者的156 个腕关节中滑膜增厚102 例。采用PDI 检测到滑膜血流显示率42.2%(43/102)。SMI 技术检测血流显示率68.6%(70/102)。两种方法检测血流差异具有统计学意义(P<0.05),见表1。
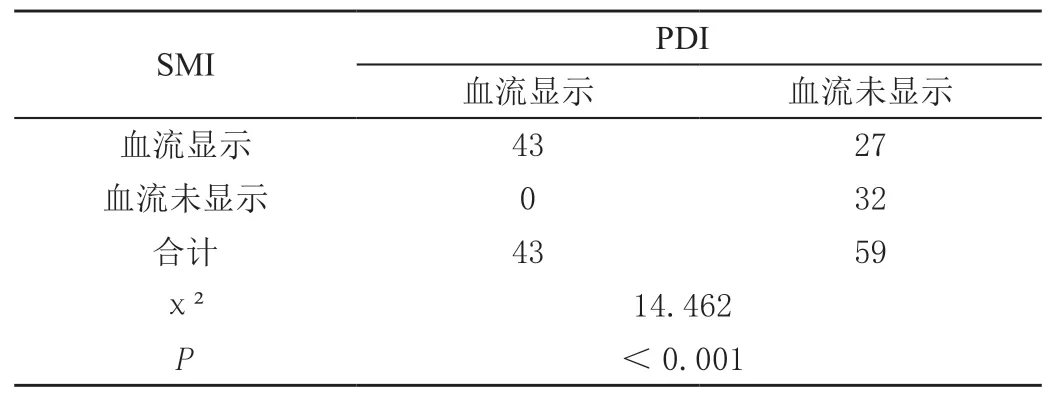
表1 PDI 与SMI 血流显示情况对比 单位:例
2.3 PDI 与SMI 评估滑膜血流半定量分级结果
PDI 检测腕关节滑膜血流0 级者59 例,其中21 例经SMI 判定为1 级,6 例为2 级。PDI 评定为1 级血流22 例,其中9 例经SMI 评定为2 级血流。PDI 检测17例滑膜为2 级血流,经SMI 重新检测其中10 例为3 级血流。SMI 有效提高了滑膜血流分级,见表2。

表2 PDI 与SMI 评估滑膜血流半定量分级比较 单位:例
3 讨论
RA 是一种累及多系统的风湿免疫性疾病,其本质是滑膜血管翳破坏关节及软骨,最终丧失功能,严重影响患者的生活质量。对于疾病活动度评估方法应用较为广泛如DAS28 评分、简化疾病活动性指数(SDAI)、临床疾病活动性指数(CDAI)等。但此类评分方法较复杂,同时即便评分正常,临床缓解和局部炎症仍然可能存在不一致性。炎症的活动和缓解总是交替进行,致使关节破坏严重。达到长期的缓解是临床医师的治疗目标,但即使处于缓解期,骨破坏仍能持续进行[9]。治疗后处于临床缓解期的RA 患者中,有很大一部分被影像学检查证实存在滑膜炎症和持续的骨质破坏,其临床复发率高。Nguyen 等[10]发现,在RA 缓解期的1 618 个患者中,84%有关节积液或滑膜增厚,表明缓解期患者广泛存在亚临床滑膜炎。研究表明[11],即使处于临床缓解期,无症状掌指关节滑膜血流检出者骨破坏进展的风险是未检出者的12 倍。滑膜血流的多寡能反映RA 炎症的活跃度,故滑膜血管的检出是临床医师关注的焦点。炎症的活跃程度可以通过观察血流信号的强弱来评价。活动期滑膜呈现较均匀的低回声,血流信号丰富,多为2 ~3 级;慢性期,滑膜多呈不均匀的高回声,血流信号多为0 ~1 级。故一般滑膜越厚、血流越丰富,疾病活跃度就越高,预后越差,关节骨质破坏可能性越大。研究发现[13]在接受正规治疗的患者中,如果超声发现滑膜丰富血流信号,即使临床症状缓解,也预示着短期内RA 可能复发。对该类患者应适当强化治疗,改善预后。因此,通过超声检查滑膜血流信号较临床能更敏感地反映残余疾病活动度,利于制定下一步治疗方案。即使在临床缓解期,超声亦可检测到滑膜炎症,且可预测进一步的关节破坏,故超声可用于评价持续性关节炎症。
目前,日常工作推荐使用PDI 检测滑膜血流,但其受组织运动的干扰,对低速血流的显示能力有限[12]。超声造影是目前公认的检测微血流灌注最敏感的超声技术。但是,超声造影价格昂贵且为有创操作,一次只能检测一个关节,且小关节需要应用较高的超声频率,与造影剂的共振频率差异较大,对于小关节的滑膜炎和肌腱炎、腱鞘炎方面,造影效果差。SMI 技术通过智能化的自适应算法将组织运动中的低速血流信号从常规超声过滤掉的杂波信号中分离,并通过独特的滤波技术将低速血流的信息完美地提取、凸显,实现极低速微细血流的显示。SMI 技术的应用效果显著、能规避低速血流成像条件参数操作复杂、图像噪声较多、彩色外溢等问题,进而提高其操作便捷性,减少临床应用中运动伪像等难题。与传统血流检测技术相比,SMI 对微血管的显示有更好的敏感性和细节分辨率,可高帧频、高分辨率的检测低血流速度的微血管,理论上可与超声造影技术相媲美。本研究中78 例临床缓解的患者,PDI 检出超声缓解率37.2%,而SMI 仅显示16.7%达到超声缓解,仍有16例患者腕关节存在活动性滑膜炎,提示这些患者预后不佳,可能复发,需强化治疗。同时证实SMI 血流检出率明显强于PDI,提高了滑膜血流的半定量分级,对低速微小血管有较强的检测能力,同既往研究结果一致[13-16]。
综上所述,与日常工作推荐的PDI 技术相比,SMI技术能较好地评价RA 临床缓解期腕关节滑膜血流,为疾病的活动、治疗效果及预后评价提供更准确的参考,且检测技术简单方便,有望在临床广泛推广应用,是明确亚临床滑膜炎症活跃度的有效手段。
