电磁刺激疗法预防卒中吞咽障碍吸入性肺炎的研究进展
2022-07-18乡靖楠贾杰刘翠鲜
乡靖楠,贾杰,刘翠鲜
卒中相关性肺炎(stroke associated pneumonia,SAP)是卒中后致死的重要危险因素之一[1-2],而吞咽障碍是SAP的主要原因之一,可使SAP风险增加10倍以上[3]。预防卒中吞咽障碍吸入性肺炎对改善卒中患者的结局意义重大。随着技术的发展,一些新型的物理疗法,如电刺激、磁刺激等,也逐渐应用于吞咽障碍的治疗中。本文总结目前针对卒中吞咽障碍吸入性肺炎发生机制、治疗靶点、电刺激和磁刺激疗法的相关研究,以期为新型治疗技术的临床推广提供支持。
1 卒中吞咽障碍吸入性肺炎的机制与治疗靶点
1.1 吸入性肺炎 吸入性肺炎与自身免疫力下降、吞咽障碍严重程度相关。目前卒中诱导的免疫抑制理论被广泛关注,Hannawi等[4]认为卒中后机体会减少外周淋巴细胞以及限制自身反应性T淋巴细胞攻击中枢神经系统的抗原,从而导致免疫功能下降。在此基础上若并发吞咽障碍,约60%的患者会出现误吸,37%误吸的患者会发生吸入性肺炎,误吸使卒中患者发生肺炎的危险性增加6.95倍[5-6]。
卒中可导致吞咽器官与组织运动不充分、气道保护机制协调性降低,患者在吞咽过程的咽期常出现舌骨与喉上抬前移速度减慢或幅度减小、会厌翻转不充分、声带闭合不全、咳嗽反射减弱、气道清除异物能力下降,因此易发生误吸,相应的也增加了肺炎的风险[5]。
1.2 干预靶点 吞咽神经肌肉支配通路(大脑皮质-延髓吞咽中枢-周围神经-相关肌群)任何一个环节被破环均可导致气道保护机制的紊乱:①咽期虽然属于吞咽的非随意期,但肌群的收缩也与吞咽运动皮质区激活相关。卒中后大脑皮质与延髓间的联系被切断,会导致吞咽启动延迟,无法在食团到达咽部时启动气道保护机制。②吞咽中枢模式发生器位于延髓,因此延髓卒中后一般吞咽障碍较明显,可出现吞咽启动延迟,喉上抬不足、声带麻痹等情况。③周围脑神经受损,尤其是迷走神经损伤会出现会厌翻转不完全、喉上抬力量不足与关闭不全的表现[7]。由此可见,大脑皮质、延髓、外周神经和肌肉都可能作为卒中吞咽障碍吸入性肺炎的干预靶点。
2 电磁刺激疗法的临床应用
2.1 外周肌群刺激
2.1.1 外周电刺激 与磁刺激相比,电刺激疗法在卒中吞咽障碍吸入性肺炎相关的临床应用中更广泛,主要有表面神经肌肉电刺激(neuromuscular electrical stimulation,NMES)和咽腔电刺激(pharyngeal electrical stimulation,PES),其作用原理为加强吞咽肌群收缩,增大舌骨与喉部运动,通过重复诱发吞咽动作提高吞咽与呼吸的协调性,从而改善气道的保护机制。
目前以吸入性肺炎为主要结局指标的相关研究较少,更多的是以误吸的改善为结局指标。Hamada等[8]对53例急性卒中后吞咽障碍患者的住院时长、出院前功能状态以及肺炎发生率进行了回顾性分析,其中18例接受NMES联合常规吞咽功能训练的患者中仅有2例(11.1%)发生肺部感染,发生率显著低于未接受NMES治疗的患者(42.9%,15/35)。Zhang等[9]纳入了卒中亚急性期吞咽障碍的患者,进行每日30 min,每周5 d,持续6周的NMES联合常规训练,结果显示联合训练组肺炎发生率显著低于常规训练组(7.4%vs. 21.4%)。此外,联合训练组27例患者治疗前有湿啰音(提示食物残留附着于声带)者为25例,治疗后下降为6例(P<0.001)。
临床应用NMES的治疗强度尚未有一致性标准,有的学者采用引起肌肉收缩的运动性刺激,有的学者采用达到感觉阈值以上的感觉性刺激。Sproson等[10]招募了30例卒中亚急性期吞咽障碍患者,对实验组进行了持续4周的运动性NMES结合吞咽动作训练治疗,实验组治疗后食物与液体的渗透-误吸量表(penetration aspiration scale,PAS)评分均低于对照组,表明误吸发生减少。Oh等[11]对卒中亚急性期患者进行感觉性NMES治疗,比较刺激作用于舌骨上肌群与舌骨下肌群2个不同部位的治疗效果,结果显示2组的PAS均较治疗前显著下降,组间比较显示舌骨上肌群刺激组治疗后PAS评分更低(2.07±1.64分vs.3.13±1.97分,P<0.05)。Rofes等[12]则探究了运动刺激与感觉刺激2种不同刺激强度对卒中慢性期吞咽障碍患者的疗效。经过连续10 d,每日1 h的治疗后,不同刺激强度治疗的患者均较治疗前渗漏误吸次数减少、喉前庭关闭与舌骨垂直移动的反应显著提高。该研究还证明NMES运动刺激可提高患者的舌骨水平前移反应,减少咽部食物残留,提高食管上括约肌开放反应,后两者的改善可降低吞咽后因食物残留、反流导致的误吸风险。Gallas等[13]对11例卒中慢性期吞咽障碍患者进行NMES结合少量进食训练,吞咽造影显示NMES可降低PAS,减少咽部残留,但喉闭合时间未有明显改善,刺激咽部皮层的运动诱发电位(motor evoked potentials,MEP)亦无显著变化,推测可能原因为该研究采用的高强度、短时的刺激模式并不是针对卒中慢性期的最佳方案。
相较于NMES,PES利用带电极的腔内导管深入至咽部进行刺激,更适用于气管切开的吞咽障碍和较严重的吞咽障碍患者[14]。由于气管切开改变了正常吞咽时气道内压力高于大气压的情况,导致食团更易掉入气管,且患者不能通过用力咳嗽来清除渗漏误吸,据报道,43%~83%的气管切开患者存在误吸[15]。Jayasekeran等[16]通过前驱研究认为PES每日1次,每次刺激10 min,连续治疗3 d为较佳干预方案,之后在急性卒中患者中进行了验证,显示PES干预组PAS>3分的患者比例显著低于假刺激组。Fraser等[17]使用5 Hz的PES,以患者最大耐受强度的75%对16例急性卒中后吞咽障碍的患者进行10 min治疗,治疗后患者PAS评分的降低具有统计学意义,且吞咽启动反应和咽部皮质的兴奋性均得到了显著提高,误吸的改善与吞咽皮质兴奋性的增加呈正相关性。Suntrup等[18]对重症监护病房中成功脱离呼吸机但伴有严重吞咽障碍的卒中患者进行连续3 d的PES治疗,PES组治疗结束后72 h内成功拔管率显著高于假刺激组(75%vs. 20%)。Dziewas等[19]进行了1项多中心、前瞻性、单盲、安慰剂平行随机对照试验,也取得了与Suntrup的研究相似的结论。不过Bath等[20]进行的纳入162例卒中吞咽障碍患者的多中心随机对照试验,主要结局指标为PAS,次要结局指标为吞咽障碍的严重程度、功能状况、生活质量和不良事件的发生率,结果显示,与假刺激组相比,PES治疗对上述指标均未达到有统计学意义的改善,研究者认为可能是该研究中纳入患者的吞咽障碍程度较轻,患者功能的自愈掩盖了PES的疗效。
2.1.2 外周磁刺激 近年来国内外开始探索重复外周磁刺激(repetitive peripheral magnetic stimulation,rPMS)用于治疗吞咽障碍的安全性和可行性。Momosaki等[21]在2015年尝试对8例双侧卒中的吞咽障碍患者联合应用rPMS和一般吞咽康复训练,rPMS作用于舌骨上肌群,每次治疗10 min,每日2次,持续6 d,初步验证了rPMS治疗吞咽障碍、减少误吸的可行性和有效性,但该试验并未设置对照组。马明等[22]在Momosaki的研究基础上对60例卒中亚急性期吞咽障碍患者联合rPMS与常规吞咽功能训练,并将干预时间延长为4周。治疗后实验组与对照组的PAS均较治疗前明显改善,且实验组显著优于对照组。Momosaki等[23]还招募了10位健康志愿者,探究不同频率(20 Hz和30 Hz)的rPMS对吞咽相关运动皮层兴奋性的影响,结果显示这2种频率刺激均可使皮质产生的MEP振幅显著增加,且效应可一直维持到刺激后30 min,2组间的MEP差异无统计学意义。张云等[24]对比了rPMS与NMES治疗卒中后咽期吞咽障碍的疗效,结果显示rPMS组的PAS改善程度显著优于NMES组(治疗后2.56±0.66分vs. 3.25±1.12分),提示rPMS可能对感觉通路输入、吞咽肌群运动与协调有更大的激活效应。
2.2 吞咽皮质区刺激 无创大脑调控新技术实现了临床对卒中等大脑神经系统损伤的直接、安全干预,主要方法有重复经颅磁刺激(repeated transcranial magnetic stimu lation,rTMS)和经颅直流电刺激(transcranial direct current stimulation,tDCS)。1项meta分析显示这2种调控技术均可以改善卒中患者的吞咽障碍预后和严重程度评分(dysphagia prognosis and severity scale,DOSS)、标准吞咽功能评价(standardized swallowing assessment,SSA)、PAS等指标,且在改善功能障碍和减少误吸发生上,rTMS优于tDCS[25]。
功能MRI的研究已证实大脑皮质存在多个吞咽功能区,目前临床上多选择下颌舌骨肌皮质代表区作为刺激部位[26]。下颌舌骨肌属于舌骨上肌群,可帮助舌骨上抬,增强该肌肉的力量有利于加速吞咽启动,减少误吸与吸入性肺炎的发生。Park等[27]研究高频rTMS对卒中后吞咽障碍患者下颌舌骨肌皮质的影响,将患者分为双侧皮层刺激组、患侧皮层刺激组和伪刺激组,连续治疗2周,结果显示双侧刺激组的PAS改善最显著。Zhong等[28]探讨了高频rTMS刺激卒中吞咽障碍患者健侧半球、患侧半球和小脑3个部位的疗效。治疗后,3组治疗的PAS均显著优于对照组,提示刺激上述3个部位对吞咽障碍均有积极作用。华何柳等[29]在治疗期间的上午将tDCS阳极电极置于卒中后吞咽障碍患者的患侧半球,下午将阳极电极换到健侧半球,每次治疗20 min,每周5 d,持续4周,治疗后实验组的饮水误吸、摄食误吸和总误吸率均低于对照组,差异有统计学意义。
另外,刺激咽部皮质区的研究也在进行,有学者指出咽部运动感觉皮层兴奋性提高表现出的效应可减少误吸和咽部残留[30]。这一点也在Fraser等[17]的研究结论中得到印证。Park等[31]将高频rTMS置于卒中亚急性期患者健侧咽部运动皮层,每天治疗10 min,干预2周后发现实验组PAS明显降低,且这种效果在治疗结束2周后仍然存在。试验组误吸与食物残留发生率由66.7%降至33.3%,而对照组无明显变化。Lim等[32]对比了健侧半球咽部运动皮层低频rTMS和NMES治疗卒中亚急性期患者的效果。每次治疗20 min,每周5 d,连续2周。治疗结束后rTMS和NMES组的PAS均显著低于对照组,2组间差异无统计学意义。李小霞等[33]对脑干卒中后吞咽障碍患者给予tDCS阳极交替刺激双侧大脑半球口咽部皮层感觉区,每次治疗20 min,每日2次,治疗3周后,实验组在吞咽造影下观察的误吸情况和PAS较治疗前及对照组均明显改善。
2.3 迷走神经刺激 除外周肌群与大脑皮层刺激以外,研究者还开始尝试将电、磁刺激放置于吞咽外周神经的解剖定位点上。迷走神经中的喉下和喉返神经运动纤维支配气道关闭,喉上神经负责会厌及气道内组织黏膜的感觉,在正常气道保护调控中发挥着重要作用。有研究者尝试使用rTMS刺激迷走神经来使脑干卒中患者的吞咽功能恢复,结果显示,与基线相比,实验组治疗后环咽肌的MEP振幅显著增加,潜伏期显著缩短,PAS平均降低了1.2分,而假刺激组的所有结局指标均无显著变化[34]。阮丽英等[35]联合rTMS刺激迷走神经和间歇性管饲治疗卒中后吞咽障碍,每次刺激10 min,每日1次,每周5 d,共治疗4周。期间实验组吸入性肺炎的发生率为5.1%,对照组为35.9%,差异具有统计学意义。Yuan等[36]报告了1例采用迷走神经电刺激治疗延髓背外侧梗死后重度吞咽障碍的案例。该患者治疗前不能安全吞咽任何食物,误吸与咽部残留严重。对其进行每次20 min,每日2次,每周5 d的迷走神经电刺激,治疗3周后患者能够安全进食高稠食物,6周后能够摄入更稀的液体与固体食物,咽部残留情况与喉抬升显著改善。
3 总结与展望
目前多数研究证实电、磁刺激可改善卒中吞咽障碍患者的误吸,从而预防吸入性肺炎的发生。电、磁疗法作用部位广泛,从肌群到中枢皮层再到周围神经刺激的每一步探索,体现了吞咽康复领域的研究者们针对神经感觉运动通路治疗的设计逐渐完整化,形成了“外周+中枢”的闭环康复模式[37](图1)。电、磁刺激疗法表现出不同优势:磁刺激对神经激活力度更强、定位更精准、能够作用到更深层部位;电刺激相对便携、价格低廉,临床应用范围更广泛。
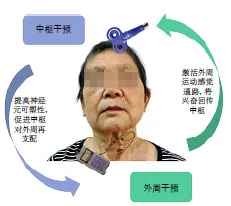
图1 以“中枢磁刺激+外周电刺激”为例的吞咽康复闭环模型
在电、磁疗法预防卒中吞咽障碍吸入性肺炎的主题上,目前将肺炎作为观测指标的研究仍然较少,期待未来能有更多纳入包括肺炎相关生化指标、呼吸功能指标、影像学量化指标等作为评价方法的研究来进一步揭示潜在机制。随着越来越多外周+中枢联合干预研究的出现,下一步研究方向或将集中在探寻联合干预的方式、干预的顺序、治疗强度、频率、持续时间、间隔期等多种因素之间更佳的搭配方案。
【点睛】电刺激和磁刺激作为新兴的卒中后吞咽障碍相关吸入性肺炎的治疗措施,在临床中不论单独应用还是互相联合,以及与其他康复措施联合治疗均显示出了积极的效果,值得进一步探索其机制和更优化的方案。
