舒更葡糖钠和新斯的明减少腺样体扁桃体切除术儿童拔管后早期呼吸道并发症的对比研究
2022-07-17杜真危思维向珍吴磊屈双权
杜真 危思维 向珍 吴磊 屈双权
湖南省儿童医院麻醉科,长沙 410007
腺样体和(或)扁桃体切除术是儿童耳鼻喉科常见手术之一。 腺样体和(或)扁桃体切除术的常见术后并发症包括出血、呼吸系统不良事件、恶心呕吐、术后躁动和疼痛[1]。 引起术后并发症的危险因素包括肌松作用残留和拔管时间延长。 使用肌松拮抗剂(neuromuscular block agent,NMBA)缩短术后拔管时间,能有效减少围术期并发症的发生[2-3]。
舒更葡糖钠是一种新型NMBA,它不同于其他乙酰胆碱酯酶抑制剂的作用机制,主要通过与罗库溴铵分子结合形成复合物自肾脏排出[4]。 如舒更葡糖钠剂量足够,则几分钟之内几乎所有罗库溴铵分子都可与其结合,逆转罗库溴铵作用后,神经肌肉受体功能可恢复正常[5]。 研究表明,舒更葡糖钠按2 mg/kg 的剂量足以逆转罗库溴铵诱导的儿童和青少年中、深度神经肌肉阻滞(neuromuscular block,NMB)[6-7]。
研究显示,对于腺样体扁桃体切除术儿童,舒更葡糖钠较新斯的明有更短的术后NMB 恢复时间和更低的术后躁动发生率[8]。 但目前临床上尚没有对比观察舒更葡糖钠和新斯的明对于腺样体扁桃体切除术患儿气管导管拔除后早期发生呼吸道并发症影响的研究。 基于此,我们假设和0.02 mg/kg 新斯的明相比,静注2 mg/kg 舒更葡糖钠不仅能缩短腺样体和(或)扁桃体切除术患儿术后拔管时间和拔管后恢复室停留时间,还能减少患儿拔管后恢复期呼吸道并发症的发生。 本研究主要观察指标为气管导管拔除后早期呼吸道严重不良事件(气道梗阻)的发生率,次要观察指标为四个成串刺激(Train-of-Four,TOF)比率≥0.9 所需时间、气管导管拔管时间、拔管后恢复室停留时间以及其他术后呼吸道不良事件(低氧血症、呼吸暂停、喉痉挛、支气管痉挛、咳嗽和恶心呕吐)的发生率。
材料与方法
一、临床资料
选择2019 年12 月至2020 年2 月湖南省儿童医院择期行腺样体和(或)扁桃体切除术患儿作为研究对象。 病例纳入标准: ①诊断为慢性扁桃体炎或阻塞性睡眠呼吸暂停综合征,且符合手术适应证; ②年龄3 ~10 岁; ③ASA 分级Ⅰ~Ⅱ级。 排除标准: ①有全身麻醉药物过敏史; ②存在神经肌肉疾病、肝肾功能不全、哮喘等疾病; ③近2 周内患上呼吸道感染或有凝血功能异常。 样本量计算方法:使用Gpower 计算机程序进行功率分析并计算样本量,基于文献报道小儿腺样体扁桃体切除术后气道梗阻发生率为5%~25%[2,10],故功率分析计算时,为发现测量值与估计风险降低之间的显著差异,取功率80%、α 水平0.05,计算得到每组至少需40 例患儿。 故本研究纳入90 例患儿,采用随机数字表法将其分为2 组,即新斯的明组(N 组)和舒更葡糖钠组(S 组),每组各45 例,两组患儿性别、年龄、体重及麻醉时间差异比较无统计学意义,详见表1。 本研究经湖南省儿童医院伦理委员会批准(编号:HCHLL-2021-85)。 患儿父母均签署知情同意书。

表1 新斯的明组和舒更葡糖钠组腺样体和(或)扁桃体切除术患儿一般资料比较Table 1 Comparison of general profiles of children with adenoidectomy and/or tonsillectomy between neostigmine and sugammadex groups
二、分组与术前处理
由一位不参与该研究的麻醉护士准备舒更葡糖钠或新斯的明注射液。 手术医生、麻醉医生、患儿及家属均不知道患儿分组情况。 患儿均采用相同手术方式,由3 名专科医生组成的同一手术组完成。 麻醉均由同一组2 名主治以上麻醉医生实施。由1 名未参与该研究的麻醉医生观察和记录患儿入麻醉恢复室(post anesthesia care unit,PACU)后的恢复情况及PACU内拔管后早期并发症的发生情况。患儿均于手术前一天入院,遵照美国麻醉医师协会(American Society of Anesthesiologists,ASA)指南要求禁食[9];手术当天于外周静脉穿刺部位外涂利多卡因乳膏30 min,开放静脉通路,不予任何术前用药。
三、麻醉及术后处理
患儿入手术室后,常规监测无创血压(BP)、心电图(ECG)、心率(HR)、血氧饱和度(SpO2)、呼气末二氧化碳(PETCO2) 和体温。 静脉注射丙泊酚3 mg/kg 和舒芬太尼0.3 μg/kg,静脉注射罗库溴铵0.6 mg/kg,在获得足够的NMB(TOF =0)后行气管插管。 于麻醉诱导后用TOF-Watch SX(Schering Plough,Swords,Co.,Dublin,Ireland)加速肌力仪监测拇收肌的神经肌肉功能。 将一对电极通过左腕尺神经线放置于距尺神经2 ~3 cm 处,在左拇指上方放置换能器,此后每隔15 秒重复应用TOF 刺激1次,直至麻醉结束后达到TOF≥0.9。 术中两组均静脉泵注丙泊酚4 mg·kg-1·h-1,瑞芬太尼0.2 ~0.3 μg·kg-1·min-1,吸入七氟醚维持麻醉。 根据麻醉深度监测并调整七氟醚吸入浓度,使BIS 值维持在40 ~60。 术中两组均输注醋酸林格氏液10 mL·kg-1·h-1,维持BP 和HR 在基础值的±30%,PETCO2在35 ~45 mmHg,体温控制在36℃~38℃。
患儿手术结束后,于手术部位予利多卡因气雾剂表面麻醉,停全麻药,带管送至PACU(转运时间<1 min)。 当TOF 的T2 再次出现时,N 组在10 秒内注射新斯的明(0.02 mg/kg)与阿托品(0.01 mg/kg)生理盐水稀释液5mL;S 组在10 秒内注射舒更葡糖钠(2 mg/kg)生理盐水稀释液5 mL。
气管导管拔除指征: ①面部表情和吞咽反射存在; ②能自发或在接受命令时睁开眼睛; ③呼吸节律规则,呼吸频率15 ~40 次/分; ⑤自主呼吸能维持足够的分钟通气量(潮气量>6 mL/kg);⑥SpO2>92%,PETCO2<50 mmHg(1 mmHg =0.133 kPa);⑦BP 和HR 的变化在基础值的±30%。
患儿拔除气管导管、麻醉恢复评分(Aldrete score)≥9 分后,连接静脉镇痛泵,送回病房,无出血等并发症者24 h 后出院。
四、观察指标及定义
记录患儿麻醉时间(麻醉诱导开始至停用全麻药的时间)、NMB 恢复时间(静脉注射NMBA 至TOF≥0.9 的时间)、拔管时间(停用全麻药至拔除气管导管的时间)和拔管后PACU 停留时间(气管导管拔除至出PACU 的时间)。
观察并记录在PACU 拔管后早期呼吸道并发症的发生情况,包括气道梗阻、低氧血症、喉痉挛和呼吸暂停。 相关定义: ①气道梗阻:有呼吸运动,而没有或仅有部分气体吸入和呼出; ②低氧血症:鼻导管吸入的氧流量为2 L/min 时,SpO2<92%持续15秒; ③呼吸暂停:15 秒内无呼吸活动; ④喉痉挛:呼吸费力,有矛盾的胸部运动; ⑤支气管痉挛:双肺听诊可闻及哮鸣音。 观察拔管后患儿在PACU 是否出现持续性咳嗽和恶心/呕吐等症状[10]。
五、统计学处理
结 果
一、两组NMB 恢复时间、拔管时间及拔管后PACU 停留时间比较
90 例均顺利完成研究。 患儿均手术顺利,于24 h 后治愈出院。 N 组NMB 恢复时间为2 ~3. 5 min,平均(2. 8 ±0. 7)min;S 组NMB 恢复时间为1 ~2.5 min,平均(1.7 ±0.4)min。 S 组NMB 时间明显短于N 组(P<0.001)。 N 组拔管时间为21 ~40 min,平均(29.5 ±4.4)min;S 组拔管时间为11 ~28 min,平均(20.1 ±3.6)min,S 组拔管时间明显短于N 组(P<0.001)。 N 组拔管后PACU 停留时间为5 ~25 min,平均(9. 2 ±4. 0)min;S 组拔管后PACU 停留时间为3 ~10 min,平均(5.0 ±2.2)min,S 组拔管后PACU 停留时间明显短于N 组(P=0.01)。 详见表2。
表2 新斯的明组和舒更葡糖钠组腺样体和(或)扁桃体切除术患儿麻醉时间、NMB 恢复时间、拔管时间及拔管后PACU 停留时间比较(±s)Table 2 Comparison of anesthesia time,NMB recovery time,extubation time and PACU residence time after extubation in neostigmine and sugammadex groups with or tonsillectomy(±s)

表2 新斯的明组和舒更葡糖钠组腺样体和(或)扁桃体切除术患儿麻醉时间、NMB 恢复时间、拔管时间及拔管后PACU 停留时间比较(±s)Table 2 Comparison of anesthesia time,NMB recovery time,extubation time and PACU residence time after extubation in neostigmine and sugammadex groups with or tonsillectomy(±s)
注 N 组:新斯的明组; S 组:舒更葡糖钠组; NMB:神经肌肉阻滞(neuromuscular block); PACU:麻醉恢复室(post anesthesia care unit)
?
二、拔管后早期呼吸系统并发症的发生情况
S 组有4 例(4/45,8.9%)于拔管早期出现气道梗阻,7例(7/45,15.6%)出现低氧血症,1例(1/45,2.2%)出现短暂性支气管痉挛;N 组有10 例(10/45,22.2%)于拔管早期出现气道梗阻(P=0.03),16 例(16/45,35. 6%)出现低氧血症(P=0.04),5 例(5/45,11.1%)出现支气管痉挛(P=0.04)。 N 组和S 组拔管后出现呼吸暂停的人数分别为9 例(9/45,20%)和6 例(6/45,13.3%),出现喉痉挛人数分别为2 例(2/45,4. 4%)和1 例(1/45,2.2%),两组差异无统计学意义(P>0.05)。 N组和S 组发生上述拔管后早期呼吸道并发症的总人数分别为29 例(29/45,64. 4%)和18 例(18/45,40%),差异无统计学意义(P>0.05)。 两组均经托下颌、改侧卧位、提高吸入氧浓度和短暂辅助通气,上述症状消失,无一例再次气管插管。 两组拔管后持续性咳嗽和术后恶心呕吐的发生率比较,差异无统计学意义(P>0.05),均未予治疗,症状自然消失,详见表3。
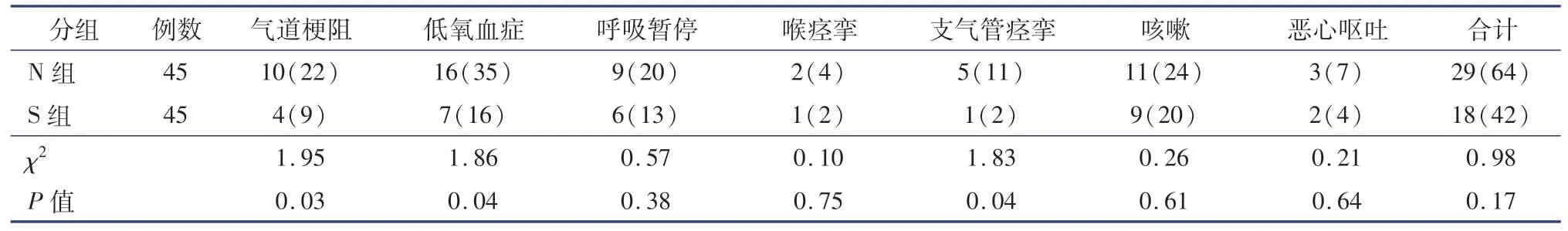
表3 新斯的明组和舒更葡糖钠组腺样体和(或扁桃体)切除术患儿拔管后早期呼吸系统并发症的发生情况比较[例(%)]Table 3 Comparison of early respiratory complications after extubation in neostigmine and sugammadex groups with adenoidectomy and/or tonsillectomy[n(%)]
讨 论
尽管罗库溴铵在儿童中应用起效较成人快,临床作用时效较成人短,但非去极化肌松药的作用时间延长和残余肌松在儿童中较为常见[12]。 目前国内多家医院在临床中应用了神经肌肉监测,但拔管时,残余肌松导致患儿术后咳嗽、吞咽和深呼吸能力减弱而增加术后呼吸系统并发症仍较常见。 本研究中我们对每例患儿都进行了神经肌肉功能监测,并分组使用了新斯的明和舒更葡糖钠拮抗,两组患儿术后出现气道梗阻的发生率分别为22%和9%,低氧血症的发生率为35%和16%。 降低术后早期呼吸道并发症对于避免加重腺样体扁桃体切除术患儿手术部位损伤十分有利[13],故临床上进行有效的肌松拮抗管理,以减少肌松残留造成的相关风险是非常有必要的。
本研究中,静脉注射舒更葡糖钠后TOF 比值恢复到0.9 的时间为(1.7 ±0.4)min,明显短于N 组,这与其他文献报道接近[6,14-15]。 S 组平均拔管时间为20 min,明显短于N 组。 拔管时间缩短和拔管后早期呼吸道并发症减少也使得患儿在PACU 停留时间缩短。
本研究中舒更葡糖钠和新斯的明应用剂量均为等效剂量[16]。 尽管新斯的明是目前临床上最常使用的NMBA,但它不能对抗麻醉后深肌松状态,即使是中等程度的神经肌肉阻滞也很难对抗;且副作用多,包括骨骼肌收缩、心动过缓、支气管痉挛、恶心和呕吐[14,16-17]。 应用新斯的明可能会增加腺样体扁桃体切除术患儿术后早期呼吸系统不良事件的发生率,而舒更葡糖钠在儿童是一种安全、有效和耐受性良好的药物,其罕见不良反应包括心动过缓和过敏反应[6]。 本研究45 例应用舒更葡糖钠的患儿无一例出现过敏反应或心动过缓(HR 下降≥基础值的±30%)。
小儿腺样体扁桃体切除术后最严重的呼吸道不良事件为气道阻塞,其发生率文献报道为5%~25%[2,10]。 有10%~30%的儿童还可能发生其他呼吸系统并发症,如低氧血症、高碳酸血症和短暂性呼吸暂停[3]。 本研究中,S 组拔管后发生气道梗阻和低氧血症的比例显著低于N 组,呼吸暂停、喉痉挛、咳嗽和恶心呕吐的发生率低于N 组,且低于其他研究报道的平均值[2-3];这说明舒更葡糖钠较新斯的明能更有效地降低腺样体扁桃体切除术患儿术后早期呼吸道并发症的发生率,这可能与舒更葡糖钠缩短拔管时间和消除肌松残余引起的术后躁动有关[18]。
促进术后康复的理念(enhanced recovery after surgery,ERAS)最近受到越来越多的关注,使用短效麻醉剂是实现该理念的重要前提之一。 有研究表明,罗库溴铵给药后使用舒更葡糖钠,可以缩短成人患者的麻醉恢复时间和住院时间,使其有资格被纳入ERAS 的短效麻醉剂范围[19]。 本研究结果显示,在行腺样体或扁桃体切除术儿童患者中,应用舒更葡糖钠拮抗罗库溴铵的肌松作用,不仅能缩短患儿术后拔管时间和拔管后PACU 停留时间,还能有效降低儿童拔管后恢复早期气道梗阻、低氧血症和支气管痉挛的发生率,说明舒更葡糖钠的应用同样有助于在儿童围术期实现ERAS 理念。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明文献检索为杜真、向珍,论文调查设计为向珍、危思维,数据收集与分析为危思维、吴磊,论文结果撰写为杜真,论文讨论分析为屈双权
