摄食细节护理对吞咽困难老年患者的影响*
2022-07-16涂曼玉纪丹婷李侠张美瑞
涂曼玉 纪丹婷 李侠 张美瑞
吞咽困难是临床上十分常见的老年综合征之一[1]。吞咽困难会诱发多类并发症,如营养不良、抑郁、社交障碍、吸入性肺炎等,严重影响患者的生活质量和康复[2]。已有研究显示,摄食护理能良好地解决患者吞咽困难,有效地提升患者的生活质量[3]。摄食细节护理是指系统评估患者吞咽功能后,有针对性地对患者进食各环节进行管理[4]。吞 咽 生 活 质 量 调 查 表(swallowing quality of Life questionnaire,SWAL-QOL)是一款专门开发用于评估吞咽困难患者生活质量的量表[5]。该量表因在研究小样本量时仍具有较优的内容效度、更高的信度标准和良好的心理测量质量等优点,已被认为是研究吞咽困难生活质量的金标准[6]。本研究探讨了摄食细节护理对吞咽困难老年患者生活质量的影响,及定量研究摄食细节护理对患者吞咽困难症状的改善效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年7月-2021年7月中国科学院大学深圳医院(光明)中医康复疼痛科的吞咽困难患者98例。纳入标准:神志清醒,生命体征平稳;年龄60~90岁;无严重认知困难。排除标准:昏迷患者;食道梗阻、口腔、咽喉占位病变;心肺脑危重;个人因素主动退出研究。根据随机数字表法将其分为观察组和对照组,各49例。研究过程中共脱落6例,其中观察组2例和对照组4例,最终统计例数,观察组为47例,对照组为45例。两组一般资料比较差异无统计学意义(P>0.05),有可比性,见表1。本研究设计已由本院伦理委员会审批通过,患者均签署知情同意书。
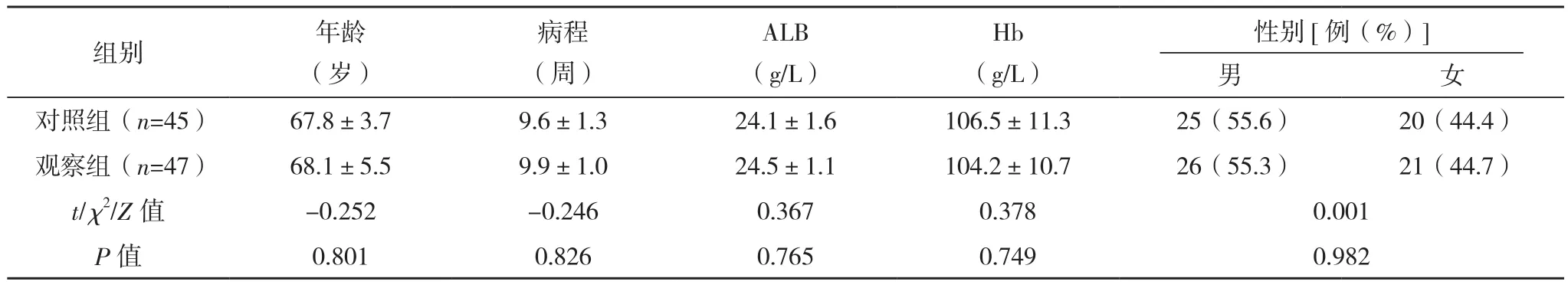
表1 两组一般资料比较
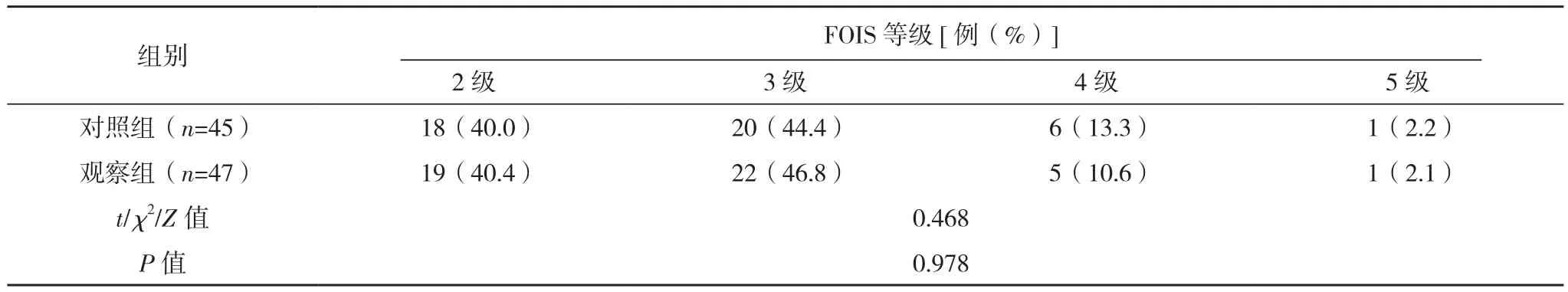
表1 (续)
1.2 方法
两组均用功能经口摄食量表(functional oral intake scale, FOIS)评估患者饮食状况[7]。然后行吞咽功能训练[8]。在此基础上:对照组实施常规饮食护理,护理内容:由主管护师了解患者病情,询问近期摄食状况,协同家属根据患者实际情况制定合理的饮食方案;观察组实施摄食细节护理,护理内容如下。
1.2.1 成立小组 组织成立专门的摄食细节护理小组,组成成员为:护士长(1名)、主治医生(1名)、营养师(1名)、专科护士(9名)。由有多年摄食细节护理经验的护士长作为组长,1名主治医生和1名营养师作为副组长,带领小组成员统一制订培训计划和指导正确的训练流程,发放纸质手册供小组成员学习,确保小组成员熟练掌握FOIS、SWAL-QOL等的评价方法、掌握正确摄食姿势和选择摄食食材等内容。
1.2.2 制定方案 考虑FOIS评估患者所处的吞咽困难等级和老年患者的其他临床资料,有针对性地制定适合每位患者的有效干预方案,并由每位小组成员编制成电子文档,交由小组组长批阅和指导,并最终确定。
1.2.3 食材选择 根据FOIS评估的结果与患者的病情,禁食过硬、过稠或过黏的食物;每隔2周,评估一下患者的吞咽困难的改善程度,从而安排食材的逐渐过渡:清汤类→浓汤类→黏状类→黏稠类;如在过渡阶段发现患者出现不适应情况,则退回上一级,以让患者逐渐适应吞咽的过渡。食材的逐渐过渡参照FOIS评估等级进行护理,内容如下:(1)当评估为2级时,可用清汤类或浓汤类食材;(2)当评估为3级时,可用黏状类食材;(3)当评估为4级时,可用黏稠类食材;(4)当评估为5级时,患者无不适,大多数食材均可进食。
1.2.4 现场照护指导 每隔2周,由小组组长和1名副组长亲临现场指导照护成员的摄食护理,内容包括:(1)判定患者当前吞咽困难状况,指导照护人员选用正确食材;(2)营养师根据当前患者的临床资料,指导照护人员如何合理搭配食谱,以让患者的摄食更加营养均衡;(3)指导照护人员熟练掌握让患者正确摄食的姿势,确保患者摄食处于正确行为,避免引起误吸、呛噎等情况。
1.2.5 营养膳食 每天所需热量比例按55%左右的碳水化合物、25%左右的蛋白质和20%左右的脂肪;根据患者营养指标、身体素质、慢性病并存状况,有针对性地为每位患者提供营养丰富且适应自身情况的食谱,但对于高血压患者则适度低盐摄食,高血脂患者则低脂摄食,营养指标值偏低者摄食多搭配牛奶、芝麻糊等易吞咽易吸收的食材。
1.2.6 呛噎应对措施 当患者进食突发呛噎时,通过抱扶患者,使其成弯腰低头的姿势,这时下颌接近于胸位,并用手掌不间断地轻拍患者肩胛骨间处,以使卡住的食物咳出;或采用从后往前抱着患者姿势,双手手指交叉放于横膈处并用一个向上猛拉之力,迫使食物被气流冲出。
1.2.7 摄食姿势训练 其为代偿性训练,通过改变食材的路径来改善患者的吞咽困难,减少误吸。摄食姿势训练2次/d,15~20 min/次。护士提早安排好相应的食材工具,对患者进行训练指导,使患者逐渐掌握吞咽技巧,减少误吸风险。患者取半卧位或坐位,一口量喂食,避免过多或过少。过多时食物难以通过咽喉,增加误吸风险,过少时难以诱发吞咽反射,也容易发生误吸。患者完成前一口的吞咽之后,再开始继续下一口,以避开2次食物重叠吞咽。一旦患者呛咳,马上中断进食。针对性各类吞咽困难的特点,摄食姿势训练内容包括:(1)当患者容易发生摄食误吸时,为避免食物滑入呼吸道,训练患者低头吞咽,以增大会厌谷通道,以通过较大食团;(2)当患者无法顺利用舌头推进食物时,为缩短食物从口腔进入咽喉的时长,训练患者抬头吞咽,以借助重力直接将食物送进咽喉;(3)当患者发生单侧咽壁及喉部功能失调时,为避免食物从患侧滑落,训练患者头转向健侧后吞咽,以免在患侧声带上增压;(4)当患者单侧口腔咽部无力时,训练患者头转向健康侧后吞咽,以争取让食物从健康侧顺利到达食管。
1.3 观察指标及评价标准
1.3.1 营养指标 护理3个月后,用全自动生化分析仪(强生,V5600)检测两组患者的白蛋白(ALB)和血红蛋白(Hb)营养指标。
1.3.2 吞咽困难症状 护理3个月后,采用SWALQOL里的14个与吞咽相关的项目单独统计了两组吞咽困难症状情况,包括咽部症状(摄食会呛噎,摄食会咳嗽,喝汤类会呛噎,会咳嗽出嘴里正吃的食物,吃时必须清嗓子,食物会卡在喉咙,摄食会有呕吐感)及口腔症状(有咀嚼问题,会从口中滴下食物或液体,食物会粘在嘴里,会流口水,食物或液体会从鼻子流出)、唾液症状(会有浓稠的唾液或痰,过多的唾液或痰)[5]。
1.3.3 SWAL-QOL评分 护理3个月后,用吞咽生活质量调查表(SWAL-QOL)对两组患者的生活质量评分。该量表由44个项目组成,涵盖11个维度(压力、食物、进餐时长、欲望、恐惧、睡眠、疲劳、沟通、心理健康、社会功能、症状),所有维度均用5分李克特量表计分,再将所有得分转换为0~100分的加权量表,最后计算出总分,得分越高表示生活质量越佳[5]。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,采用独立样本t检验,计数资料以率(%)表示,采用χ2检验,等级资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组营养指标比较
护理3个月后,观察组ALB为(34.0±3.7)g/L,Hb为(149.2±12.5)g/L, 均 高 于 对 照 组 的(30.0±2.7)、(139.2±11.2)g/L(t=4.000、3.656,P=0.004、0.006)。
2.2 两组吞咽困难症状比较
护理3个月后,观察组摄食会呛噎,摄食会咳嗽,喝汤类会呛噎,会咳嗽出嘴里正吃的食物,吃时必须清嗓子,食物会卡在喉咙,摄食会有呕吐感,有咀嚼问题,食物会粘在嘴里,会流口水,食物或液体会从鼻子流出,会有浓稠的唾液或痰,过多的唾液或痰发生率均低于对照组(P<0.05);两组会从口中滴下食物或液体发生率比较差异无统计学意义(P>0.05),见表 2。

表2 (续)
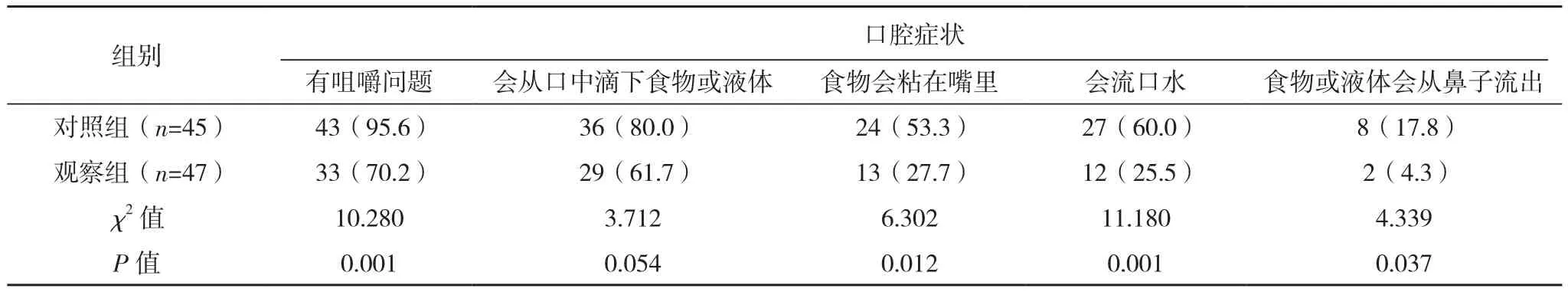
表2 (续)
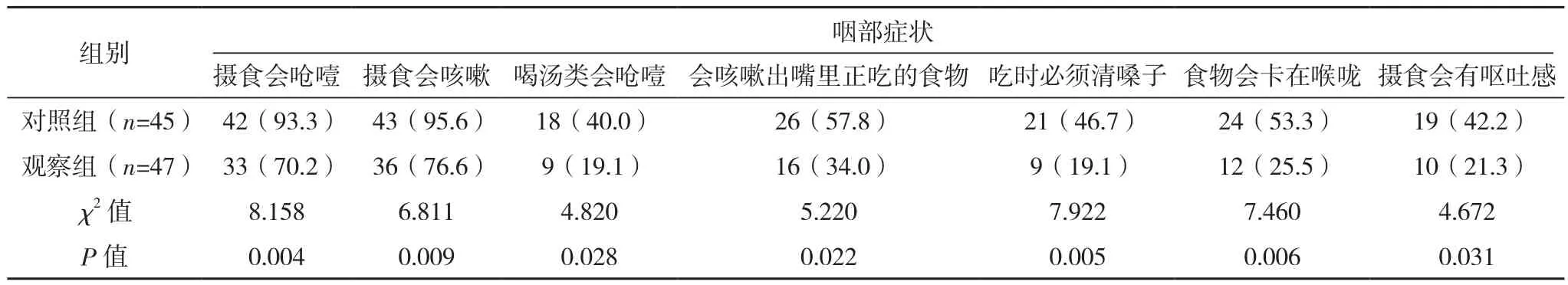
表2 两组吞咽困难症状比较[例(%)]
2.3 两组SWAL-QOL评分比较
护理3个月后,观察组压力、食物、进餐时长、欲望、恐惧、睡眠、疲劳、沟通、心理健康、社会功能、症状评分及总分均显著高于对照组(P<0.05),见表3。
表3 两组SWAL-QOL评分比较[分,(±s)]

表3 两组SWAL-QOL评分比较[分,(±s)]
组别 压力 食物 进餐时长 欲望 恐惧 睡眠对照组(n=45) 28.0±1.2 58.3±5.2 30.3±2.6 65.7±7.0 75.0±6.9 47.0±3.5观察组(n=47) 64.3±2.8 76.0±6.8 67.7±1.5 81.3±8.4 84.7±9.4 68.7±5.3 t值 -13.960 -4.448 -12.520 -4.106 -4.069 -7.769 P值 <0.010 0.011 <0.010 0.015 0.002 0.002
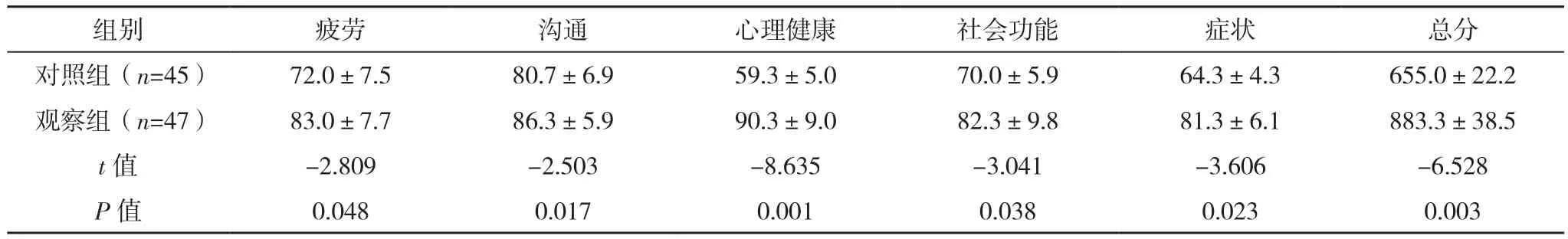
表3 (续)
3 讨论
吞咽困难可由疾病、衰老而诱发[9]。由于生理因素的原因,老年患者是发生吞咽困难的高危群体。多数老年患者本身患有慢性疾病,一旦发生吞咽困难,往往会因饮水呛咳、进食困难,而引起营养不良、吸入性肺炎,甚至窒息等并发症,严重危及患者的生命健康[10]。而摄食细节护理因重视患者摄食过程中的呛噎、误吸和营养膳食等细节的管理,已被广大临床工作者用于提升吞咽困难患者的生活质量。SWAL-QOL是一款国际公认且经过充分研究专用于评估吞咽困难患者生活质量的工具[11]。因此,本研究应用SWAL-QOL评估了摄食细节护理对吞咽困难老年患者生活质量的影响,及定量研究摄食细节护理对患者吞咽困难症状的改善效果等。
老年患者由于吞咽困难,加上身体器官老化,营养吸收功能低下,往往会出现营养不良的情况,易影响疾病的康复。摄食细节护理从配合吞咽功能训练入手,精挑患者康复的每个阶段适应的食材,并按营养膳食搭配适应老年患者自身的食谱,从而能有效地改善患者的营养不良状况,有利于促进康复[12]。本研究结果显示:护理3个月后,观察组ALB 为(34.0±3.7)g/L,Hb 为(149.2±12.5)g/L,均高于对照组的(30.0±2.7)、(139.2±11.2)g/L(P<0.05)。已有研究表明,老年患者用低体位摄食,容易引起吞咽困难,因此医护人员应在了解患者病情之后,指导患者采用正确的摄食姿势,以避免引起吞咽困难的发生[13]。杨晨晨等[14]研究发现在评估患者吞咽困难的情况之后,指导采用正确的摄食姿势,如头转向患侧、头转向健侧和仰头吞咽等,能有效地降低误吸的发生,使患者顺利完成吞咽。除了吞咽功能训练之外,摄食细节护理还会根据患者吞咽的改善程度,有步骤、有计划地选择适应每个恢复阶段患者的食材,为应对呛噎做好措施,指导患者正确进行摄食训练,这些都能较好地改善患者吞咽困难症状,但目前为止仍未见过对摄食细节护理后各项吞咽困难症状改善效果的定量研究。本研究采用SWAL-QOL里的14个与吞咽相关的项目单独统计了患者吞咽困难症状的发生情况,结果显示:护理3个月后,观察组摄食会呛噎,摄食会咳嗽,喝汤类会呛噎,会咳嗽出嘴里正吃的食物,吃时必须清嗓子,食物会卡在喉咙,摄食会有呕吐感,有咀嚼问题,食物会粘在嘴里,会流口水,食物或液体会从鼻子流出,会有浓稠的唾液或痰,过多的唾液或痰发生率均低于对照组(P<0.05)。
吞咽是人类最基本的一项正常生理功能,一旦发生困难,会较大地降低患者的生活质量[15]。目前,有不少研究已经发现摄食细节护理能有效地改善患者的吞咽困难及其并发症的发生率,但应用经过充分验证和已标准化的SWAL-QOL评价摄食细节护理对患者生活质量影响的报道仍未发现。本研究结果显示:护理3个月后,观察组压力、食物、进餐时长、欲望、恐惧、睡眠、疲劳、沟通、心理健康、社会功能、症状评分及总分均显著高于对照组(P<0.05)。究其原因可能是:摄食细节护理重点关注于老年患者整个摄食过程的护理,以避免发生吞咽困难,从而减轻患者对疾病的心理负担,促进了患者整体身心的舒适感;可发现在各项维度和总评分上,观察组患者均优于对照组,提示摄食细节护理能有效地提高吞咽困难老年患者的生活质量。
综上所述,摄食细节护理能有效地改善患者的营养状况和吞咽困难症状,提高患者的生活质量。
