喷雾法在缓解ICU无创正压通气患者口渴症状中的应用
2022-07-16曹燕华毛燕君葛吉徽史苏霞
曹燕华,毛燕君,葛吉徽,史苏霞
(同济大学附属上海市肺科医院,上海 200433)
由于受自身疾病、治疗方法及重症监护室特殊环境的影响,患者在入住ICU 期间舒适度体验较低,口渴就是其中一种痛苦感强烈且容易被忽视的常见症状[1]。有研究发现,70%~80%的患者在接受机械通气后会出现强烈的口渴症状,且患者的口渴痛苦感明显[2]。临床实践及相关研究均表明,在ICU内接受无创正压通气的患者口渴发生率高[3],且与患者接受正压通气的时间、是否首次使用呼吸机、呼吸频率、面罩匹配度等因素有关[4]。无创正压通气是指无需建立人工气道,经面罩包绕面部或经鼻罩包绕鼻部,并连接呼吸机进行正压通气的方式。患者的良好配合是实施无创正压通气的必要条件。本研究通过对在ICU 内接受无创正压通气的患者应用喷雾法,旨在缓解患者口渴症状、提高其对无创正压通气治疗的依从性,并取得了较好的效果,现报道如下。
1 对象与方法
1.1 对象采用便利抽样法,选取2020 年1-12 月收治于同济大学附属上海市肺科医院呼吸重症监护室的患者作为研究对象。纳入标准:①符合无创正压通气指征(患者具有较好的意识状态、咳痰能力、自主呼吸能力,血流动力学稳定);②预计接受无创正压通气时间>72 h;③能正常交流并配合研究;④自愿接受喷雾法;⑤年龄≥18 岁;⑥无创正压通气模式为自主呼吸通气模式(S模式)或后备控制通气模式(T 模式),吸气末正压设定为12 cmH2O(1 cmH2O=0.098 kPa)、呼吸末正压设定为4 cmH2O,呼吸频率设定为20 次/min,均选用双水平呼吸治疗仪;⑦采用面罩进行无创正压通气。排除病情严重、氧饱和度<90%的患者。剔除因病情恶化等原因中途退出者。本研究已获得医院伦理委员会批准(Q21-241Y)。最终纳入患者153 例,并按入院时间先后顺序进行分组。将2020 年1-6 月入院的74 例患者设为对照组,将2020 年7-12 月入院的79 例患者设为观察组。两组患者年龄、性别、文化程度、疾病诊断、急性生理与慢性健康评分(Acute Physiology and Chronic Health Evaluation Scoring System Ⅱ,APACHE-Ⅱ)[5]、病程等比较,差异均无统计学意义(P>0.05),见表1。
表1 两组患者一般资料比较 (±s)
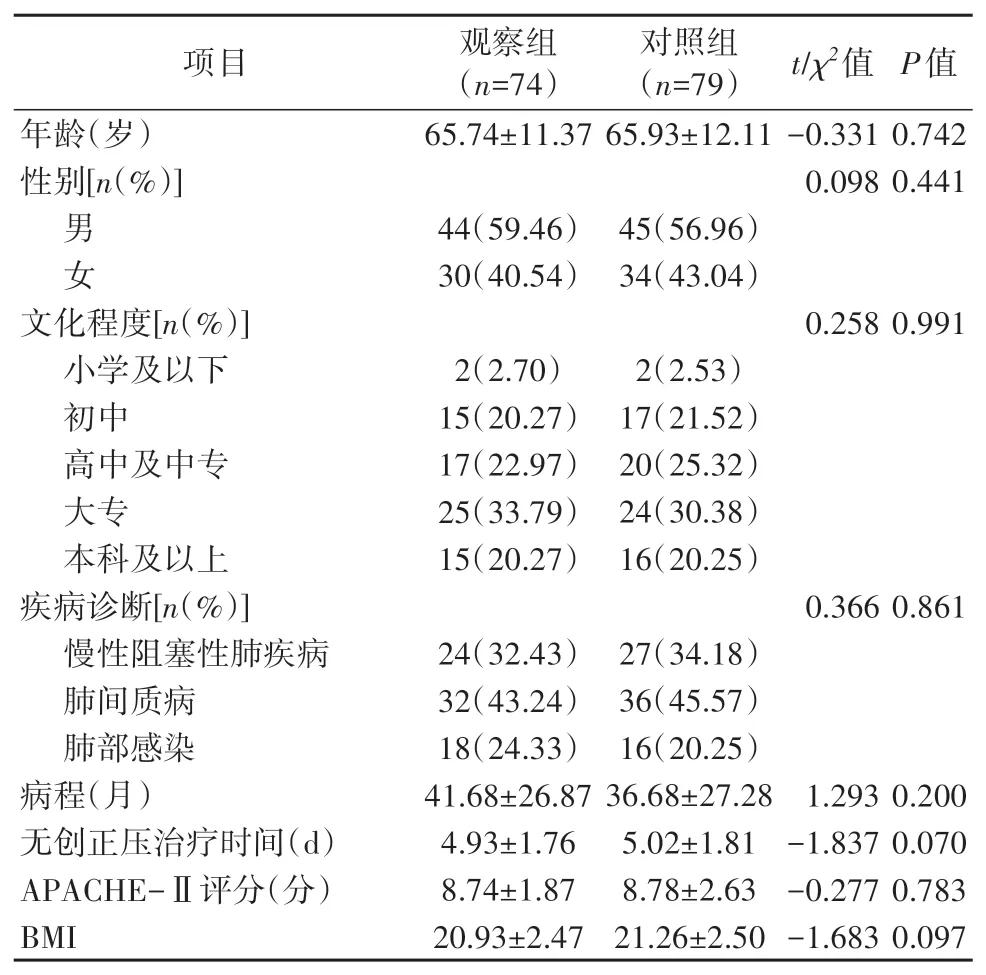
表1 两组患者一般资料比较 (±s)
?
1.2 方法
1.2.1 干预方法两组患者均接受无创正压通气的常规护理。①疾病及饮食运动宣教指导。护士向患者讲解疾病病因及诱发因素;指导患者选择低盐、低脂饮食,避免进食产气、辛辣的食物,多进食高蛋白、高纤维及易消化食物;同时向患者发放康复手册,指导其规律活动、定时休息;②呼吸指导。选择合适的面罩,保持固定带松紧适宜,以不漏气为宜。指导患者正压通气时用鼻呼吸,避免张口呼吸、说话,并减少吞咽动作以防腹胀。护士需及时清除患者口咽部分泌物,以防止引起其口咽干燥;③口腔护理。指导患者保持口腔足够湿化和水分摄入。护士每小时用棉签蘸水的方法湿润患者口腔;晨、晚间护理时,用复方氯己定含漱液棉球为患者进行口腔护理,并协助其用吸管吸取50 mL常温饮用水漱口。④其他。维持室内温度在18~22℃,湿度维持在50%~60%。密切观察患者病情,指导患者避免剧烈咳嗽,防止气胸。同时,针对患者的实际情况给予心理护理,鼓励患者配合治疗。观察组在以上常规治疗及护理的基础上增加喷雾法,具体内容如下。
1.2.1.1 成立研究小组经初期准备、人员报名及筛选,最终成立研究小组,包括副主任医师1 名、主治医师2名、副主任护师1名、主管护师6名、护师5名,团队成员均来自呼吸重症监护室。副主任医师和副主任护师负责喷雾法干预方案的制订及技术培训,主治医师负责患者病情处理及安全评估,主管护师及护师负责病情评估、方案的落实及相关资料的收集和记录。
1.2.1.2 物品准备住院期间向所有观察组患者发放专用的一次性喷雾瓶,瓶身上用记号笔注明患者的床号、姓名及“常温饮用水”字样。喷雾瓶由我院设备科统一采购,喷头直径0.5 cm,喷壶高14.5 cm,瓶身直径3.8 cm,容量为100 mL,为PPU 材质。病房内备常温饮用水,且饮用水管理需符合医院感染控制要求(每日更换新的饮用水晾凉备用,当日未用完的饮用水一律弃去;容器每日清洗、每周消毒)。研究小组成员每日使用专用漏斗向喷雾瓶内灌注饮用水,每次装水80 mL左右,并根据患者使用个情况及时补充。若喷雾瓶在使用过程中发生损坏则及时予以更换。
1.2.1.3 实施喷雾法医师开具无创正压通气治疗医嘱后,研究小组成员为患者设置无创呼吸机参数,面罩选用多功能机械通气面罩(上海中山医疗科技发展公司,型号为ZS-MZ-A)。每日8:00,小组成员负责弃去前日患者喷雾瓶内多余的饮用水,并先用流动水清洗、再用流动冷开水清洗喷雾瓶后装入常温饮用水。准备工作就绪后,实施喷雾法。①操作前洗手。②打开喷雾瓶,并将防尘帽置于患者床旁桌上备用。③操作者站于患者右侧,用右手打开患者无创呼吸机的左侧头带,并给予患者鼻导管吸氧,遵医嘱设置氧流量。④操作者右手持喷雾瓶;左手调整面罩,使面罩右侧贴紧患者面部皮肤,面罩左侧开口约呈45°。⑤嘱患者张口,并向其舌中心方向喷雾,喷射方向与舌平面呈45°。以喷嘴按压到最低处为1 次喷量[6],每次喷雾基数为3喷,每喷间隔10 s,每喷容量约1 mL。⑥每2 h 喷雾1次,具体可根据患者的耐受情况及需求等调整喷雾次数。操作过程中注意观察患者相关指标,如血氧饱和度下降至90%及以下,应及时停止操作,并为患者取下鼻导管,戴上面罩;操作过程中,注意观察患者有无呛咳等情况发生,如发生呛咳应立即停止操作,汇报医师并做好急救准备。针对呛咳患者,护士需做好交接班,并可适当调整每喷容量至0.5 mL,以避免再次发生呛咳。
1.2.2 观察指标及评价工具
1.2.2.1 口渴程度采用数字评分法(Numerical Rat⁃ing Scale,NRS)评价患者的口渴程度。NRS 是被临床广泛使用的方便、易理解的自我感受评价方法。具有良好的信度和效度。此次研究采用0~10 分法评价患者的口渴程度。即0分表示“无口渴”,1~3分为“轻度口渴”,4~6 分为“中度口渴”,7~10 分为“重度口渴”[7]。
1.2.2.2 口渴痛苦程度采用刁齐翔等[8]汉化的中文版口渴痛苦量表(the Thirst Distress Scale,TDS)评价患者的口渴痛苦程度。中文版TDS 由7 个条目组成,采用Likert 5级计分法,“非常不同意、不同意、不确定、同意、非常同意”分别计1~5 分,总分7~35 分。各条目得分之和即为量表总分。分数越高代表患者的口渴痛苦程度越严重。相关报道显示,中文版TDS 的Cron⁃bach’sα系数为0.825,重测信度为0.860[8]。
1.2.2.3 焦虑抑郁状态采用医院焦虑抑郁量表(Hospital Anxiety and Depression Scale,HAD)评价患者的焦虑抑郁状态。HAD 是国际上普遍使用的焦虑抑郁自评量表[9],包括焦虑和抑郁情绪自评两部分。每部分均由7 个问题组成,采用Likert 4 级计分法,单号问题评分相加为焦虑得分,双号问题评分相加为抑郁得分。分数越高,则代表患者有焦虑、抑郁的可能性越大。总分0~7分为“无焦虑抑郁症状”;8~10分为“可疑有焦虑或抑郁症状”;11~21 分为“肯定存在焦虑或抑郁症状”。
1.2.3 资料收集方法相关问卷评分均由研究小组成员完成收集。具体评价时,向患者解释各量表内容,并将各条目读给患者听,嘱患者通过点头示意进行选项选择,调查者再次复述核实后确认选项。于患者使用无创呼吸机前(上机前)及医师开具停止无创正压通气医嘱后(撤机时)分别评价两组患者的口渴NRS、TDS及HAD。同时,持续无创正压通气期间(戴机期间)每日10:00 及15:00 评价患者口渴NRS 及TDS。取各次得分的均值作为患者各量表的最终评分。
1.2.4 统计学方法采用SPSS 20.0 软件对数据进行统计分析。正态分布的计量资料采用均数±标准差描述,组间比较采用t检验;计数资料采用频数、构成比描述,组间比较采用χ2检验;以P<0.05 视为差异有统计学意义。
2 结果
观察组74 例患者共评估742 次,对照组79 例患者共评估786 次。正压通气期间及正压通气结束时,观察组患者的NRS口渴评分、TDS得分均低于对照组,差异具有统计学意义(P<0.05)。正压通气结束时,观察组患者的HAD得分低于对照组(P<0.05),详见表2。
3 讨论
3.1 喷雾法可缓解ICU 无创正压通气患者的口渴症状口渴是一种想要饮用液体的主观感受[10]。ICU 患者普遍存在口渴[11-12],且患者往往回忆口渴症状经历是痛苦的[13]。临床常用于治疗口渴的方法有病因治疗、药物治疗、非药物治疗、中医治疗及心理治疗[14]。药物及病因治疗常用于糖尿病、口腔干燥综合征、肾衰竭及心力衰竭等患者;而非药物治疗如口腔护理、棉签湿润法、漱口液漱口、喷雾剂及咀嚼口香糖等措施,又由于保湿持续时间短,往往不能有效缓解患者口渴症状[15]。棉签湿润法因其每次沾水量有限,且棉棒较硬,操作过程中可能会对患者的口腔黏膜造成损伤;另,棉签的棉絮容易脱落引起患者误吸,尤其在机器送气的过程中可造成患者因棉絮进入气道而窒息的情况[16-17]。喷雾法通过将水变成雾状,从而可起到快速湿润患者口腔的作用[18]。经喷雾瓶喷出的水雾具有颗粒小、分布均匀等特点,可在口腔内形成一层水雾膜,且喷雾的面积大,可充分湿润口腔黏膜,同时由于每一喷是定量的,可有效减少患者呛咳的发生。如表2 所示,持续无创正压通气期间,对照组患者的口渴评分及痛苦程度评分均较观察组更高(P<0.05),即观察组患者的口渴体验没有对照组明显。这也说明使用喷雾法可以缓解持续无创正压通气患者的口渴症状。另有报道表明,喷雾法干预可有效降低患者的口渴发生频率、强度、痛苦程度和持续时间,可有效避免患者过量饮水而导致摄入水量过多及饮水过程中发生呛咳[18]。
3.2 喷雾法可改善ICU 无创正压通气患者的焦虑抑郁情绪无创正压通气是呼吸系统疾病治疗的常用方法,患者的配合度也决定了治疗效果[19]。无创正压通气过程中,患者往往会产生腹胀、恐惧、口渴等不良反应,且受无创正压通气治疗时间、吸气末压力、呼气末压力、呼吸频率及氧流量等的影响,口腔黏膜干燥严重,唾液量消耗增多,容易导致患者情绪紧张,进而加重口渴等不适症状[20]。有研究显示,患者使用无创正压通气的依从性小于85%[21]。相关不良反应如得不到及时干预可导致治疗效果差、医疗资源浪费等[22]。HAD 评测结果与患者无创正压通气过程中人机配合程度及依从性之间存在关联,HAD 结果提示患者的情绪稳定程度越好,则无创正压通气过程中人机对抗程度越低,患者依从性越好[9]。如表2 所示,在结束无创正压通气时,观察组患者的口渴程度和口渴痛苦感均低于对照组患者(P<0.05),且HAD 得分也低于对照组(P<0.05)。这说明喷雾法有助于缓解患者的口渴症状,可提高其治疗依从性,减少不良反应及口渴痛苦感,从而使患者的心理状况也在一定程度上得到改善。
表2 两组患者不同无创呼吸机治疗阶段口渴情况及焦虑抑郁评分比较 (分,±s)
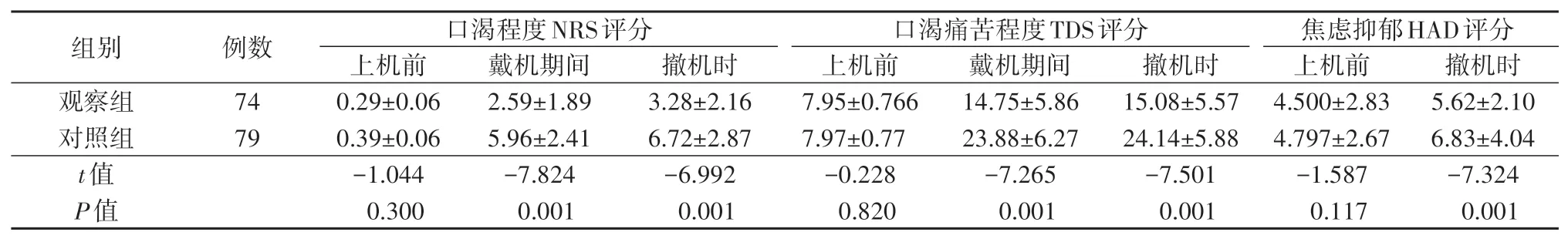
表2 两组患者不同无创呼吸机治疗阶段口渴情况及焦虑抑郁评分比较 (分,±s)
?
4 小结
喷雾法可以有效缓解ICU 无创正压通气患者的口渴程度和口渴痛苦感,有利于改善患者的焦虑抑郁情绪。但本研究在实施过程中,为避免患者误吸棉絮及取下无创呼吸机面罩时产生的血氧饱和度降低,需要研究小组护士全程参与,可能会增加一定的人力成本。另外,本研究仅对两组患者的口渴程度和口渴痛苦感做了比较,未比较两组患者口渴发生频率及持续时间等。今后研究可开展深入探讨,以进一步验证喷雾法对缓解无创正压通气患者口渴症状的效果。
