多发性骨髓瘤患者NLR、β2-MG、LDH与免疫表型、细胞遗传学及预后生存的关系
2022-07-15甘宜敏
张 琪,甘宜敏,徐 阳,衡 春△
江苏省淮安市第一人民医院:1.血液病研究室;2.检验科,江苏淮安 223000
多发性骨髓瘤(MM)是常见的血液系统恶性肿瘤,是一种浆细胞异常克隆增殖性疾病,目前尚无有效的治疗方法,预后一般较差[1-2]。MM的致病机制尚不明确,但随着间接荧光原位杂交技术(FISH)、基因表达谱检测(GEP)等技术的不断发展,MM的生物学及遗传特征逐渐明确[3-4]。细胞遗传学异常被认为是影响MM预后的重要因素,但细胞遗传学检验的实验室条件严格,检查费用高,并不适用于基层医院,故寻找更为方便简单的方法预测MM患者预后,成为了当前MM相关研究的热点。外周血中性粒细胞/淋巴细胞比值(NLR)是一种和免疫调节功能相关的指标,能反映体内免疫炎症反应强度[5]。有研究表明,NLR在反映乳腺癌、卵巢癌以及膀胱癌等多种恶性肿瘤患者预后中均具有较高的价值[6]。β2微球蛋白(β2-MG)是一种单链多肽低分子蛋白,主要由淋巴细胞分泌,研究表明,合并恶性肿瘤患者血清β2-MG水平将大幅度升高,这可能是因为肿瘤细胞自身能合成并分泌β2-MG以及恶性肿瘤患者机体免疫稳定性被破坏,免疫反应被激活,促使β2-MG分泌增加[7]。乳酸脱氢酶(LDH)是糖酵解过程中的重要代谢酶,其血清水平能提示机体缺氧、肿瘤细胞活性状态及恶性转化等状况[8]。以上指标的检测取材方便,步骤简单。研究外周血NLR、血清β2-MG以及LDH与MM患者细胞遗传学以及免疫表型之间的关系,进而分析其在MM患者预后中的价值具有一定的临床意义,基于以上背景,本课题组开展了如下研究。
1 资料与方法
1.1一般资料 将本院2016年1月至2019年1月收治的233例MM患者以及同期100例健康体检合格的志愿者纳入研究,分别作为MM组与健康组。MM患者纳入标准:患者符合2003年国际骨髓瘤工作组制定的MM相关诊疗标准[9];初次被诊断为MM;参与研究前未接受过任何化疗。MM患者排除标准:参与研究前已存在急性或活动性感染者;合并自身免疫性疾病、艾滋病等可能影响NLR者;合并各类慢性炎症者;合并其他恶性肿瘤者。233例MM患者中,男141例、女92例,年龄43~81岁、平均(65.41±13.54)岁;对照组中,男61例、女39例,年龄45~80岁、平均(66.14±14.03)岁;两组年龄及性别构成比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1外周血指标检测 采集被研究者空腹静脉血6 mL,均分为3份,置于干燥洁净的试管内,分别用于检测外周血NLR以及血清β2-MG、LDH水平。血清β2-MG采用放射免疫法检测,试剂盒为上海超研生物科技有限公司生产。NLR及LDH均采用日立7600全自动生化分析仪检测。
1.2.2患者免疫表型、细胞遗传学检查结果的收集 收集MM患者的检查结果,包括常规染色体核型、骨髓免疫分型、细胞遗传学、FISH检查结果。染色体核型检测包括常规染色体核型(中期R+G显带)、FISH(间期)检测,复杂染色体核型指常规中期R+G显带染色体检测存在≥3个染色体核型异常或多个预后不良染色体核型异常。
1.2.3分组比较及随访 首先比较MM组与对照组以及MM不同DS分期患者外周血NLR及血清β2-MG、LDH水平。并根据MM患者外周血NRL及血清β2-MG、LDH的中位水平,将其分为高、低NLR组,高、低β2-MG水平组,高、低LDH水平组,分别比较各亚组患者免疫表型以及细胞遗传学特点;随访3年,绘制生存曲线,分析外周血NLR及血清β2-MG、LDH水平对MM患者生存情况的影响。

2 结 果
2.1MM组与对照组外周血NLR、血清β2-MG以及LDH水平比较 MM组外周血NLR及血清β2-MG、LDH水平均高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 MM组与对照组外周血NLR、血清β2-MG以及LDH水平比较
2.2不同DS分期MM患者外周血NLR、血清β2-MG以及LDH水平比较 DS分期Ⅰ、Ⅱ、Ⅲ期患者外周血NLR、血清β2-MG以及LDH水平比较,差异均有统计学意义(P<0.05)。进一步两两比较显示,不同DS分期患者外周血NLR、血清β2-MG、LDH水平:Ⅰ期<Ⅱ期<Ⅲ期,差异均有统计学意义(P<0.05)。见表2。

表2 不同DS分期MM患者外周血NLR、血清β2-MG以及LDH水平比较
2.3NLR水平与MM患者免疫表型及细胞遗传学的关系分析 MM组中233例患者外周血NLR中位值为1.96,以NLR中位水平作为分组标准,将233例MM患者分为高NLR组(n=72)与低NLR组(n=161)。比较发现,高NLR组患者CD56、TP53、RB-1以及复杂核型检出率均高于低NLR组,差异有统计学意义(P<0.05)。见表3。

表3 NLR水平与MM患者免疫表型及细胞遗传学的关系分析[n(%)]
2.4血清β2-MG水平与MM患者免疫表型及细胞遗传学的关系分析 MM组患者血清β2-MG中位水平为3.94 mg/L,以此作为分界点,将233例MM患者分为β2-MG高水平组(n=55)与β2-MG低水平组(n=178)。比较发现,β2-MG高水平组TP53、RB-1以及复杂核型检出率均高于β2-MG低水平组,差异有统计学意义(P<0.05)。见表4。

表4 血清β2-MG水平与MM患者免疫表型及细胞遗传学的关系分析[n(%)]
2.5血清LDH水平与MM患者免疫表型及细胞遗传学的关系分析 233例MM患者血清LDH中位水平为196.69 U/L,以此作为分组标准,将其分为血清LDH高水平组(n=89)与LDH低水平组(n=144),比较发现,LDH高水平组CD56、TP53、RB-1以及复杂核型检出率均高于LDH低水平组,差异有统计学意义(P<0.05)。见表5。

表5 血清LDH水平与MM患者细胞表型及细胞遗传学的关系分析[n(%)]
2.6外周血NLR、β2-MG以及LDH水平与MM患者预后的关系 随访3年,绘制生存曲线发现,高NLR组MM患者中位生存时间为13个月,低NLR组MM患者中位生存时间为24个月,两组生存曲线比较差异有统计学意义(Log-rankχ2=9.577,P<0.05),见图1。β2-MG高水平组MM患者中位生存时间为16个月,β2-MG低水平组MM患者中位生存时间为20个月,两组生存曲线比较,差异有统计学意义(Log-rankχ2=10.156,P<0.05),见图2。LDH高水平组MM患者中位生存时间为22个月,LDH低水平组MM患者中位生存时间为21个月,两组生存曲线比较差异有统计意义(Log-rankχ2=4.177,P=0.041),见图3。

图1 不同NLR水平MM患者生存曲线

图2 不同β2-MG水平MM患者生存曲线
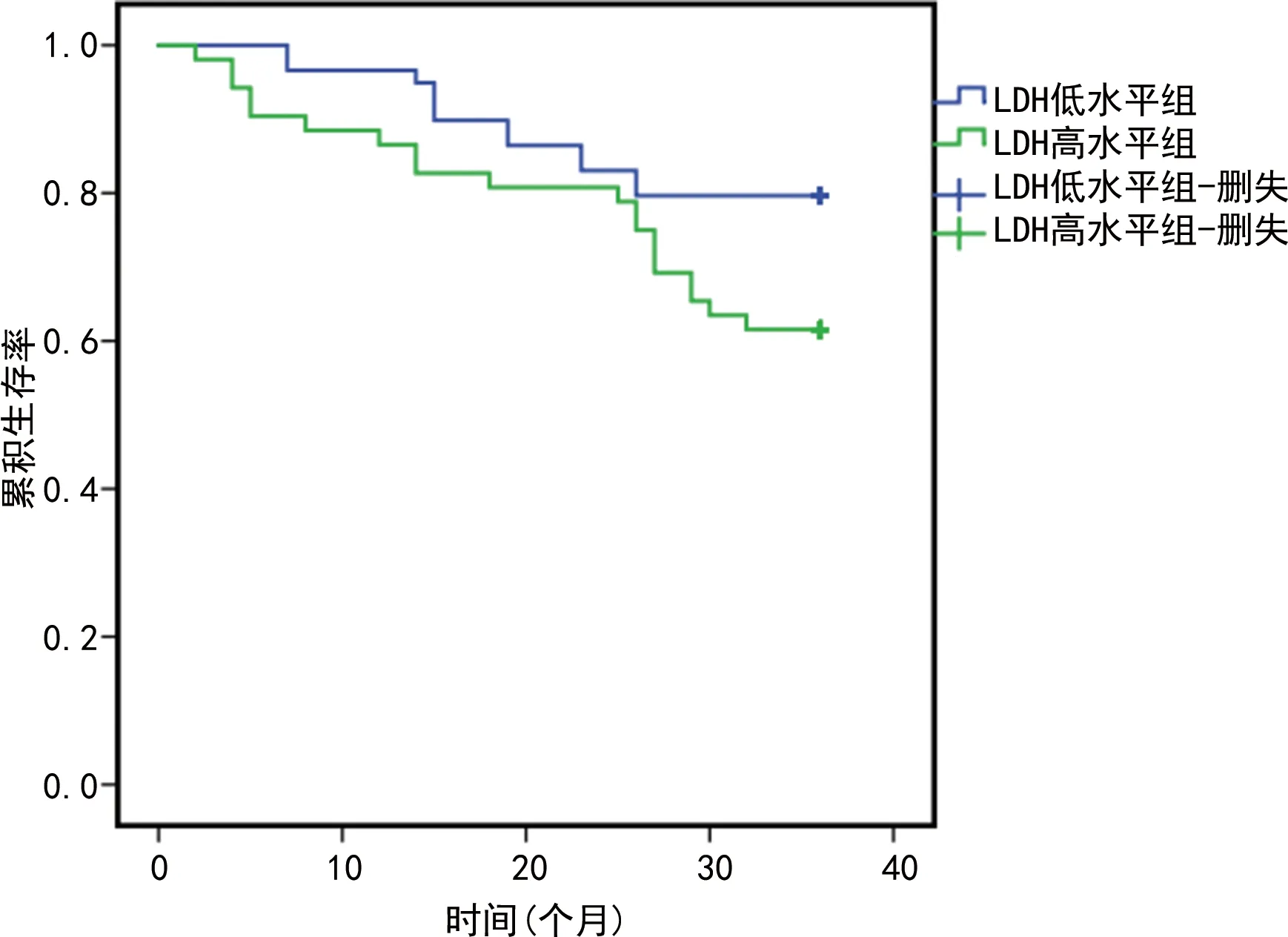
图3 不同LDH水平MM患者生存曲线
3 讨 论
MM是一种生物异质性强的血液系统恶性疾病,虽近年来,免疫调节剂、蛋白酶体抑制剂等新药物的使用大幅度提高了MM的生存率,但MM病死率依旧较高,借助可靠的指标有效预测MM预后,在指导临床治疗工作中具有重要价值。
随着FISH、GEP等技术的不断发展,细胞遗传学与MM之间的关系已逐步明了,细胞遗传学也被证实为影响MM患者预后的重要因素[10]。有学者研究发现,MM患者常伴有一个或多个细胞遗传学异常,其中1q、IgH、RB-1以及TP53阳性等被证实为高危遗传学异常,是影响患者预后的独立危险因素[11]。但细胞遗传学检查对检测条件要求高,检测费用高,在临床中并不适用。血生化指标的检测具有取材方便、步骤简单的优势,是许多疾病诊断、病情及预后判断的常用辅助手段。
本研究以外周血NLR及血清β2-MG、LDH作为研究指标。其中NLR是反映机体免疫炎症状态的敏感指标,而肿瘤的发生及发展与机体免疫调剂功效间关系密切。淋巴细胞及中性粒细胞是机体免疫系统中重要的组成部分[12]。有研究表明,实体肿瘤中NLR值异常上升一般预示着预后不良。孙磊[13]研究发现,NLR>2.61是影响MM患者预后的独立危险因素。血清β2-MG是一种单链多肽低分子蛋白,是组织相容性抗原Ⅰ,在正常生理条件下,β2-MG进入血液循环后以非蛋白结合状态存在,经肾小球基底膜过滤后可被肾小管重吸收,进一步被降解,其血清水平维持稳定。但当机体发生恶性病变时,血清β2-MG水平将异常升高,这与恶性肿瘤异常增生,导致细胞被大量破坏,促进β2-MG释放,并且肿瘤自身也合成大量β2-MG等因素有关。张蕴玉等[14]研究表明,β2-MG在预测MM患者近期疗效中的灵敏度及特异度分别为89.3%与73.6%,曲线下面积为0.865,提示血清β2-MG在反映MM疗效中的价值较高。LDH广泛分布于人体心、肝、肾等多种器官,是反映细胞代谢状态的敏感指标,有研究表明,恶性肿瘤细胞内基因失调将增加LDH的合成及释放,进而导致血清中LDH水平上升[15],故LDH在反映恶性肿瘤病情及预后中也具有一定价值。
本研究发现,与对照组相比,MM组患者外周血NLR、血清β2-MG及LDH水平均异常升高,且随着DS分期的增加,MM组患者外周血NLR、血清β2-MG以及LDH水平均随之上升。这说明外周血NLR、血清β2-MG以及LDH水平在反映MM患者病情中具有一定价值。根据MM组患者外周血NLR、血清β2-MG及LDH中位水平,将其依次划分为高、低水平的各个亚组。在检测各亚组细胞遗传学以及免疫表型中发现,高NLR组患者CD56、TP53、RB-1以及复杂核型检出率均显著高于低NLR组(P<0.05);β2-MG高水平组TP53、RB-1以及复杂核型检出率显著高于β2-MG低水平组(P<0.05);LDH高水平组CD56、TP53、RB-1以及复杂核型检出率均显著高于LDH低水平组(P<0.05);提示MM患者外周血NLR、β2-MG以及LDH水平越高,其细胞遗传学及免疫表型异常发生率越高。受限于研究设计及条件,本研究并未对其中的原因进行探讨。此外,本研究进行了为期3年的随访,绘制生存曲线发现,高NLR、β2-MG高水平组以及LDH高水平组生存时间均明显短于各低水平亚组,提示外周血NLR、β2-MG以及LDH水平在预测MM患者预后中具有一定的价值。
综上所述,MM患者外周血NLR、β2-MG以及LDH水平越高,其发生细胞遗传学及免疫表型异常的概率越大,生存时间也越短,提示外周血NLR、β2-MG以及LDH水平在反映MM患者病情及预后中具有一定的价值。
