伴移行性环形红斑的单纯性大疱性表皮松解症一家系报道及基因检测
2022-07-13杨蓓蓓武卫民
杨蓓蓓 武卫民 肖 华
1福建医科大学附属第一医院,福建福州,350005;2郴州市第一人民医院皮肤科,湖南郴州,423000
单纯性大疱性表皮松解症(EBS)是一种遗传性皮肤脆性疾病,属常染色体显性遗传。多数于出生后数天或数月发病。皮损好发于手足以及其他受压和摩擦部位。愈后遗留色素沉着,但不留瘢痕。本病常持续终生,部分患者青春期后症状改善。EBS的致病主要是由于编码表皮和基底膜带的角蛋白K5和K14的基因突变。迄今为止,在EBS各亚型患者中,已报道260多种K5和K14基因突变。本研究中,收集到一家系并通过全基因组外显子测序和Sanger测序确定了KRT5基因的一个新的突变位点。
1 资料与方法
1.1 临床资料 患者,女,1.5岁。因“全身红斑、水疱1年余”就诊。患者生后2月余,双侧手足反复出现红斑、 水疱,水疱愈合后未出现瘢痕。体格检查:一般情况良好。皮肤科检查:颈部、双腋下、腹部、腹股沟、四肢关节及双足可见大小不一环状红斑,边缘区可见散在绿豆至蚕豆大水疱,部分疱壁紧张,部分疱壁松弛,水疱消退后不留瘢痕,愈合后伴有褐色色素沉着(图1),无指甲、毛发及黏膜受累,双掌跖未见角化性皮疹。实验室检查:血、尿、粪常规正常,肝肾功能、电解质、微量元素、免疫球蛋白及补体、自身抗体谱均正常。患者父亲诉5岁前在皱褶部位有红斑水疱等皮损,未予处理,5岁后皮损基本自愈,患者父亲皮肤科检查无异常。皮肤组织病理:表皮内疱(图2)。免疫荧光dsg1、dsg3、BP180、BP230均阴性。
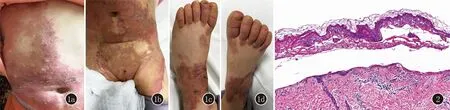
图1 腹部、腹股沟、四肢关节及双足可见大小不一环状红斑,边缘区可见散在绿豆至蚕豆大水疱,水疱消退后不留瘢痕,愈合后伴有褐色色素沉着 图2 表皮内水疱 (HE,×100)
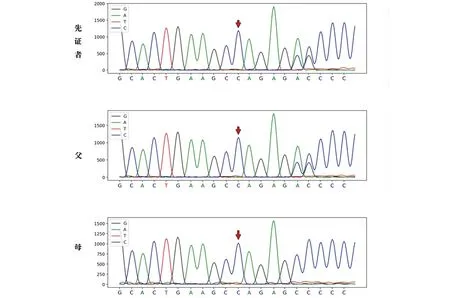
图3 患者基因检测结果
1.2 研究方法
1.2.1 标本采集 患儿父母签署知情同意书后,抽取患儿及其父母外周血各2mL,收集于EDTA抗凝管中。
1.2.2 基因组DNA提取 采用常规方法提取DNA,使用核酸浓度测定仪 NanoDrop2000进行标本DNA浓度及纯度测定。
1.2.3 高通量测序及Sanger测序验证 样本送检至诺禾致源基因检测公司进行高通量测序,通过IIIuminalHiSeq 6000平台对基因组文库进行高通量、高深度测序。使用TRIMMOMIC v0.38软件对检测到的变异进行过滤,设计引物并对突变位点进行Sanger测序验证,对筛选出的突变位点所在的基因序列区域进行PCR扩增,应用primer 5.0设计引物序列:KRT5-F:TGTAAACGACGGCCAGTAAGGGGGTCCAGTAGAGT-GC,KRT5-R:CAGGAAACAGCTATGACCATTTGACG-CTGGAGCTGCTA。扩增条件:94℃预变性5min;94℃变性45s,61℃退火45s,72℃延伸1min,共35个循环;72℃延伸10min。扩增结束后,PCR反应产物经琼脂糖凝胶电泳鉴定、纯化后,直接在一代测序仪上测序,测序结果与KRT5基因参考序列进行分析比对。
2 结果
注释后的结果显示:该患者及其父亲KRT5基因外显子9(移码缺失c.1653_1654delCT)发生了突变(图3),通过Sanger测序对KRT5的新突变进行验证,结果显示:该患者及其父亲携带同一突变(KRT5 c.1653_1654delCT),其母亲未发现该突变。患者诊断为伴移行性环状红斑的单纯性大疱性表皮松解症(EBS-Migr)。
3 讨论
单纯性大疱性表皮松解症(EBS)是一种较为少见的遗传性皮肤脆性疾病,极小的创伤即可引起水疱形成,其特征在于表皮内水疱[1]。KRT5和KRT14是角质形成细胞中间丝蛋白的重要组成部分,对于维持基底层角质形成细胞的结构稳定和抗张力具有重要意义[2]。大多数EBS病例(75%)源于KRT5或KRT14基因的突变[3]。EBS伴有移行性环状红斑(EBS-Migr)是EBS的一种罕见亚型,其特征为环状红斑,伴有水疱形成和愈合后色素沉着。根据报道:KRT5中c.1649delG的杂合突变是导致EBS-Migr的特异性突变[4]。然而,根据既往报道,相同的突变会导致EBS的另一种罕见亚型:EBS伴有斑驳样色素沉着(EBS-MP)[5]。既往报道指出了EBS-Migr相关的KRT5外显子9的突变(c.1637del4[6],c.1638_1641del-CTAG[7],c.1649delG[4,8,9], and c.1650delC[10])。本研究中,我们收集到一家系并通过二代测序确定了KRT5基因的新突变:c.1653_1654delCT的杂合突变。
KRT5基因突变在EBS发病中起着十分重要的作用。KRT5为中间丝蛋白的重要组成部分,主要表达于表皮基底细胞层中,最终构成细胞骨架,使表皮基底细胞与基底膜带连接紧密[11]。KRT5基因的细胞遗传学位置为12号染色体长臂(12q13.13)。在大疱性表皮松解症患者中已发现超过130个KRT5基因突变,这导致皮肤脆性增加及水疱形成。
当环境因素(主要是外部创伤)触发时,突变类型及其在mRNA和蛋白质水平上的表达水平决定了该疾病表型谱的总体严重程度[12]。KRT5的mRNA和蛋白质水平在EBS患者细胞中没有降低[13],移码突变可能由于异常的尾部区域延伸而干扰正常的蛋白质折叠。
KRT5敲除小鼠模型的转录组分析显示EBS患者病变皮肤内IL-6和IL-1β的表达升高,免疫组化研究表明炎症细胞和分子浸润[14]。双醋瑞因(下调IL-1β的小分子)的局部应用已被证明可以稳定角蛋白中间丝并减少重度EBS患者的水疱[15],表明EBS发病与炎症相关。
c.1653_1654delCT的碱基缺失突变导致KRT5的C肽端缺失,表明C端框架移位有助于产生EBS-Migr在婴儿期特征性的炎症表型,这可能触发了免疫反应[8,16]。该表型的潜在机制仍需进一步研究。
EBS的病理学机制从结构蛋白扩展到酶、信号受体、囊泡转运蛋白和泛素化等[12]。这些类型的病理学不是EBS独有的,因此,其他遗传疾病疗法的进步很可能为EBS治疗打开新的思路。
