基于PNI、SII、CAR的列线图模型对肝移植术后腹腔感染的预测价值
2022-07-11罗文婷曹丽吕德珍刘国印
罗文婷 曹丽 吕德珍 刘国印
原位肝移植是终末期肝病患者最有效和最主要的治疗方法[1-2]。近年来,随着器官移植技术、围术期管理水平的稳步提高,手术成功率、受者预后均有显著改善[3]。但巨大手术创伤、免疫抑制治疗导致肝移植术后感染相关并发症发生率高达30%~70%,是围手术期致受者死亡的重要因素之一,严重影响受者预后[4-5]。其中,腹腔感染是肝移植术后最为常见的感染性并发症,已成为临床医师关注的重点,也是治疗难点[6]。但目前不同研究中腹腔感染的危险因素差别较大,并无定论。本研究首次通过多因素回归分析筛选出的危险因素构建列线图预测模型,以期为个体化预测肝移植术后腹腔感染的发生提供参考。
1 资料与方法
1.1 研究对象及分组
回顾性分析2017年2月至2021年2月于中国人民解放军东部战区总医院行原位肝移植手术受者的资料,根据纳入和排除标准,共纳入284例受者。纳入标准:(1)年龄18~65周岁的成人终末期肝病患者;(2)麻醉及手术由同一治疗团队完成;(3)初次肝移植者;(4)术后予免疫抑制治疗。排除标准:(1)术前有感染者;(2)既往患免疫系统疾病、长期接受免疫抑制治疗等易感染者;(3)联合肾脏等器官移植者;(4)临床资料不全者。本研究经中国人民解放军东部战区总医院伦理委员会批准。
入组受者根据肝移植术后是否发生腹腔感染分为感染组(51例)和非感染组(233例)。感染组中,男36例,女15例,年龄(45±7)岁,原发病包括肝细胞癌(肝癌)24例、肝硬化15例、肝硬化合并肝癌6例、其他6例;非感染组中,男166例,女67例,年龄(45±7)岁,原发病包括肝癌109例、肝硬化75例、肝硬化合并肝癌34例、其他15例。
1.2 诊断标准
腹腔感染的诊断参照既往研究,满足以下任意1项即可诊断:(1)术后出现全身感染表现如持续发热(≥38 ℃)、外周血白细胞升高、心动过速等,出现不同程度腹膜炎体征如腹肌紧张、压痛、反跳痛等;(2)腹腔引流液脓性,细菌培养结果阳性;(3)影像学检查(超声、CT等)或再次手术提示腹腔有感染灶。
失代偿期肝硬化诊断标准依据《肝硬化诊治指南》[7],标准如下:(1)具备肝硬化诊断标准(肝组织学依据);(2)合并门静脉高压并发症(腹腔积液、食管胃静脉曲张破裂出血、肝性脑病等)。
1.3 研究内容
收集两组受者的基线资料,包括性别、年龄、体质量指数(body mass index,BMI)、原发病、术前糖尿病、术前高血压、术前冠状动脉粥样硬化性心脏病及术前并发症;临床资料,包括终末期肝病 模 型(model for end-stage liver disease,MELD)评分、急性生理学及慢性健康状况评分(acute physiology and chronic health evaluation,APACHE)Ⅱ评分、Child-Pugh评分、手术方式、术中药物使用、手术时间、术中出血量和输血情况;术前血液相关指标,包括白细胞、淋巴细胞、中性粒细胞、血小板、丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)、总胆红素、血清肌酐、C-反应蛋白、白蛋白、预后营养指数(prognostic nutritional index,PNI)、全身免疫炎症指数(systemic immune-inflammation index,SII)、C-反应蛋白/白蛋白比值(C-reactive protein/albumin ratio,CAR)等。PNI和SII的计算依据既往文献报道[8],算式如下:PNI=白蛋白(g/L)+5×淋巴细胞(×109/L);SII=血小板×中性粒细胞/淋巴细胞(×109/L)。
对两组受者的基线资料、临床资料及术前血液相关指标进行单因素和多因素分析,分析肝移植术后腹腔感染的影响因素。构建肝移植受者腹腔感染的列线图预测模型,并评估模型预测效果。分析连续性变量对肝移植术后腹腔感染的预测价值。
1.4 统计学方法
采用GraphPad 8.0、SPSS 22.0、R(4.0.2)软件进行统计分析,采用D’Agostino-Pearson和Kolmogoov-Smirnov方法评估数据是否正态分布。正态分布的计量资料以均数±标准差表示,比较采用t检验;非正态分布的计量资料采用中位数(下四分位数,上四分位数)表示,比较采用Mann-Whitney检验;计数资料以率表示,比较采用χ2检验。腹部感染的危险因素评估采用单、多因素logistic回归分析。将多因素分析具有统计学意义的因素纳入列线图风险模型,并采用受试者工作特征(receiver operating characteristic,ROC)曲线、决策曲线分析(decision curve analysis,DCA)及Calibration曲线评估模型效果。采用ROC曲线分析连续性变量对腹腔感染的预测价值。P<0.05为差异有统计学意义。
2 结 果
2.1 肝移植术后腹腔感染危险因素的单因素分析
284例受者中,51例术后发生了腹腔感染,发生率为18.0%。单因素分析结果见二维码1,与非感染组受者比较,感染组受者术前有糖尿病的比例、术前MELD评分、Child-Pugh评分、术前白细胞、SII、CAR均较高,手术时间较长,PNI较低,差异均有统计学意义(均为P<0.05),其余指标比较差异均无统计学意义(均为P>0.05)。

扫描二维码1可见肝移植术后腹腔感染危险因素的单因素分析结果
2.2 肝移植术后腹腔感染危险因素的多因素分析
多因素logistic回归分析结果显示术前有糖尿病[比值比(odds ratio,OR)2.66,95%可信区间(confidence interval,CI)1.13~6.14,P=0.013]、 手术时间长(OR1.98,95%CI1.03~3.57,P=0.038)、PNI低(OR2.18,95%CI1.06~4.44,P=0.023)、SII高(OR2.21,95%CI1.06~4.78,P=0.012)、CAR高(OR1.90,95%CI1.05~3.49,P=0.029)是肝移植术后腹腔感染的独立危险因素。
2.3 腹腔感染预测模型建立及评估
将5个独立危险因素构建列线图预测模型(图1),ROC曲线分析结果提示,模型评估肝移植术后腹腔感染的曲线下面积(area under the curve,AUC)为0.761(图2),DCA曲线提示模型标准(图3);Calibration曲线提示模型的一致性较好(图4)。

图1 预测肝移植术后腹腔感染的列线图模型Figure 1 Nomogram model for predicting abdominal infection after liver transplantation
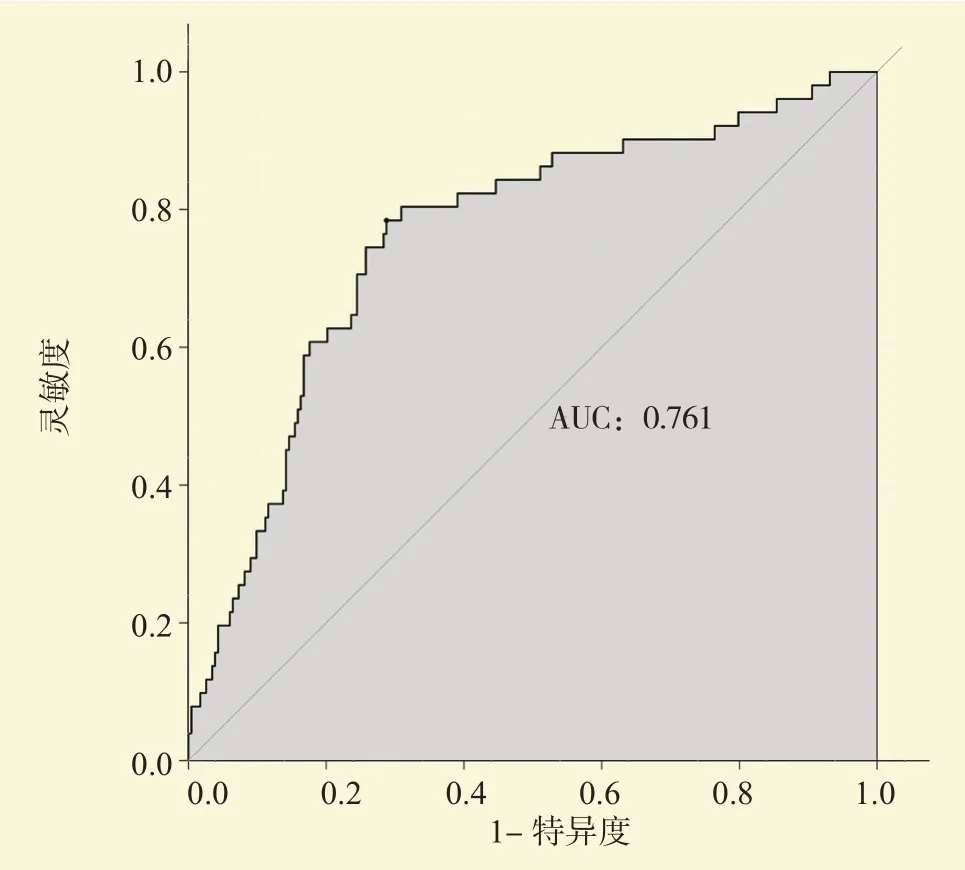
图2 肝移植术后腹腔感染预测模型的ROC曲线Figure 2 ROC curve of prediction model of abdominal infection after liver transplantation

图3 肝移植术后腹腔感染预测模型的DCA曲线Figure 3 DCA curve of prediction model of abdominal infection after liver transplantation

图4 肝移植术后腹腔感染预测模型的Calibration曲线Figure 4 Calibration curve of prediction model of abdominal infection after liver transplantation
2.4 CAR、PNI、SII及手术时间对腹腔感染的预测价值
ROC曲线分析结果提示,CAR、PNI、SII均为肝移植术后腹腔感染的预测因子(均为P<0.05,图5),AUC分别为0.648、0.611和0.648,临界值分别为2.75、43.15和 564.50。
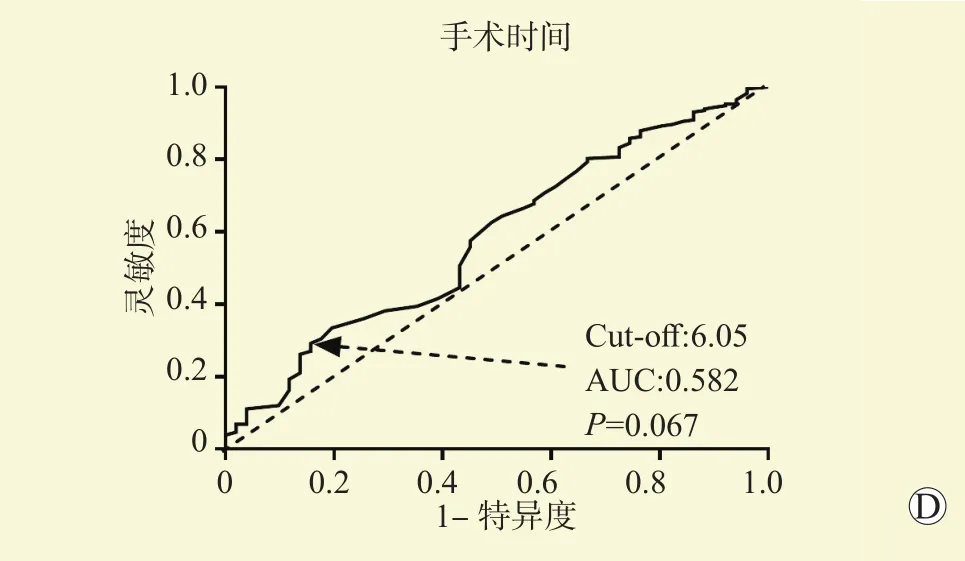
图5 CAR、PNI、SII及手术时间对腹腔感染预测价值ROC曲线分析Figure 5 ROC curves analysis of predictive value of CAR, PNI, SII and operation time for abdominal infection
3 讨 论
对于终末期肝病患者,肝移植是最有效的治疗策略,但术后腹腔感染是常见的并发症,严重影响受者预后[9-11]。本研究中肝移植术后腹腔感染发生率为18.0%,与申存毅等[12]报道的17.7%、Hellinger等[13]报道的18%相一致,略高于吕少诚等[14]报道的15.4%。原位肝移植受者术后腹腔感染的发生率要显著高于其他手术,可能与手术时间较长、受者术前一般状态较差、术后免疫抑制治疗等因素相关[15]。本研究通过单因素和多因素logistic回归分析,确定了PNI、SII、CAR、手术时间、术前患有糖尿病为肝移植术后腹腔感染的独立危险因素。
已有大量研究证实术前患有糖尿病是感染性并发症的独立危险因素[16-17]。一项纳入5 067例腹部外科手术患者的研究指出,糖尿病是腹部手术术后出现腹腔感染的重要危险因素[18],这与本研究结果相一致。高血糖所导致的机体局部内环境改变及免疫细胞功能抑制是糖尿病患者对感染性并发症易感的重要原因[19]。PNI、SII作为预后指标广泛应用于多种疾病模型中,也经常用于术后感染性并发症的预测[20-22]。Okita等[23]研究指出PNI是溃疡性结肠炎患者行直肠切除回肠袋-肛门吻合术后感染性并发症的重要预测因素。有研究发现SII对于卒中相关性肺炎的发生具有较好的预测价值[24]。还有研究指出SII对于不同类型的感染有着较好的诊断和鉴别诊断价值[25]。此外,CAR也同样被大量研究证实具有良好的预后评估价值[26]。有研究指出,CAR较高是行腹部、骨科手术患者切口感染的独立危险因素[27-28]。本研究首次发现CAR、SII、PNI均为肝移植受者术后腹腔感染的独立危险因素,这与上述研究结果相吻合,提示了机体的炎症反应、营养及免疫状态与术后发生感染性并发症之间存在着非常密切的联系[29-30]。
此外,本研究还基于多因素回归分析结果,构建了列线图预测模型,评估结果提示该模型对于术后腹腔感染有着良好的预测价值。根据列线图中的风险参数,对肝移植受者术后发生腹腔感染的风险进行个体化预测和评估,对于术后腹腔感染不良事件的预防有着积极的临床意义。但本研究为单中心的回顾性研究,样本量有限,结果中某些因素对于腹腔感染预测ROC曲线以及列线图预测模型的AUC值并不是很高。故而该预测模型还需进一步大样本的多中心研究来证实,以及纳入更多、更好的指标来进一步优化。
