高频彩超联合弹性成像技术对甲状旁腺增生诊断效能的影响
2022-07-11刘聪敏乔英芹姜华
刘聪敏 乔英芹 姜华
甲状旁腺属于人体内分泌器官,93%以上的人有4个甲状旁腺,少数人存在5个或2个甲状旁腺,其主要位于甲状腺侧叶背侧上下极,主要呈扁平状或卵圆形[1]。甲状旁腺增生主要是由于患者存在低血钙、磷潴留等导致甲状旁腺主要细胞数量显著增加,增大腺体体积,出现甲状旁腺增生。甲状旁腺增生的治疗主要以手术切除为主,但需要与甲状旁腺腺瘤相鉴别,二者手术方案存在明显差异。因此,选择合适的检查方式明确甲状旁腺具体情况,是制定手术方案的前提。目前临床诊断甲状旁腺增生主要通过高频彩超(High frequency color doppler ultrasound,HFUS)进行检查,可明确甲状旁腺内部结构及周围组织情况,对较小的病变组织有较高检出率,是甲状旁腺增生首选检查方案。但由于二维超声图像诊断甲状旁腺增生与甲状旁腺腺瘤结果存在一定交叉现象,导致HFUS检查存在一定的误诊和漏诊风险。随着超声检查的不断发展,弹性成像(Ultrasound elastography,UE)技术逐渐广泛地应用于临床检查,其可通过反映组织硬度对病灶性质进行鉴别诊断,有助于弥补HFUS检查的不足。基于此,本研究选取我院疑似甲状旁腺增生患者,均行HFUS、UE检查,以分析其临床价值。
1 材料与方法
1.1 一般资料 选取2019年10月~2021年6月我院疑似甲状旁腺增生患者162例,其中男91例,女71例;年龄43~69岁,平均(56.08±6.13)岁;体质指数18.9~25.7 kg/m2,平均(22.54±1.46)kg/m2。
1.2 选取标准 纳入标准:初诊疑似甲状旁腺增生;行甲状旁腺切除术,并行手术病理学检查确诊;术前均行HFUS、UE检查;临床资料完善。排除标准:合并甲状旁腺功能亢进、减退者;甲状腺或甲状旁腺手术史者;超声检查显示甲状旁腺解剖异常者;图像采集不清晰或采集过程较困难者;多发性甲状腺结节者;合并甲状腺肿瘤、糖尿病、心血管疾病者;原发性甲状腺疾病者;合并特发性高血钙、多发性骨髓瘤、肾小管性酸中毒者。
1.3 方法
1.3.1 检查方法 检查前1天禁止食用高脂肪食物,术前8h禁食,空腹检查;仪器选择法国Supersonic Imagine公司型号SuperSonic Imaging AirPlor超声诊断仪,常规超声探头频率为3~4.5MHz,HFUS探头频率为7~10MHz,患者取仰卧位,暴露颈部,检查范围包括甲状旁腺区、双侧甲状腺、双侧颈部淋巴区,找到甲状旁腺,明确具体位置、大小、形态、数量、血供情况、内部回声,行常规多角度、多切面滑动扫查,调整显像范围,确保图像清晰;转换为UE模式,观察灰阶图像及弹性图像,固定探头位置,纵向扫查,注意取样框超过病灶范围,手持探头于病灶位置进行振动,控制压力,确保用力均匀,截取图像保存。
1.3.2 诊断标准 UE技术诊断病灶分级标准:1级,图像红蓝相间,病灶未见实性成分,皆为囊性;2级,病灶及周围组织为均匀绿色;3级,病灶绿色面积>90%;4级,病灶蓝色面积50%~90%,蓝绿相间;5级,病灶蓝色面积>90%。病灶硬度分级1~2级为甲状旁腺增生诊断标准,3级及以上为腺瘤诊断标准。
1.4 观察指标 统计手术病理学诊断结果;统计HFUS、UE检查结果与病理学结果差异;比较HFUS、UE单独及联合检查诊断效能,包括准确度、灵敏度、特异性、漏诊率、误诊率。
1.5 统计学分析 通过SPSS 22.0处理数据,计量资料以±s表示,行t检验,计数资料以n(%)表示,行χ2检验,检验标准α=0.05。
2 结果
2.1 手术病理学诊断结果 经手术病理学检查证实,162例疑似甲状旁腺增生患者中阴性55例,阳性107例。
2.2 HFUS、UE检查结果与病理学结果比较 HFUS检出阳性87例,阴性75例;UE检出阳性90例,阴性72例;HFUS+UE检出阳性106例,阴性56例。见表1。
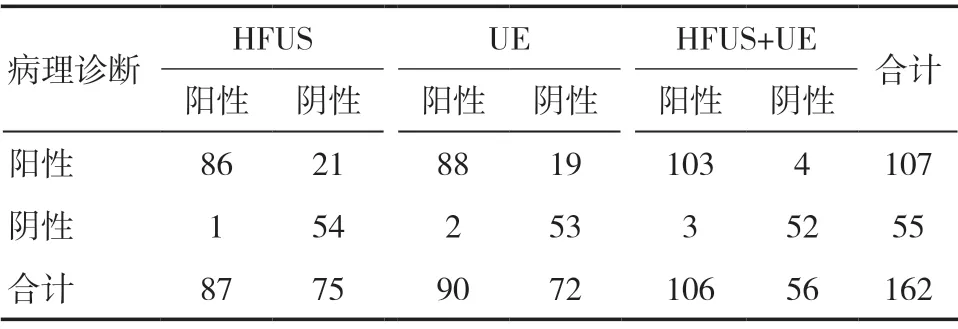
表1 HFUS、UE检查结果与病理学结果比较(n)
2.3 HFUS、UE单独及联合检查诊断效能 HFUS+UE诊断准确度、灵敏度高于HFUS、UE单独检查,漏诊率低于单独检查(P<0.05)。见表2。
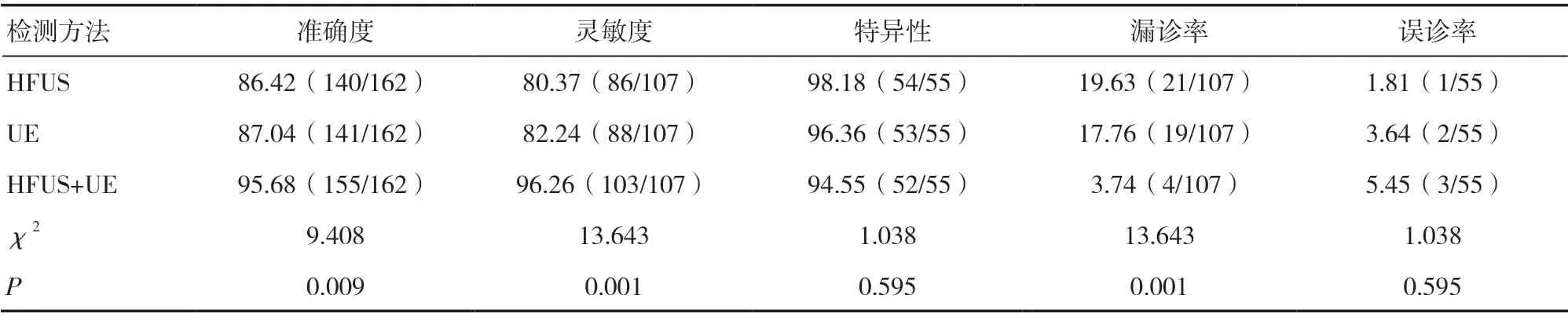
表2 HFUS、UE单独及联合检查诊断效能比较(%)
2.4 甲状旁腺增生声像图特征 甲状旁腺增生主要为低回声,形态主要为类圆形,大小不一,可多发也可单发;107例甲状旁腺增生患者中,边缘光滑、低回声91例,周围可见半环状或星点状血流信号;10例伴有钙化灶边缘粗糙,周围可见少许点状血流信号;6例为不规则低回声,边缘为浅分叶状,低回声内部及周围可见丰富血流信号。
3 讨论
甲状旁腺体积较小,正常情况下,一般为5mm×3mm×2mm,共4个,上下两对,周围包括神经及结缔组织、血管、食管、脂肪、肌肉、筋膜等,解剖关系复杂,是内分泌腺体中较小腺体[2]。甲状旁腺位于甲状腺两侧叶后及甲状腺囊间,分为上下极甲状旁腺,其中上极甲状旁腺较稳定,位移发生较少,发生率约为2%;下极甲状旁腺位置变化较大,一般位于甲状腺动脉上方,移位发生率为15%~20%[3,4]。明确甲状旁腺解剖结构是进行甲状旁腺切除术的重要前提,尤其是甲状旁腺具体位置,若不了解甲状旁腺正常位置及移位情况,则可能导致严重术后并发症。甲状旁腺增生是甲状旁腺疾病中最常见病理类型,其主要与甲状旁腺腺瘤相鉴别,且二者手术方式存在一定差异。甲状旁腺增生主要采用甲状旁腺次全切除术联合自体移植术,甲状旁腺腺瘤主要采用单个腺体切除术[5~7]。因此,对于甲状旁腺增生患者术前应进行严格超声检查,明确甲状旁腺增生情况,以便制定手术方案。
与磁共振成像、CT检查相比,超声检查具有方便快捷、价格低廉、成像模式丰富等特点,临床应用广泛。近年来超声技术发展迅速,HFUS逐渐成为甲状旁腺功能检查的首选方案,其对于直径5mm以内的甲状旁腺组织可清晰显示[8,9]。甲状旁腺增生超声图像较复杂,且位置存在可变性,导致存在一定误诊、漏诊风险。本研究中HFUS检查误诊1例,其病理结果为阳性淋巴结;漏诊21例,其中位于甲状腺内12例,位于上纵隔7例,位于前纵隔2例。甲状旁腺移位后多存在与食管或气管后方、甲状腺内,HFUS检查对移位的甲状旁腺增生难以检出,存在一定局限性。另外,HFUS误诊、漏诊除与甲状旁腺增生解剖关系复杂有关外,还与人为因素有关,要求检查者对甲状旁腺病变熟悉程度较高、需掌握甲状旁腺解剖关系。
UE是常规超声检查的重要补充方法,可反映组织硬度差别,对甲状旁腺疾病鉴别诊断有重要价值。UE技术作为半定量检查方法,通过检查组织硬度可进行诊断,主要是由于增生组织软硬程度与病理改变、组织构成存在直接关系。甲状旁腺病变硬度与内部成分及外部结构密切相关,相关报道表明,与甲状旁腺腺瘤相比,甲状旁腺增生间质脂肪更多,且无完整纤维包膜,硬度较低[10]。甲状旁腺增生主要以透明细胞、嗜酸性细胞、主细胞混合增生为主,间质内存在脂肪,大体质软,硬度较低,但继发钙化时硬度有所提高。甲状旁腺腺瘤主要为主细胞,间质脂肪含量少,有完整纤维包膜,可见纤维间隔,大体质中,硬度较高[11,12]。因此,甲状旁腺增生与甲状腺瘤在临床检查时存在一定交叉。本研究中UE技术检查甲状旁腺增生存在2例误诊,即是误诊为甲状旁腺腺瘤。本研究结果显示,HFUS+UE诊断准确度、灵敏度高于HFUS、UE单独检查,漏诊率低于单独检查(P<0.05),说明通过HFUS+UE联合检查有助于提高甲状旁腺增生诊断准确度和灵敏度、对提高诊断效能有积极作用。另外,UE技术需注意以下方面:检查时需要图像压力曲线呈均匀锯齿状,保持图像质量反馈柱标持续为绿色,确保检查结构可靠、客观;临床诊断主要参数为病灶与正常甲状旁腺腺体的弹性指数比,可直接在图像上勾画出感兴趣区域得出相应参数,避免主观评分。
综上,HFUS+UE技术检查应用于甲状旁腺增生诊断具有较高价值,可明显提高诊断准确度、灵敏度,降低漏诊率,对提高诊断效能有积极作用,且可为临床提供病灶详细信息,有助于临床手术方案制定,值得推广应用。
