足月臀位外倒转术成功的影响因素及护理对策
2022-07-11周晓清
周晓清
复旦大学附属妇产科医院产科,上海 200000
臀位属于妊娠孕妇最常见的胎位异常类型,臀位孕妇行阴道分娩时容易出现出头困难、新生儿窒息、脐带脱垂等新生儿并发症,影响新生儿的生命健康〔1〕。有数据报道,目前临床上多数孕晚期臀位孕产妇选择剖宫产分娩方式保障新生儿安全,臀位孕产妇剖宫产率达69.00%~82.00%左右,但剖宫产会增加产妇的产后出血、机体恢复延缓、伤口感染等安全隐患〔2〕。臀位外倒转术是一种经腹壁用手转动胎儿,将不利于分娩的臀位倒转成利于分娩的头位,可有效纠正胎儿体位,降低臀位孕妇剖宫产率,提升分娩安全性〔3〕。但有研究显示,外倒转术在孕妇自身因素、监护设备因素、胎儿因素等诸多因素影响下,仍存在胎膜早破、胎儿窘迫等风险,影响外倒转术成功率〔4〕。鉴于影响外倒转术成功问题,本研究通过回顾性调查60例行足月臀位外倒转术孕妇的临床资料,分析和探讨其外倒转术成功率的相关影响因素,并提出针对性策略,为提升足月臀位孕妇外倒转术成功率提供可借鉴性依据。
1 对象与方法
1.1 研究对象
回顾性选取2018年6月至2020年1月在复旦大学附属妇产科医院行足月臀位外倒转术孕妇60例为研究对象,年龄21~35岁,平均(28.37±3.41)岁;孕妇类型:初产妇20例,经产妇40例。纳入标准:①单胎,且B超证实为臀位孕妇;②孕周≥37周;③自愿行外倒转术孕妇;④对本研究知情且自愿参与者。排除标准:①多胎孕妇,②子宫畸形或胎儿畸形孕妇,③合并严重子痫前期或瘢痕子宫等疾病的孕妇,④胎监异常或胎膜早破的孕妇。
1.2 方法
1.2.1研究方法 用自制一般资料调查问卷对研究对象进行资料收集,包括年龄、婚姻状况、居住情况、文化程度、脐带长度、是否绕颈、BMI、产妇类型、胎盘位置、使用宫缩抑制剂、臀先露类型(单臀、全臀)、胎儿体重、孕周、羊水量(正常、过少)、椎管内麻醉。
1.2.2外倒转术成功诊断标准〔5-6〕外倒转术方法:术者均统一参加臀位外倒转术培训,保持基本一致的操作方法,孕妇仰卧位并垫高臀部,两人协调操作,一人先将先露部托出盆腔,并将臀部缓慢向胎背方向上推;另一人将胎头沿胎儿腹侧呈前滚翻姿势向骨盆入口推移,操作轻柔,忌用暴力,术中密切监视胎儿及孕妇生命体征情况。经外倒转术后,通过B超检查胎儿体位为头位,且术后定期复查未发生复变。
1.3 统计学方法
应用SPSS 22.0统计软件进行数据分析,计量资料的比较采用t检验或方差分析,等级资料行秩和检验,对足月臀位外倒转术成功的相关影响因素进行分析,检验水准α=0.05。
2 结果
2.1 足月臀位外倒转术成功情况
60例孕妇中外倒转术成功为42例(70.00%),失败为18例(30.00%),42例孕妇外倒转术成功中,胎膜早破为2例(4.76%),胎窘转剖为4例(9.52%)。
2.2 足月臀位外倒转术成功的单因素分析
经单因素分析结果显示,脐带长度、是否绕颈、产妇类型、羊水量、胎盘位置、宫缩抑制剂使用、椎管内麻醉等均为影响足月臀位外倒转术成功的相关因素(均P<0.05)。见表1。
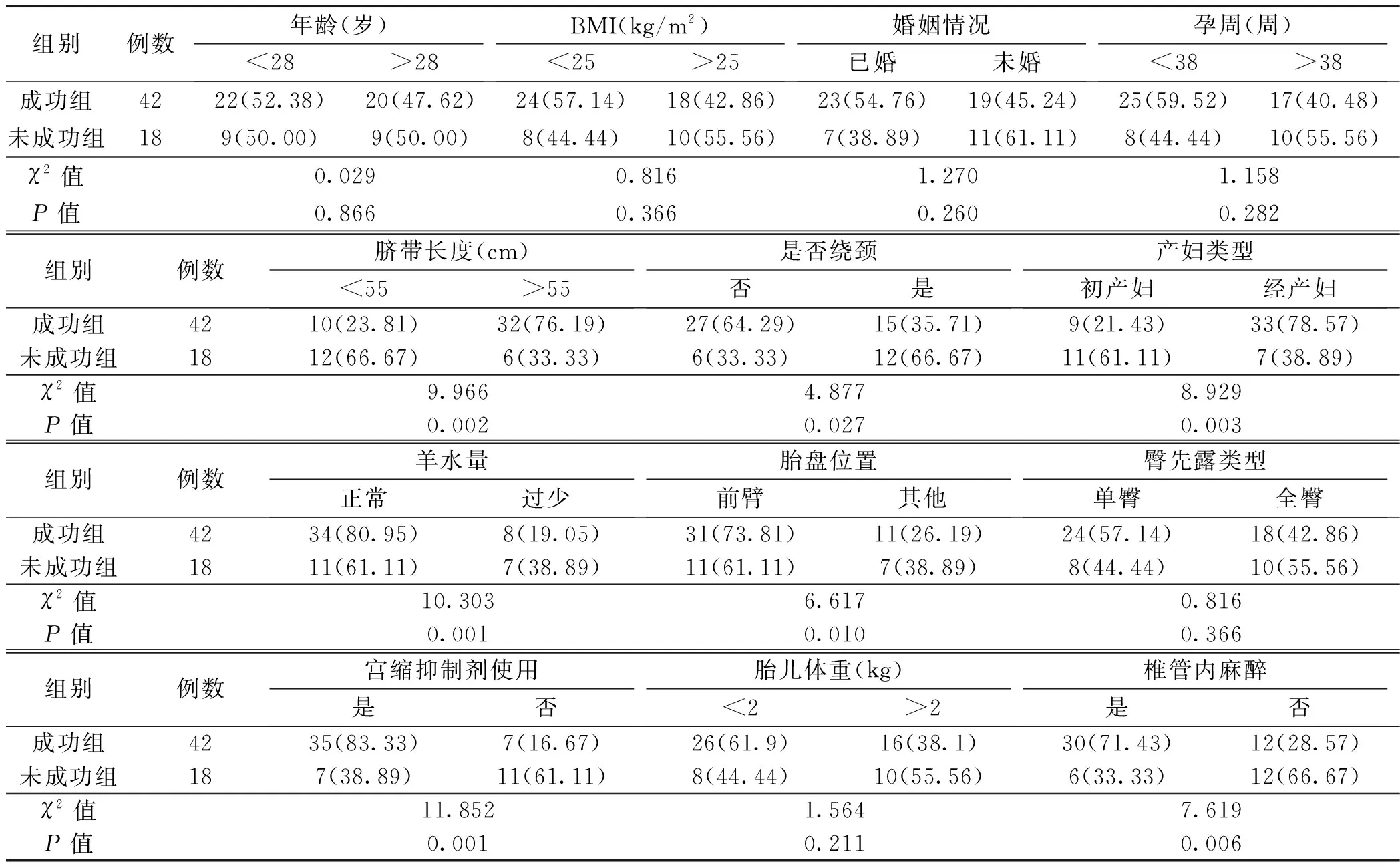
表1 足月臀位外倒转术成功的单因素分析〔n(%)〕
2.3 足月臀位外倒转术成功的相关影响因素
将足月臀位外倒转术成功作为因变量,相关影响因素自变量进行多因素回归分析,赋值情况见表2。

表2 足月臀位外倒转术成功的相关因素的变量赋值
2.4 足月臀位外倒转术成功的多因素回归分析
经多因素回归分析结果显示,产妇类型、脐带长度、羊水量等因素均为足月臀位外倒转术成功的独立危险因素,使用宫缩抑制剂是影响倒转术成功的保护因素(均P<0.05)。见表3。
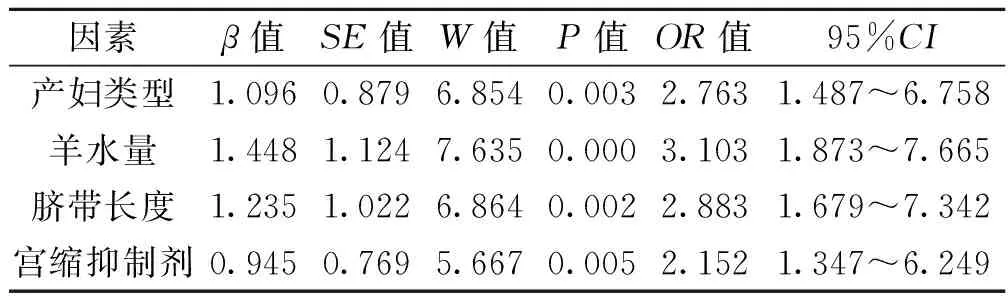
表3 足月臀位外倒转术成功的多因素回归分析
3 讨论
有关数据报道,孕29~32周孕妇的臀位发生率为14%左右,足月孕妇的臀位发生率3%~4%,可知胎儿足月前容易自然调整胎位,足月后由于胎儿增大、子宫空间减少等因素导致自然调整成功率较低〔7〕。臀位外倒转术旨在将臀先露胎位转为头先露,提升产妇阴道分娩率,从而减少臀位对母婴分娩结局的影响〔8〕。多数学者建议,由于36周后胎儿机体各器官发育基本成熟,且足月胎儿体积较大,可降低再次转为臀位的风险,减少倒转术早产、胎膜早破等并发症对胎儿的影响〔9〕。大量调查显示,孕妇外倒转术成功率约为45%~75%,且学者认为成功率与孕妇羊水量、胎盘位置、产次、脐带长度等诸多因素有关,而倒转术成功率可直接影响孕妇分娩安全〔10〕。本研究结果发现,臀位孕妇倒转术成功率与国内常模相符,倒转术仍存在一定胎膜早破、胎窘转剖等不良情况,而对足月胎儿整体健康影响不大〔11〕。因此,临床应对足月臀位倒转术成功的相关影响因素进行分析,以期提升臀位孕妇倒转术成功率,改善孕妇分娩结局。
本研究经单因素分析结果显示,脐带长度、是否绕颈、产妇类型、羊水量、胎盘位置、宫缩抑制剂使用、椎管内麻醉等均为影响足月臀位外倒转术成功的相关因素;为了避免单因素分析结果存在偏差,经多因素回归分析结果显示,产妇类型、脐带长度、羊水量等因素为影响足月臀位外倒转术成功的独立危险因素,使用宫缩抑制剂是影响倒转术成功的保护因素,此研究结果与既往多项研究结果相符〔12〕。国内外报道,经产妇倒转成功率约78.00%,初产妇倒转成功率约46.00%〔13〕。本研究显示,产妇类型为影响孕妇倒转成功的危险因素,初产妇倒转术成功率25.74%,经产妇倒转成功率为74.26%,可见初产妇倒转成功率较低。分析原因可能为经产妇子宫肌肉较松弛、腹壁较松弛、先露入盆较晚有关,更容易实施倒转术操作,提升成功率;另一方面可能与初产妇无妊娠经验,且对倒转术相关知识不了解,操作中易出现害怕、焦虑等负性情绪,使得配合依从性较差,降低倒转术操作成功率〔14〕。本研究显示,羊水量是影响臀位倒转术成功的危险因素,羊水过少孕妇的倒转成功率显著低于羊水正常的孕妇。分析原因可能为羊水过少时,胎儿转动较为困难,转动时容易出现胎儿窘迫,导致倒转失败率增加,而正常的羊水量可为胎儿提供充足的转动空间,因此羊水正常孕妇的倒转成功率较高〔15〕。本研究显示,脐带长度是影响倒转成功的危险因素,脐带长度超过55 cm的孕妇倒转成功率显著高于脐带长度低于55 cm的孕妇。分析原因可能为脐带较短时,行倒转术容易出现脐带牵拉,增加倒转阻力,容易增加胎盘早剥及胎儿窘迫的风险,降低孕妇倒转成功率,而脐带较长不会受牵拉限制,因此脐带较长时倒转成功率相对较高〔16〕。有关研究表明,倒转术实施过程中使用宫缩抑制剂(β2肾上腺素能受体兴奋剂),可显著提高倒转术成功率,降低臀位孕妇剖宫产率,而宫缩抑制剂有心血管副反应,使用后容易出现心率异常或心悸反应〔17〕。本研究显示,宫缩抑制使用是影响倒转术成功的保护因素,使用宫缩抑制剂孕妇的倒转成功率显著高于未使用宫缩抑制剂的孕妇。分析原因可能为宫缩抑制剂具有抑制子宫收缩、松弛子宫平滑肌、降低子宫张力等功效,进而提升倒转成功率。
针对以上影响臀位倒转术成功的危险因素,提出以下策略:①提高术中配合,在行臀位倒转术前,以讲座形式对孕妇进行倒转术相关知识宣教,结合微信、宣传栏、多媒体等工具为其展示倒转术的重要性、成功率、流程、配合要点、注意事项、不良反应识别等,提升其倒转术相关认知水平,增强其配合积极性;邀请倒转成功者分享倒转经历,主要分享倒转时内心感受、负性情绪调节方法、主要配合内容等,鼓励孕妇分享内心顾虑,护士针对紧张等不良情绪及时给予孕妇心理疏导及安慰,鼓励其放松心态。②加强监测力度,术前采用B超对孕妇的羊水量、脐带长度、胎盘成熟度、是否绕颈、臀位类型等情况进行准确监测,重点评估其羊水量及脐带长度等影响倒转成功率的相关因素,术中对相关危险因素进行密切监视,出现胎心异常、脐带早脱、心率异常、心悸反应等异常情况立即处理。手术倒转成功后密切监视孕妇胎心、心率、血压等生命体征情况,针对经产妇复转风险大的特点,应加强其复转监测次数,并使用腹带固定胎位,降低复转风险。
综上所述,影响足月臀位孕妇倒转术成功的因素较多,本次研究中显示主要与产妇类型、脐带长度、羊水量、宫缩抑制剂等因素有关,临床上需结合以上影响因素采取有效的干预对策,以期提升足月臀位倒转术成功率,优化母婴分娩结局。
利益冲突所有作者均声明不存在利益冲突
