袖状胃切除术对肥胖合并2 型糖尿病患者糖代谢及胃肠激素的影响探讨
2022-07-09张启民徐锋周心奇
张启民 徐锋 周心奇
肥胖是慢性代谢性疾病,临床研究表明,肥胖是2 型糖尿病的危险因素。肥胖或超重患者会出现胰岛素抵抗,存在后期高胰岛素血症,该类症状后期会导致出现葡萄糖耐受不良,最终发展成糖尿病[1]。肥胖合并2 型糖尿病病因主要与遗传和饮食因素有关,但该疾病患者症状更容易出现睡眠呼吸暂停综合征、高血压以及心脑血管疾病[2]。临床采用改变饮食习惯、降糖以及药物治疗无法达到临床满意效果,因此需要采取有效手术措施进行治疗。袖状胃切除术属于减重代谢治疗方法,主要通过切除部分胃组织降低胃容量,促进胃部排空,达到降低能量摄入的效果,有效缓解患者病情,降低动脉粥样硬化,有效保护机体器官功能[3]。本研究以肥胖合并2 型糖尿病患者作为研究对象,探讨袖状胃切除术对肥胖合并2 型糖尿病患者糖代谢及胃肠激素的影响,现报告如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月~2021 年8 月本院收治的78 例肥胖合并2 型糖尿病患者,患者对研究知情同意,且伦理委员会审批通过。按照双盲法分成观察组和对照组,各39 例。对照组男29 例,女10 例;年龄23~71 岁,平均年龄(58.64±12.14)岁;合并高血压18 例,脂肪肝12 例,痛风性关节炎9 例。观察组男27 例,女12 例;年龄22~72 岁,平均年龄(59.11±12.55)岁;合并高血压19 例,脂肪肝13 例,痛风性关节炎7 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。所有患者具备手术指征,无禁忌证,排除合并胃肠疾病及重要器质性损伤者。
1.2 方法 对照组采用常规综合治疗,日常过程中密切监测血糖水平,根据结果控制饮食,适当运动并采取降糖药物以及胰岛素进行治疗,帮助患者减轻体重,有效控制血糖。
观察组采用袖状胃切除术治疗。术前详细询问病情发展情况及病史等,评估患者肥胖等级及糖尿病类型,完善患者身高、体重、血压、胸围等资料,检测血脂、血糖、胰岛素水平,并给予腹部CT、垂体磁共振成像等常规检测,手术前还需评估患者心肺功能以及心理因素,制定合理手术计划,对患者进行宣传教育,告知注意事项,提高配合度。手术时对患者进行全身麻醉后选取头高脚低仰卧位,常规消毒后铺无菌单,从脐部以上2 cm 处做纵向切口约1 cm,在此处进行穿刺建立人工气腹。此切口须插入10 mm Trocar,放入腹腔镜,观察患者腹腔内是否存在损伤状况,以此孔作为观察孔。在患者左侧锁骨中线肋缘下3 cm 外侧插入5 mm Trocar,在右侧锁骨中线肋下缘处2 cm 和8 cm 处分别插入5 mm 及10 mm 的Trocar,以此作为主要操作孔,放入超声刀以及无损伤抓钳,从剑突下方3 cm 处皮肤切口放入粗铁丝肝叶拉钩,拉钩头端套乳胶管后进行吊牵肝部左叶,在体外需要将另一端做好套扎圈的乳胶管勾上肝叶拉钩尾端后固定在手术台上,暴露胃底以及胃大弯侧,在距离幽门3 cm 处开始向胃底用超声刀切断胃结肠韧带、胃脾韧带以及胃血管等组织,游离胃大弯侧及胃后壁组织,插入专用胃矫正棒放置在胃小弯侧,从距离幽门3 cm 开始靠近矫正棒,沿胃大弯侧使用强生腔镜专用切割闭合器有效切除大部分胃大弯侧以及胃底部位,保留体内胃窦以及胃小侧管状胃等,使余下小胃囊呈现香蕉状,最后靠近贲门进行切割闭合。残留部位用可吸收线进行缝合,防止后期出血,创口部位使用电凝止血,将切下胃标本放入无菌标本袋,扩大右锁骨中线从Trocar 孔取出,冲洗操作区,确认无明显渗血出血症状,调整胃腔镜以及主操作孔。患者采取平卧位,从剑突下2 cm 处插入10 mm 的Trocar 作为主操作孔分离出胆囊动脉,使用可吸收生物结扎夹进行夹毕后在远端使用电凝切断,分离出胆囊管,用钩状解剖器顺利剥离患者胆囊组织且从剑突下完整取出,使用电凝止血操作面,防止出现胸腔积液、感染等症状。在小网膜孔放置乳胶引流管引出体外缝扎固定在皮肤上,从胃大弯侧放入负压引流管固定在皮肤上,之后采取腔镜贴覆盖各切口,手术完成。
1.3 观察指标 ①治疗前后糖代谢情况,治疗前后采集患者清晨空腹时5 ml 静脉血,采用全自动生化分析仪进行10 min 离心操作,采取速率法检测空腹血糖、胰岛素抵抗指数、空腹C 肽以及糖化血红蛋白水平。②治疗前后胃肠激素,采集患者空腹时静脉血进行离心处理,将血清在-20℃环境中保存,采用放射免疫法测定胰岛素、胰高血糖素样多肽-1、肠抑胃肽及胃泌素水平。
1.4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组治疗前后糖代谢情况比较 治疗前,两组空腹血糖、胰岛素抵抗指数、空腹C 肽以及糖化血红蛋白水平比较差异无统计学意义(P>0.05);治疗后,观察组空腹血糖、空腹C 肽以及糖化血红蛋白水平均低于对照组,差异具有统计学意义(P<0.05),两组胰岛素抵抗指数比较差异无统计学意义(P>0.05)。见表1。
表1 两组治疗前后糖代谢情况比较()
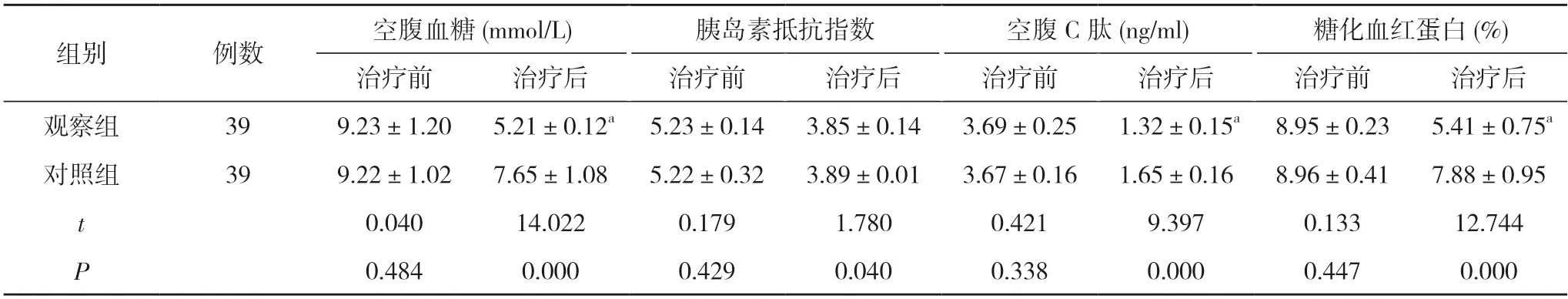
表1 两组治疗前后糖代谢情况比较()
注:与对照组比较,aP<0.05
2.2 两组治疗前后胃肠激素比较 治疗前,两组胰岛素、胰高血糖素样多肽-1、肠抑胃肽及胃泌素水平比较差异无统计学意义(P>0.05);治疗后,观察组胰岛素、胰高血糖素样多肽-1 水平高于对照组,胃泌素水平低于对照组,差异具有统计学意义(P<0.05),两组肠抑胃肽水平比较差异无统计学意义(P>0.05)。见表2。
表2 两组治疗前后胃肠激素比较()
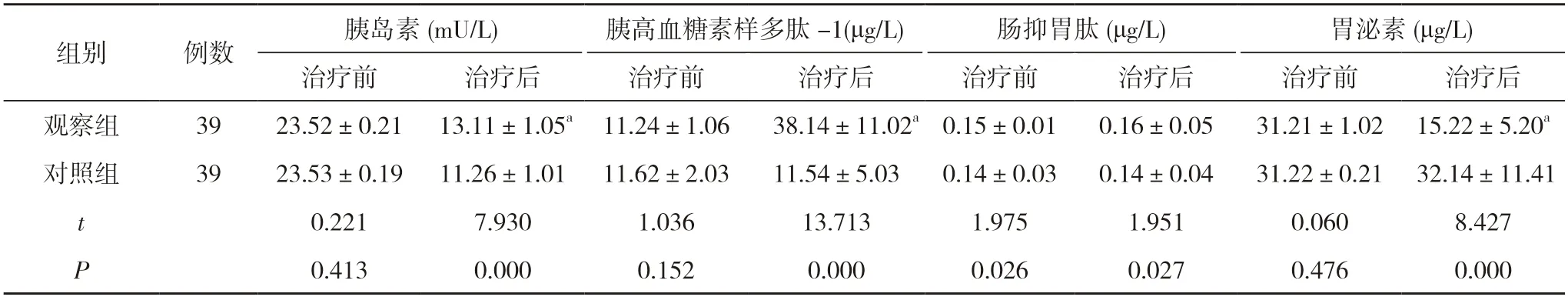
表2 两组治疗前后胃肠激素比较()
注:与对照组比较,aP<0.05
3 讨论
糖尿病属于以血糖浓度升高为主要特征的代谢紊乱性疾病,近年来由于人们饮食结构发生改变,导致该类疾病发生率上升,且糖尿病患者中超重肥胖人群发病率更高[4]。医护人员采取有效措施进行手术治疗,目前常见手术方法为袖状胃切除术,能够达到较好减重效果,同时手术操作较为简单,被临床广泛使用。袖状胃切除术主要在操作过程中将胃组织切除,导致患者体内胃体积减少,能够长期诱导患者体重减轻并伴随糖耐量改善,该类手术在操作过程中切除胃底、胃大弯侧以及部分胃窦部位,能够减少胃容量,从而减少食物摄入量,导致食欲激素水平下降,促使体重减轻[5,6]。
本研究中,治疗后,观察组空腹血糖、空腹C 肽以及糖化血红蛋白水平均低于对照组,差异具有统计学意义(P<0.05)。由此说明对于肥胖合并2 型糖尿病患者采用袖状胃切除术治疗可以改善糖代谢情况,达到降糖效果。研究表明袖状胃切除术能够改善机体内糖代谢情况,降低血糖水平,通过减小胃容积,影响饮食及生活习惯,同时不需要长期采用降糖药物维持,临床切除胃组织后能够使患者体内血糖水平维持在稳定状态,且稳定时间较长[7]。本研究结果还显示,治疗后,观察组胰岛素、胰高血糖素样多肽-1 水平高于对照组,胃泌素水平低于对照组,差异具有统计学意义(P<0.05),两组肠抑胃肽水平比较差异无统计学意义(P>0.05)。由此说明对于肥胖合并2 型糖尿病患者采用袖状胃切除术治疗稳定体内胃肠激素水平,改善胃肠功能。该手术切除患者部分胃组织能一定程度上促使胃肠激素发生改变,有效减少胰岛素、胃泌素等激素分泌,促使食欲下降,胃容量下降使患者体重减轻,结合日常运动以及饮食控制能够达到良好治疗效果[8]。胰岛素抵抗是糖尿病患者常见表现,胰岛素水平下降表明患者病情得到缓解与胃泌素和胰岛素抵抗具有密切关系[9,10]。胃泌素水平下降能够抑制患者体内胰岛素释放,促进胃部排空。另外,胰高血糖素样多肽-1 能够通过抑制胰高血糖素的分泌,进而降低患者血糖水平。
综上所述,对于肥胖合并2 型糖尿病患者采用袖状胃切除术治疗,可以改善糖代谢情况,达到降糖效果,稳定体内胃肠激素水平,改善胃肠功能,且安全性高。
