3D-Slicer 软件辅助颅内巨大血栓性动脉瘤诊断和手术1 例及文献复习
2022-07-05吕文蝶叶建锋何佳威
吕文蝶,叶建锋,万 跃,何佳威
(1. 江汉大学 医学院,湖北 武汉 430056;2. 湖北省第三人民医院,湖北 武汉 430033)
颅内多发性动脉瘤(multiple intracranial aneurysms,MIA)是指两个或两个以上的动脉瘤,MIA 约占颅内动脉瘤的10% ~34%[1]。颅内血栓性动脉瘤是指瘤内伴有原发性血栓形成的动脉瘤,大(直径>15 mm)和巨型(直径>25 mm)动脉瘤内更容易形成血栓[2]。颅内巨大动脉瘤是指最大直径超过2.5 cm 的动脉瘤,约占颅内动脉瘤的5%[3],主要好发于颈内动脉海绵窦段、床突上段、大脑中动脉分叉部、前交通动脉复合体部和基底动脉干及分叉部,由于其体积较大,瘤腔内有血栓形成,瘤体不规则,重要穿支血管与动脉瘤伴行或直接发自动脉瘤等原因,治疗复杂而困难,神经功能障碍和病死率较高[4]。现报道湖北省第三人民医院神经外科于2021 年3 月12日收治的1 例颅内巨大血栓性动脉瘤及右侧大脑中分叉部破裂动脉瘤的患者,采用3D-Slicer 软件进行术前定位和手术入路规划,术中见血栓性动脉瘤、大脑中动脉瘤、血肿的形态、位置、大小与术前建模相吻合。成功切除动脉瘤和清除血肿,术中吲哚菁绿荧光造影显示动脉瘤夹闭完全,术后患者恢复良好。本研究通过对该患者的临床资料进行分析和总结,并结合相关文献,探讨颅内巨大血栓性动脉瘤及右侧大脑中分叉部动脉瘤的临床特征和手术治疗方法。
1 资料与方法
1.1 临床资料
患者,女性,54 岁。因“突发剧烈头痛伴呕吐3 小时”于2021 年3 月12 日收入湖北省第三人民医院神经外科。既往有贫血病史(具体不详)。体格检查:神志昏睡,双侧瞳孔直径约为3.0 mm,对光反射迟钝。颈强3 横指,四肢刺痛定位,GCS 评分(3 + 4 + 5)12 分,Hunt Hess 分级III 级。
1.2 辅助检查
头颅CTA 提示“右侧额部见团块状高低混杂密度灶,大小约3.5 cm × 3.1 cm,边缘见分叶,周围脑实质内见大片状低密度影,血肿位于外侧裂。右侧额叶占位”(图1A 和图1B);全脑血管造影术(DSA)提示“右侧大脑中动脉M1 段分叉部动脉瘤,大小约3.0 mm × 5.0 mm、前交通动脉瘤,大小约2.0 mm × 4.0 mm”(图1C 和图1D)。

图1 头颅CTA 和脑血管造影Fig.1 Computed tomography angiography of brain and digital subtraction angiography images
1.3 3D-Slicer 软件手术方案设计
1.3.1 影像建模 将患者术前CTA 和DSA 的原始DICOM 格式数据导入3D-Slicer 软件(4.11.0),对CTA 及DSA 数据基于Slicer Elastix 扩展模块进行数据配准,利用Volume Rendering模块进行头颅及血管重建,用Threshold Effect 及Paint Effect 扩展模块工具对颅内占位、动脉瘤、血肿进行染色建模,最后进行融合显示(图2)。
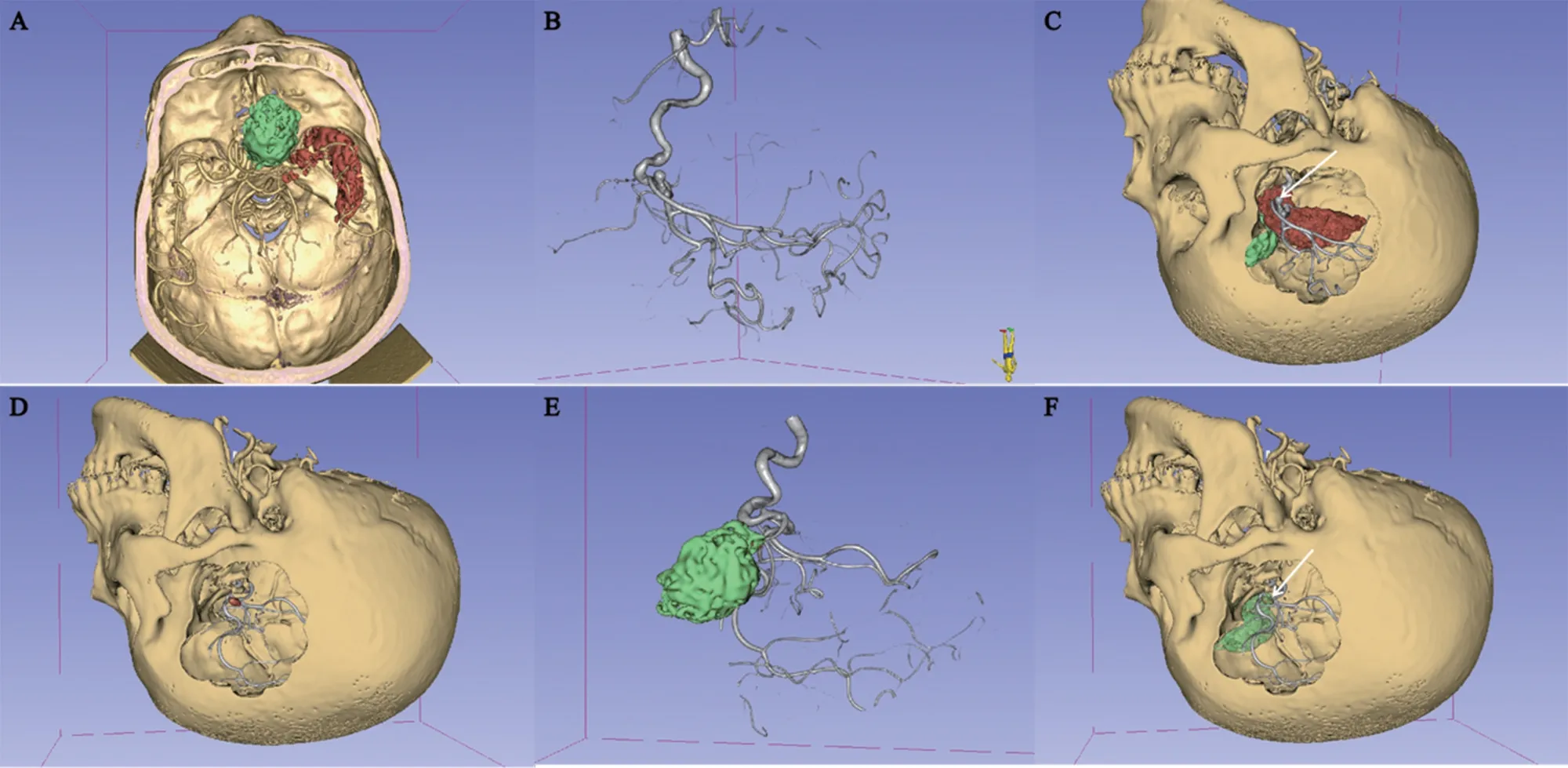
图2 术前通过3D-Slicer 软件对动脉瘤、颅内占位、血肿进行建模Fig.2 The imaging reconstruction of the aneurysm, hematoma,and frontal lobe space-occupying lesions was conducted by the three-dimension technology with 3D-Slicer software
1.3.2 手术路径的规划和设计 使用3D-Slicer 软件的3D 视窗选择合适的工作角度,利用sina手机软件将动脉瘤、颅内占位及血肿模型位置投照于头皮,根据建模后模型在头皮的投照显示,选择右侧扩大翼点入路设计骨窗。首先清除血肿,然后夹闭右侧大脑中分叉部动脉瘤,最后进入额叶底部,将巨大血栓性动脉瘤彻底瘤内减压后切除动脉瘤瘤体。
1.4 手术方法
按照3D-Slicer 术前定位,采用右侧扩大翼点入路,经颞叶皮层造瘘进入血肿腔,彻底清除血肿,然后进入颅底,解剖部分外侧裂、视交叉池、颈动脉池,释放血性脑脊液,降低颅内压力。显露右侧颈内动脉,沿颈内动脉、右侧M1 依次向上解剖,见右侧大脑中分叉部动脉瘤,约4 mm ×8 mm 大小,瘤颈宽约5 mm,临时阻断右侧M1,夹闭动脉瘤颈。继续沿右侧额外侧进入额叶底部,可见巨大血栓样动脉瘤,大小约4.0 cm × 3.7 cm(图3A),经瘤顶切开后,可见大量泥沙样血栓,彻底瘤内减压后切除动脉瘤并夹闭(图3B)。术中吲哚菁绿荧光造影显示前交通动脉瘤未见显影,载瘤动脉通畅(图3C)。最后沿双侧A1 段、A2 段分离解剖,显露无血栓部分动脉瘤,约2 mm × 4 mm 大小,瘤颈宽约3 mm,临时阻断双侧A1,夹闭动脉瘤颈。
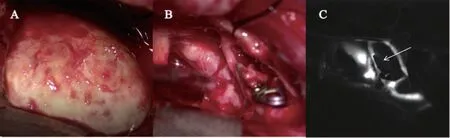
图3 术中图片Fig.3 Intraoperative pictures
1.5 病理学检查及预后
血栓性动脉瘤的术后病理学检查结果显示:动脉瘤管壁玻璃样变性、管壁增厚,管腔内血栓可见大量的中性粒细胞、红细胞、少量的单核细胞(图4A);视野下可见局部陈旧性出血,散在棕褐色含铁血黄素颗粒(图4B)。术后复查头颅CT 未见出血(图4C),患者恢复较好,无神经功能障碍。

图4 A 和B、巨大血栓性动脉瘤病理结果(苏木精-伊红染色 ×200 倍);C、术后复查头颅CT 影像Fig.4 A, B: Pathological results of the giant thrombotic aneurysm (hematoxylin-eosin staining ×200);C: Reexamination of head CT after surgery
2 讨论
颅内动脉瘤(intracranial aneurysm)是指发生在脑血管壁上的异常膨出,多发于Willis 环。颅内动脉瘤破裂后主要导致蛛网膜下腔出血(subarachnoid hemorrhage,SAH)[5]。大约40%的病人死于颅内动脉瘤首次破裂出血,20% ~40%的病人在2 周内会再次破裂出血,死亡率高达85%。大脑中动脉瘤约占所有动脉瘤的36%,颅内巨大动脉瘤占所有动脉瘤的2% ~5%[6]。颅内巨大血栓性动脉瘤有少量报道(见表1)。破裂大脑中动脉瘤合并巨大血栓性未破裂动脉瘤极为少见。

表1颅内巨大血栓性动脉瘤文献报道Tab.1 Giant intracranial thrombotic aneurysms reported in the literature
2.1 颅内巨大动脉瘤并发瘤腔内血栓形成的发病机制及临床表现
血栓形成的机制通常是由于血管内血小板的活化和凝血因子的激活致血液发生凝固。但是颅内巨大血栓性动脉瘤瘤腔内血栓形成的机制尚不明确。有研究[12]表明,大瘤体或窄瘤颈的动脉瘤易于形成血栓。这是因为大动脉瘤体中血流速度缓慢、血小板沉积、血液黏稠度增高;且与宽颈动脉瘤相比,窄颈动脉瘤血流速度缓慢,存在多向流动和切应力小等特点,这些都有利于血栓形成。另外Suzuki 等[13]的研究表明,动脉瘤内血栓的炎症性改变促进内膜增厚和反复内膜微出血,造成内膜损伤,这可导致颅内巨大血栓性动脉瘤进一步扩大和生长。颅内巨大血栓性动脉瘤可出现占位效应、脑缺血症状、癫痫发作、头痛等临床症状。不同部位的颅内巨大血栓性动脉瘤所产生的压迫症状不一样。颈内动脉瘤可压迫动眼神经、滑车神经、外展神经等而出现相应的临床症状;大脑中动脉瘤可表现为大脑中动脉供血区域缺血症状和癫痫等;前交通动脉瘤可压迫视交叉或视神经而表现为视力减退或视野缺损;后交通动脉瘤可仅表现为动眼神经损害的临床症状;椎基底动脉瘤可导致后组颅神经损害和共济失调等症状。
2.2 颅内巨大血栓性动脉瘤影像学特点
完全血栓形成的颅内巨大动脉瘤CT 平扫常表现为稍高密度影,动脉瘤壁可见弧形钙化,增强扫描可见囊壁环形强化,瘤内血栓无强化。部分血栓形成的巨大动脉瘤CT 平扫可表现为稍高密度影,增强扫描可见动脉瘤腔部分强化,无血栓形成区域可见强化。血栓性动脉瘤的CT 增强征像,可为中心或偏心的增强部分被周围不增强部分包围,整个瘤体又呈环形强化的“靶心征”。完全血栓形成的巨大动脉瘤的MRI 可为高、低等或混杂信号,增强扫描时动脉瘤壁可强化,但瘤内血栓无明显强化。部分血栓形成的巨大动脉瘤的MRI 表现为混杂信号,增强扫描时动脉瘤腔强化,有血栓部分无强化[14-16]。
脑血管造影(DSA)是诊断颅内动脉瘤的金标准,但是对于巨大血栓性动脉瘤,DSA 可能无法显示动脉瘤的真实形态,甚至当动脉瘤内完全血栓形成时,因不能显影而出现假阴性结果[17]。当合并载瘤动脉闭塞时,DSA 呈现阴性表现,诊断更加困难,因此诊断颅内血栓性动脉瘤时应结合CT 和MRI 等影像检查综合考虑。Kim 等[18]报道了1 例经影像学检查诊断为脑膜瘤病例,术中确诊为大脑中动脉血栓性动脉瘤,因此完全血栓形成的动脉瘤可能与颅内占位性病变或海绵状血管瘤等相混淆。本研究中,头颈部CTA 可见“平扫右侧额部团块状高低混杂密度灶,增强可见病灶部分强化”,DSA 诊断为前交通动脉瘤(血栓部分未显影)。结合CT 及DSA 术前考虑前颅窝占位病变为脑膜瘤包裹前交通动脉瘤。基于3D-Slicer 术前建模重建,考虑前颅窝占位病变为前交通巨大血栓性动脉瘤可能,破裂责任病变为大脑中动脉瘤。
2.3 颅内巨大血栓性动脉瘤的手术治疗策略
目前对于血栓性动脉瘤有开颅显微手术及血管内介入栓塞治疗等方法,不同类型血栓性动脉瘤治疗方法有所不同,Lawton 等[19]将血栓性动脉瘤分为6 种类型:同心型、分叶型、偏心型、完全血栓型、管道型和弹簧圈栓塞型。偏心型、分叶型及弹簧圈栓塞型血栓性动脉瘤,其瘤颈软而无血栓,适合行动脉瘤夹闭术;管道型和同心型血栓性动脉瘤,适合建立血管旁路并联合载瘤动脉球囊闭塞术;完全血栓型动脉瘤,较小且无占位效应可随访观察,较大可选择夹闭加切除。血栓性动脉瘤的血管内治疗如支架或球囊辅助弹簧圈栓塞术等,对于治疗具有复杂形态的如巨大、宽颈的颅内血栓性动脉瘤,采用血管内介入治疗具有挑战性,存在血管破裂或穿孔、支架内血栓形成、迟发性出血以及动脉瘤周围水肿等风险[20],值得注意的是,由于瘤体内有血栓,介入治疗过程中有可能导致血栓脱落,造成缺血性症状。因此对于巨大血栓性动脉瘤,尤其是那些解剖结构复杂、颈部较宽、有肿块效应、血栓形成的动脉瘤,显微外科手术有重要意义。Güresir 等[21]对996 例颅内动脉瘤患者手术方式的前瞻性研究结果表明,显微手术治疗部分血栓形成颅内动脉瘤效果显示出优于血管内治疗。本研究是大脑中破裂动脉瘤合并前交通巨大血栓性动脉瘤,开颅主要目的是夹闭大脑中动脉瘤,清除颅内血肿,术中探查发现前颅窝占位为巨大血栓性动脉瘤,给予一期夹闭并切除,解除颅内占位效应。
2.4 3D-Slicer 软件在巨大血栓性动脉瘤及右侧大脑中分叉部动脉瘤的诊断及手术中的应用
3D-Slicer 软件是由哈佛大学和麻省理工大学联合开发的可用于医学图像处理及三维可视化的免费开源软件[22],它能利用CT、CTA、MRI、DSA 的原始DICOM 格式数据对人体组织器官进行三维重建,可重建颅脑三维立体模型,可模拟出颅内病灶、脑血管、脑神经,从而实现术前病灶的精准定位,规划最佳手术入路及手术方式,鉴于此特点,该软件已在高血压脑出血微创穿刺引流、颅内肿瘤切除术、三叉神经痛及面肌痉挛的微血管减压术等方面得到了良好应用[23-24]。
查阅国内外文献可知,本研究是首次使用3D-Slicer 软件辅助颅内多发动脉瘤的诊断及术前定位和手术入路的设计。通过3D-Slicer 软件进行术前多模态三维重建,在模型上设计骨窗,模拟手术体位,重建后可见颅内占位、血肿及动脉瘤的关系和位置(图2A);可见大脑中动脉瘤瘤体大小、形态、朝向以及动脉瘤瘤颈大小(图2B);可以清楚显示大脑中动脉瘤与血肿的关系(图2C),明确显示大脑中动脉瘤与载瘤血管的关系,判断大脑中动脉瘤为出血责任动脉瘤。术前模拟前交通动脉瘤开颅手术体位,可见前交通动脉瘤形态及位置(图2D);通过重建前交通动脉瘤及颅内占位(动脉瘤血栓部分),可见颅内占位对前交通动脉瘤呈包裹形态(图2E 和图2F),因此高度怀疑该占位性病变可能是一个巨大血栓性前交通动脉瘤,尽管DSA 上未能完全显示该前交通动脉瘤原本的大小及形态。结合病变特点最终选择右侧扩大翼点入路设计骨窗,清除血肿,夹闭大脑中动脉瘤,切除巨大血栓性动脉瘤并夹闭。荧光造影显示载瘤动脉通畅,未见动脉瘤残留。术中发现巨大前交通血栓性动脉瘤瘤内为红白色血栓,结合术后病理最终明确诊断。该患者手术顺利,不仅处理了责任动脉瘤破裂出血,同时解除占位效应,术中保证载瘤动脉通畅,避免穿支血管损伤。
本研究是大脑中动脉瘤合并前交通巨大血栓性动脉瘤,开颅夹闭难度较大,风险较高,笔者术前使用3D-Slicer 规划手术路径,成功夹闭并切除了颅内巨大血栓性动脉瘤。基于3D-Slicer软件将动脉瘤及其周围结构进行三维重建,可以多方位对与动脉瘤密切相关的神经血管进行追踪,对于术前制定个体化手术方案、术中缩短不必要的探查时间、提高手术的疗效、减少并发症等有很大帮助。当然3D-Slicer 软件辅助临床的实用性也需要随机大规模多中心的研究进一步证实及探讨。
颅内巨大血栓性动脉瘤临床少见,易误诊,应用3D-Slicer 软件进行多模态三维重建并辅助动脉瘤诊断及手术,是一种更精准、安全、无创有效的探索性方法,与术中所见具有高度一致性,可指导颅内动脉瘤尤其是巨大血栓性动脉瘤的夹闭和切除,并且有很好的应用前景,值得临床上进一步推广。
