乳腺癌患者超声影像学表现与病理类型及组织学分级的关系
2022-07-01徐海峰张毅刘晨张贤政
徐海峰,张毅,刘晨,张贤政
1联勤保障部队第九八七医院彩超室,陕西 宝鸡 721000
2陕西健康医疗集团有限公司凌云医院彩超室,陕西 宝鸡 721000
乳腺癌是女性常见的恶性肿瘤之一,据相关数据显示,在中国乳腺癌发病率较高,35~50 岁为此病的好发年龄,且发病率为逐年增长的趋势[1]。做到早发现、早治疗是提高治疗效果及改善患者预后的关键所在。影像学检查是临床中筛查乳腺癌常用的检查方法。乳腺钼靶检查为乳腺癌诊断的有效手段,但在检查过程中需要对患者乳房进行挤压,可能会造成患者不适,相比之下超声检查更易被患者接受[2]。随着超声检查的不断发展,彩色多普勒超声、超声造影等在乳腺癌诊断中也发挥了重要的作用。有学者提出,乳腺癌的病理改变与肿瘤细胞基因、生物学行为密切相关,而其改变情况可通过超声检查呈现出来[3]。基于此,本研究通过分析乳腺癌患者超声影像学表现,了解其与乳腺癌病理类型及组织学分级的关系,旨在为临床提供相关参考依据,现报道如下。
1 资料与方法
1.1 一般资料
收集2017 年6 月至2021 年6 月联勤保障部队第九八七医院收治的乳腺癌患者的病历资料。纳入标准:①临床资料完整;②术前进行彩色多普勒超声检查;③经术后病理组织学检查确诊为乳腺癌。排除标准:①入院前进行过放化疗、手术治疗或内分泌治疗;②存在血液或免疫性疾病;③肝肾功能异常。根据纳入、排除标准,共纳入86 例乳腺癌患者,年龄38~70 岁,平均(51.58±2.44)岁;临床表现:可触及无痛性肿块38 例,疼痛25 例,疼痛且可触及肿块14 例,无明显临床症状9 例;浸润性小叶癌31 例,浸润性导管癌55 例;高分化25 例,中分化23 例,低分化38 例。
1.2 超声检查方法
在手术前进行超声检查,仪器为:Acuson Sequoia 512 型彩色多普勒超声诊断仪,探头:频率为2.5~5.0 MHz 的腹部4C-1 凸阵探头,对比脉冲序列。患者取仰卧位,并将双手上举,以便于将腋窝和胸部充分暴露。在检查前需先设置乳腺检查的相关条件,并根据患者病灶的具体情况对检测深度、增益、聚焦部位进行调整,以此获得最佳图像。乳腺超声检查范围包括双侧乳腺,内侧到达胸骨旁线,外侧到达腋中线。在检查过程中观察患者各个超声征象。以导管切面方式观察周围的导管情况,同时沿导管切面以乳头为中心将探头平行放在放射状分布的乳腺导管长轴。记录各个象限的特征,包括:肿瘤形态、回声、钙化、血流情况等,由2 名专业的超声医师对肿块超声图像进行分析。
1.3 肿瘤组织学分级及病理类型
乳腺癌组织学分级参考Bloom Richardson 标准进行评估[4]:腺管形成占整个肿瘤比例>75%,核小且规则,在高倍镜视野(×40)下核分裂象<5 为高分化;腺管形成占整个肿瘤比例10%~75%,核大且规则,在高倍镜视野(×40)下核分裂象5~10 为中分化;腺管形成占整个肿瘤比例<10%,核大且不规则,在高倍镜视野(×40)下核分裂象>10为低分化。
病理类型:浸润性小叶癌病理检查可见肿瘤细胞小而一致,失黏附性,常呈单排排列浸润间质,并常围绕正常导管形成靶心样排列;肿瘤细胞圆形或卵圆形,核小、一致,常偏位,核分裂象较少;有时细胞质内可见黏液样物质或嗜酸性小球,当腔内黏液多时细胞甚至可呈印戒样。浸润性导管癌病理检查可见肿瘤细胞排列成索状、簇状或小梁状,部分表现为实性或伴有合体细胞浸润,且间质少;偶尔可见一些具有单层线状浸润或靶环状结构的区域,但缺乏浸润性小叶癌的细胞形态特征;肿瘤细胞形态不规则,细胞质丰富;核形规则,大小一致;伴有多个核仁且明显,核分裂象缺乏或广泛存在。
1.4 观察指标
分析患者超声图像,对比不同病理类型及组织学分级患者超声影像学表现的差异。
1.5 统计学方法
采用SPSS 20.0 软件进行统计分析,计量资料以均数±标准差(±s)表示,计数资料以例数及率(%)表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 超声影像学表现
86 例患者经过超声检查检出肿块91 个,乳腺肿瘤直径0.30~5.89 cm,平均(2.15±1.36)cm,其中直径<2 cm 47 个,2~5 cm 31 个,>5 cm 13 个。
2.2 不同病理类型乳腺癌患者超声影像学表现的比较
浸润性导管癌患者中肿瘤形态规则、微小钙化比例均明显高于浸润性小叶癌患者,差异均有统计学意义(P<0.01)。浸润性导管癌与浸润性小叶癌患者肿瘤毛刺征、强回声晕、后方回声、血流情况比较,差异均无统计学意义(P>0.05)。(表1)

表1 不同病理类型乳腺癌患者超声影像学表现的比较
2.3 不同组织学分级乳腺癌患者超声影像学表现的比较
低分化乳腺癌患者中肿瘤形态不规则、微小钙化、血流丰富比例均明显高于中~高分化患者,差异均有统计学意义(P<0.01)。低分化与中~高分化乳腺癌患者肿瘤毛刺征、强回声晕、后方回声情况比较,差异均无统计学意义(P>0.05)。(表2)
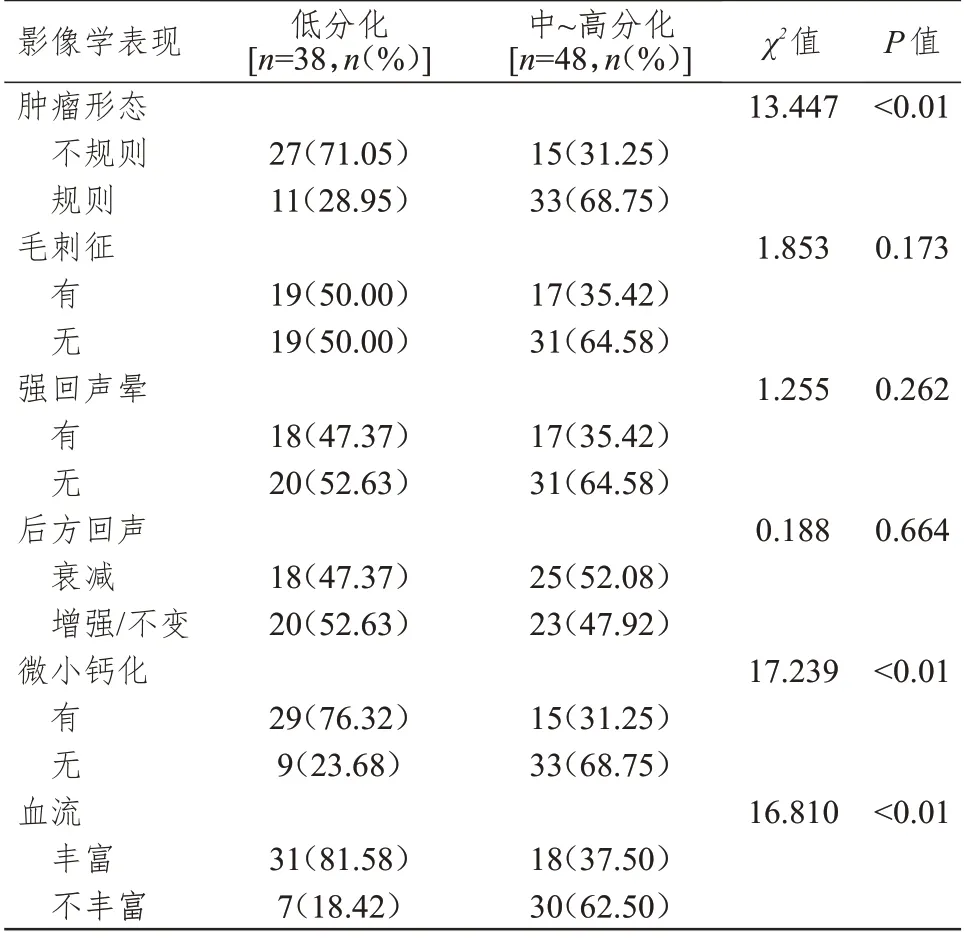
表2 不同组织学分级乳腺癌患者超声影像学表现的比较
3 讨论
如何简便有效地提高乳腺癌早期诊断率,并掌握其组织生物学特征,对患者临床治疗方案的制订具有参考价值,且是改善患者生存情况及生活质量的有效手段[5]。
有学者提出,乳腺癌的病理组织分型具有复杂、多样特点,早期预测患者病理组织相关征象信息,有助于临床制订有针对性的治疗计划[6]。乳腺癌的病理类型主要为浸润性导管癌,其次为浸润性小叶癌、导管内癌等。在以往研究中发现,60%以上乳腺癌患者为浸润性导管癌,其次为浸润性小叶癌[7],在本研究中发现,86 例患者中,浸润性小叶癌31 例,浸润性导管癌55 例。也有研究发现,浸润性导管癌、浸润性小叶癌病变组织来源、生长方式以及临床预后均存在着一定的差异[8]。浸润性导管癌病灶部位多为乳腺或末梢导管上皮,浸润性小叶癌病变部位多为乳腺腺泡上皮。在以往研究中发现,不同病理类型乳腺癌患者超声表现存在差异[9-10]。本研究也表明,不同病理类型乳腺癌肿瘤形态、微小钙化情况比较有差异,浸润性导管癌患者中肿瘤形态规则、微小钙化比例均明显高于浸润性小叶癌患者,与上述研究结果相符,提示超声检查征象与乳腺癌患者病理类型之间有一定的关系,在临床中可通过超声检查为乳腺癌病理类型提供相关参考依据。
肿块的毛刺征、回声情况是诊断乳腺癌的经典指标,可为临床诊断提供参考[11]。但在本研究中发现,低分化与中~高分化患者毛刺征、强回声晕、后方回声情况比较并无差异。患者出现毛刺征、强回声晕是由于其病变组织出现病理学改变,表现为乳腺癌实质向周围的组织中浸润,同时可出现不同程度的间质反应,后方回声衰减则是因肿瘤间质中的胶原纤维增多,排序不整齐所引起的[12-13]。肿瘤的病理类型、组织学分级与肿瘤细胞分化程度密切相关,但与肿瘤的间质构成并无相关性,因此上述3 种征象并不能为患者病理类型及组织学分级提供参考依据[14]。低分化患者中肿瘤形态不规则、微小钙化、血流丰富比例均明显高于中~高分化患者,说明肿瘤形态不规则、存在微小钙化灶、血流丰富患者为恶性病变的可能性更大。恶性程度越高的肿瘤一般血供越丰富,且由于其生长较快,肿瘤也易表现为不规则生长。乳腺恶性肿瘤的微小钙化通常是由于组织异常产生的钙盐沉积所致,以往有研究也认为微小钙化是超声诊断乳腺癌的重要征象,低分化患者病灶内出现微小钙化概率较大[15],与本研究结果相符。本研究结果表明肿瘤形态、血流情况、微小钙化可作为反映肿瘤恶性程度的有效指标,对肿瘤侵袭力评估有重要的应用价值。
综上所述,乳腺癌超声影像学表现与患者病理类型及组织学分级有关,组织病理形态学改变是超声表现的基础,肿块的超声表现对病理类型及组织学分级有提示作用。临床可以根据超声影像学表现对肿瘤病理类型及组织学分级进行初步预测,从而对乳腺癌患者及高危女性在早期诊断、早期治疗及预测预后方面提供一定的帮助。
