股骨近端防旋髓内钉和微创动力髋螺钉内固定治疗老年股骨粗隆间骨折的临床研究
2022-06-28温新明徐华郭氧
温新明 徐华 郭氧
股骨粗隆间骨折是老年群体常见的外伤之一,且由于老年人常合并有多种内科疾病,器官功能衰退,骨折后容易引发各种并发症,威胁患者生命安全[1-2]。文献[3]证实,手术是治疗老年性骨质疏松性骨折的唯一可减少伤残率及死亡率的方法,而且死亡率与伤后至手术的时间呈正相关,故临床一般尽早选择内固定手术治疗。微创动力髋螺钉(dynamic hip screw,DHS)和股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)为常用的内固定材料,其中DHS可对老年股骨粗隆间骨折患者骨折端产生持续动态加压效果,刺激骨折断面愈合,但其抗内翻及抗股骨头旋转移位的能力差,不利于患者术后髋关节功能恢复[4]。PFNA包含的螺旋刀片具有力臂短,抗内翻强,成角稳定及抗旋转作用,可重建老年股骨粗隆间骨折患者股骨近端的连续性和稳定性,或许能弥补这一缺陷。基于此,本文就PFNA和DHS内固定治疗老年股骨粗隆间骨折的效果进行比较,结果如下。
1 资料与方法
1.1 一般资料
回顾性选取2017年6月-2020年6月厦门大学附属第一医院杏林分院收治的112例老年股骨粗隆间骨折患者为研究对象,随访期间有2例转院治疗,3例未完成随访,均按照脱落处理,实际纳入有效病例107例。(1)纳入标准:①符合文献[5]股骨粗隆间骨折诊断标准;②凝血功能正常;③年龄60 ~80岁。(2)排除标准:①陈旧性股骨粗隆间骨折;②严重骨质疏松;③外周神经系统疾病;④AO分型中A3型。根据不同手术固定方式分为对照组(53例)和观察组(54例)。两组患者性别、年龄、体重指数(BMI)、骨折部位对比,差异无统计学意义(P>0.05),有可比性,见表1。

表1 两组一般资料比较
1.2 方法
两组均由同一组医生进行全身麻醉及手术相关操作。
对照组给予DHS内固定治疗,患者取仰卧位,牵引床复位,消毒铺巾,在大转子外侧做长约8 cm切口,显露股骨粗隆和其下股骨外侧,在股外侧肌嵴下方2 ~3 cm处朝患者股骨头方向钻入导针,导针插入的角度为颈干角135°,前倾角15°,经X线检查确认导针位置满意后,测量导针长度,依次进行钻孔、攻丝后拧入长度适宜的头钉,螺钉尾部与股骨的外端齐平,装上长度合适的套筒钢板,骨折端加压后用螺钉将其固定在股骨上,安装尾帽。
观察组给予PFNA内固定治疗,患者仰卧位,牵引床复位骨折,消毒铺巾,于股骨大粗隆近端做一4 cm切口,以大粗隆顶点作为进针部位置入导针,沿着导针进行扩髓并将PFNA髓钉置入髓内,然后拔出导针。在C臂机的引导下对瞄准系统调整,确保PFNA内钉和股骨颈中轴维持平行状态。透视监视下打入头钉的导针,确认位置满意后测量导针长度,对股骨外侧皮质进行扩孔,插入长度适合的螺旋刀片,锁紧固定。在C臂机引导下,放入远端锁钉,最后置入PFNA主钉近端尾帽。
两组完成手术的主要操作后均进行伤口冲洗、缝合、加压包扎,术后进行抗感染治疗,两组均术后随访6个月。
1.3 观察指标及评价标准
观察两组围手术期指标、炎症因子水平及髋关节功能。(1)围手术期指标:记录手术时间、术中出血量、住院时间、骨折愈合时间,每间隔1个月通过骨盆正位和患髋侧位X线片观察骨折愈合情况,骨折愈合标准为骨折对位、对线良好,恢复接近解剖位置[6]。(2)炎症因子水平:采集患者术前和术后1 d外周空腹静脉血,选择全自动生化分析仪(厂家:上海名元实业有限公司,Caris 200)以放射免疫法测定肿瘤坏死因子-α(TNF-α)水平,以酶联免疫吸附法测定白介素-6(IL-6)、白介素-10(IL-10)水平,TNF-α正常范围为0.74 ~1.54 ng/ml;IL-6正常范围为0.373 ~0.463 ng/L;IL-10正常范围为18 ~49.2 ng/ml。(3)髋关节功能:于术前和术后6个月采用Harris量表对髋关节活动度(5分)、运动(37分)及功能性活动(14分)进行评定,分值越高表示关节功能恢复越好[7]。
1.4 统计学处理
2 结果
2.1 两组围手术期指标比较
观察组手术时间、住院时间、骨折愈合时间均短于对照组,术中出血量少于对照组(P<0.05),见表2。
表2 两组围手术期指标比较(±s)

表2 两组围手术期指标比较(±s)
组别 手术时间(min) 术中出血量(ml) 住院时间(d) 骨折愈合时间(周)观察组(n=54) 50.07±8.41 54.72±5.34 14.59±4.20 12.41±1.40对照组(n=53) 60.44±8.65 172.08±29.15 18.77±5.14 13.68±1.63 t值 6.286 24.003 4.602 4.320 P 值 <0.001 <0.001 <0.001 <0.001
2.2 两组术前及术后1 d炎症因子水平比较
手术前,两组TNF-α、IL-6、IL-10水平比较,差异无统计学意义(P>0.05);术后1 d,两组TNF-α、IL-6、IL-10水平均较术前升高,观察组低于对照组(P<0.05),见表3。
表3 两组术前及术后1 d炎症因子水平比较(±s)
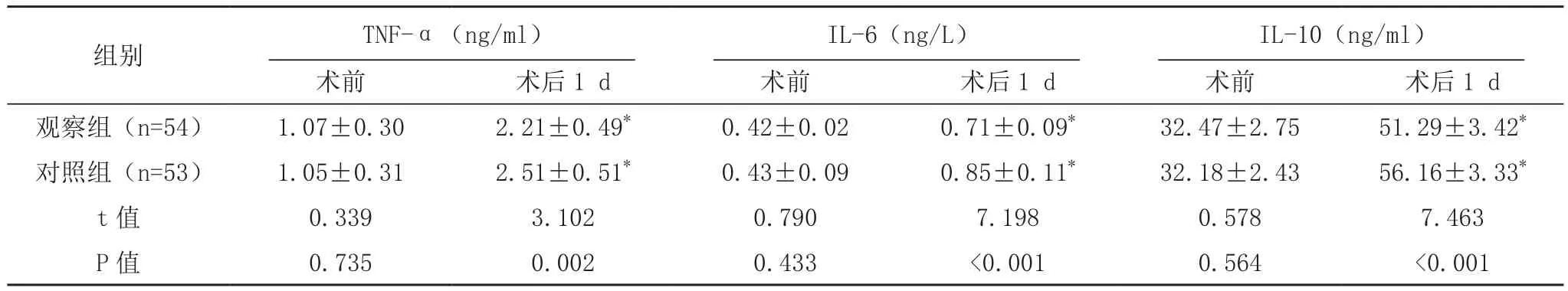
表3 两组术前及术后1 d炎症因子水平比较(±s)
*与本组术前比较,P<0.05。
组别 TNF-α(ng/ml)IL-6(ng/L)IL-10(ng/ml)术前 术后1 d 术前 术后1 d 术前 术后1 d观察组(n=54) 1.07±0.30 2.21±0.49* 0.42±0.02 0.71±0.09* 32.47±2.75 51.29±3.42*对照组(n=53) 1.05±0.31 2.51±0.51* 0.43±0.09 0.85±0.11* 32.18±2.43 56.16±3.33*t值 0.339 3.102 0.790 7.198 0.578 7.463 P值 0.735 0.002 0.433 <0.001 0.564 <0.001
2.3 两组术前及术后6个月髋关节功能比较
手术前,两组髋关节活动度、运动及功能性活动评分比较,差异无统计学意义(P>0.05);术后6个月,观察组髋关节活动度、运动及功能性活动评分均高于对照组(P<0.05),见表4。
表4 两组术前及术后6个月髋关节功能比较[分,(±s)]

表4 两组术前及术后6个月髋关节功能比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 髋关节活动度 运动 功能性活动术前 术后6个月 术前 术后6个月 术前 术后6个月观察组(n=54) 2.13±0.41 3.98±0.39* 19.21±2.24 33.42±1.24* 7.82±1.38 11.68±1.05*对照组(n=53) 2.15±0.46 3.55±0.32* 19.32±2.35 29.59±4.20* 7.88±1.44 10.16±2.10*t值 0.237 6.240 0.248 6.372 0.220 4.722 P 值 0.813 <0.001 0.805 <0.001 0.826 <0.001
2.4 两组手术治疗经典案例
老年股骨粗隆间骨折患者DHS内固定手术前后X线片,见图1;老年股骨粗隆间骨折患者PFNA内固定手术前后X线片,见图2。

图1 老年股骨粗隆间骨折患者DHS内固定手术前后X线片
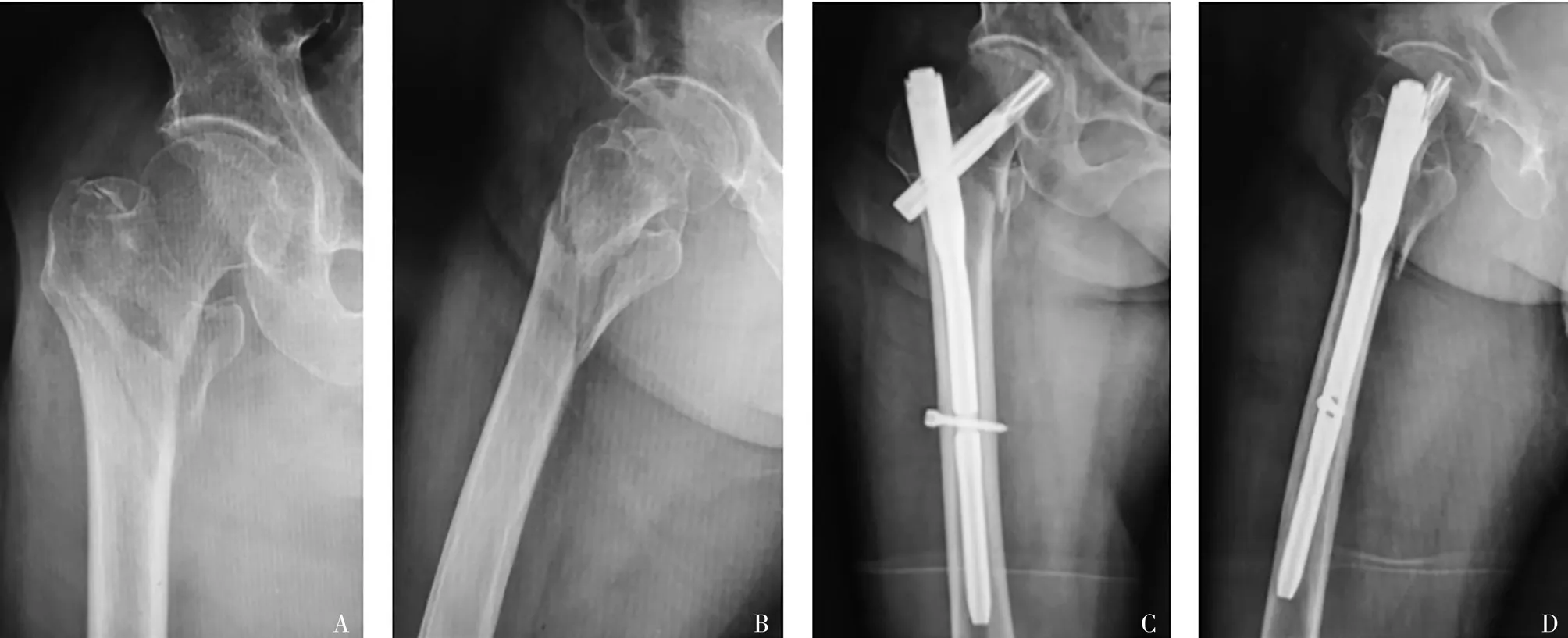
图2 老年股骨粗隆间骨折患者PFNA内固定手术前后X线片
3 讨论
股骨粗隆间骨折为髋部常见损伤,且多发于老年人。老年患者骨脆性较高,骨质疏松,致残率和病死率较高[8]。当前临床主要通过内固定手术对老年股骨粗隆间骨折患者进行治疗,其中DHS属于髓外固定,通过加压可滑动螺钉和侧方钢板,将股骨颈和股骨干进行有效固定,其固定效果良好,符合机体髋关节的生物性能,但所需切口较长,骨折愈合时间较长[9]。PFNA属于髓内固定,切口小,损伤小,或许能保护老年股骨粗隆间骨折患者骨折附近血运,缩短骨折愈合时间。
本次研究结果发现,观察组手术时间、住院时间、骨折愈合时间均短于对照组,术中出血量少于对照组(P<0.05),说明与 DHS相比,PFNA内固定治疗老年股骨粗隆间骨折可改善围手术期指标。笔者分析因PFNA满足微创外科要求及髋部生物力学要求,选择使用空心主钉,有利于闭合穿钉,简化手术操作和减少创伤,进而缩短手术时间和减少出血量。同时PFNA切口小,可避免大范围剥离软组织,从而减少对骨膜的破坏及保护骨折部位血运状态,减少出血量及利于骨折的愈合,缩短愈合时间[10]。骨折创伤及手术均会引起炎症反应,TNF-α会破坏免疫平衡,和其他炎症因子共同导致病理损伤;IL-6为急性期损伤诱导物及炎症反应促发因子;IL-10为多功能细胞因子,参与炎症反应,TNF-α、IL-6、IL-10水平越高,炎症反应越强烈[11]。术后1 d,两组TNF-α、IL-6、IL-10水平均升高,但观察组低于对照组(P<0.05),说明与DHS相比,PFNA内固定治疗老年股骨粗隆间骨折可相对降低炎症因子水平。因为PFNA使用的螺旋刀片能防止骨折端旋转,有利于稳定成角及减少对组织的损伤,同时其切口小且为闭合复位,对骨折周围软组织损伤小,不影响骨折端血供,因此可减少手术创伤,降低炎症因子水平。股骨粗隆骨折导致髋关节功能障碍,疼痛明显,患肢活动受限[12-13]。术后6个月,观察组髋关节活动度、运动及功能性活动评分均高于对照组(P<0.05),PFNA内固定治疗老年股骨粗隆间骨折可改善髋关节功能。笔者分析可能因PFNA通过直接置入抗旋髓内钉,减少对髋关节周围肌肉群的损伤,维持骨折端周围肌肉组织正常生理功能,减少并发症发生,从而利于髋关节功能恢复。同时髓内钉直径较小,能减小对股骨颈的压力,避免股骨头颈出现分离情况,改善患者骨折部位预后,有利于患者尽早进行功能锻炼,恢复髋关节功能。
综上所述,与DHS相比,PFNA内固定治疗老年股骨粗隆间骨折可降低炎症因子水平,改善围手术期指标,促进髋关节功能恢复。
