CT灌注成像评估颅内动脉瘤介入栓塞和闭夹的效果差异
2022-06-26刘刚宋太民陶美
刘刚 宋太民 陶美
1.漯河市中心医院介入科 (河南 漯河 462000)
2.漯河市第五人民医院急诊科 (河南 漯河 462000)
颅内动脉瘤为颅脑内动脉壁上出现囊性膨出物,其未破裂时多显示出明显症状,若破裂则会导致自发性蛛网膜下腔出血,由此所致残疾率与死亡率一直较高[1]。临床上治疗颅内动脉瘤主要采用开颅瘤颈夹闭与血管介入栓塞,开颅瘤颈夹闭为传统治疗颅内动脉瘤方式,手术过程对患者损伤较大,患者对其耐受程度低[2]。血管介入栓塞手术对患者伤害小,更易被患者接受。开颅瘤颈夹闭与血管介入栓塞手术效果评估主要采用围术期指标、GOS评分、复发率以及Barthel指数等间接指标,没有直接反映患者病灶变化相关指标[3]。影像学技术在颅内动脉瘤患者病情确诊方面作用重大,DSA一直为其诊断“金标准”,但是由于其检查时间长,检测费用昂贵以及有创性使其应用受到限制[4]。CT灌注成像由于其在血流动力学检测上优势广泛应用于脑组织缺血类疾病诊断与疗效评估中[5]。本研究探究了颅内动脉瘤患者血管介入栓塞与开颅瘤颈夹闭手术效果评估中CT灌注成像应用价值,报道如下。
1 资料与方法
1.1 一般资料回顾性分析2011年1月至2019年1月我院收治颅内动脉瘤患者相关资料。纳入标准:患者病情确诊应用颅内动脉瘤相关诊断标准确诊[6];蛛网膜下腔有明显出血症状;符合各自手术相关指征;各项资料如术前、手术以及影像资料完整。排除标准:并发其他脑部疾病如转移瘤、脑血管畸形患者;伴重要器官如心、肾功能障碍;脑部功能异常如癫痫病患者;对手术不耐受或者对碘过敏患者;血液系统功能异常者。依据患者治疗方式不同将采用血管介入栓塞与开颅瘤颈夹闭方式治疗患者分别纳入栓塞组(n=234)与夹闭组(n=56),两组患者均接受CT灌注成像。栓塞组患者男性128例,女性106例;年龄31~75岁,平均年龄(50.34±4.32)岁;hunt-hess分级Ⅰ级13例;Ⅱ级102例,Ⅲ级86例,Ⅳ级37例。夹闭组患者男性30例,女性26例;年龄32~74岁,平均年龄(50.69±4.57)岁;hunt-hess分级Ⅰ级3例;Ⅱ级29例,Ⅲ级14例,Ⅳ级10例。两组患者一般资料差异没有统计学意义(P>0.05),存在可比性。
1.2 方法患者分别在手术前后12h接受颅脑CT灌注成像检查,扫描从基底节区开始至放射冠区结束,相关扫描参数设置为:扫描电压与电流分别为120kV与80mA,层厚与视野分别为5mm与240mm×240mm,扫描时间与周期分别为50s与1s,扫描层数4层,延时扫描时间为5s,共获取100幅图像。将350mg/mL浓度碘对比剂通过肘静脉团注方式注入患者体内,对比剂注入速度为50mL/s,一共注入50mL。扫描结束后将获取数据传至工作站,应用对应CT灌注成像软件处理获取数据,将同一层面脑前动脉与矢状窦分别作为输入动脉与输出静脉。确定感兴趣区获取时间密度曲线(TDC),随后分别获得平均通过时间(MTT)、脑血流量(CBF)、脑血容量(CVB)等图像,感兴趣区可以依据患者按照蛛网膜下腔出血情况选取,随后计算感兴趣区MTT、CBF、CVB。
1.3 观察指标比较两组患者手术前后CT灌注相关参数,两组患者术后随访预后情况,预后不同患者CT灌注参数,分析患者手术后CT灌注影像学典型案例。预后情况包括血管痉挛、脑梗死以及死亡,随访时间6个月。
1.4 统计学方法数据采用SPSS 20.0软件进行分析,计数资料与计量资料分别应用t检验与χ2检验进行差异比较,分别表示为()与例(%),P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术前后CT灌注相关参数比较两组患者手术后MTT、CBF以及CVB等CT灌注参数显著变化(P<0.05),手术后栓塞组患者CBF与CVB明显高于夹闭组患者(P<0.05),两组之间MTT比较差异没有统计学意义(P>0.05),见表1。
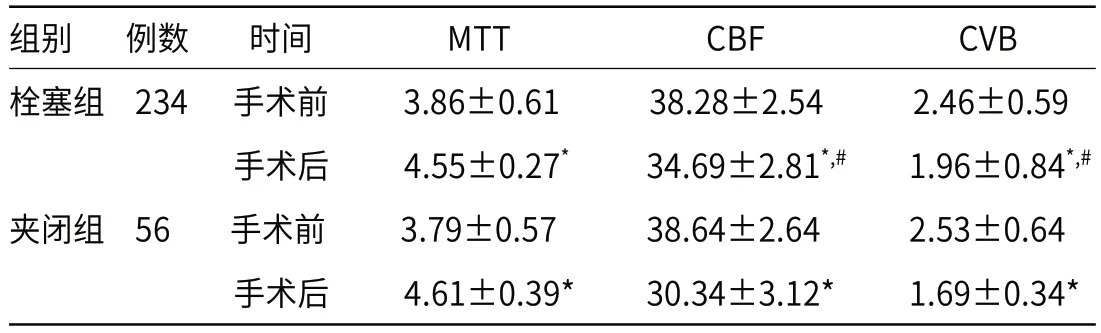
表1 两组患者手术前后CT灌注相关参数比较
2.2 两组患者随访期间预后情况比较栓塞组患者随访期间血管痉挛、脑梗死发生率显著低于夹闭组患者(P<0.05),两组患者随访期间死亡发生率差异没有统计学意义(P>0.05),见表2。
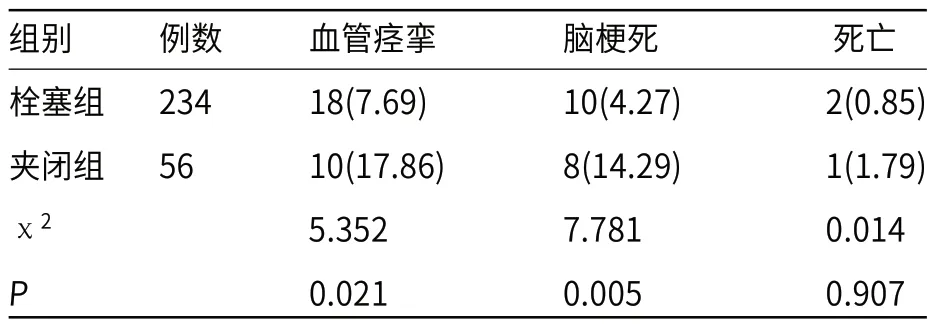
表2 两组患者术后并发症发生率比较[n(%)]
2.3 预后不同患者术后灌注参数比较血管痉挛患者CBF与CVB显著低于非血管痉挛患者(P<0.05),血管痉挛与非血管痉挛患者患者MTT差异不显著(P>0.05),脑梗死患者CBF明显低于非脑梗死患者(P<0.05),脑梗死与非脑梗死患者MTT与CVB差异没有统计学意义(P>0.05),死亡与非死亡患者MTT、CBF与CVB参数差异同样没有统计学意义(P>0.05),见表3。
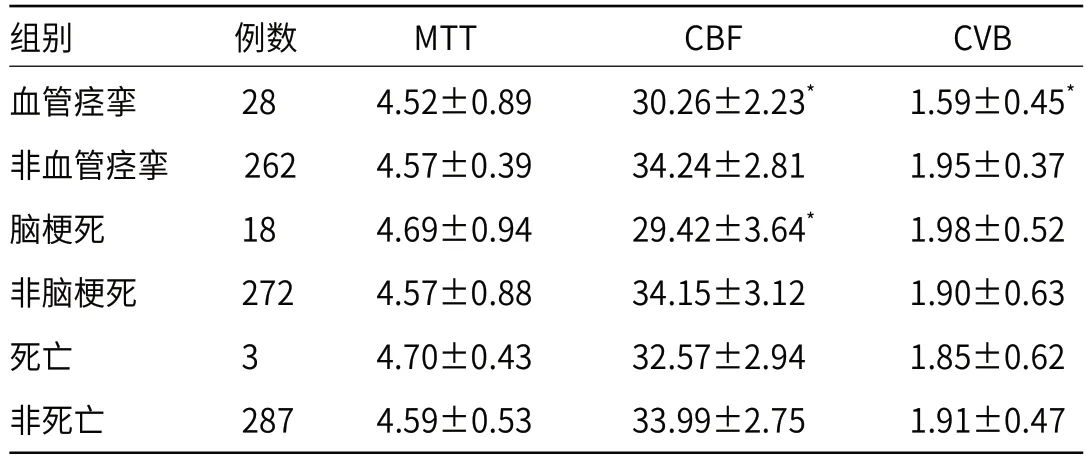
表3 预后不同患者灌注参数比较
2.4 患者CT灌注影像学典型案例分析栓塞组患者CBF、CVB与夹闭组比较,见图1~图2。
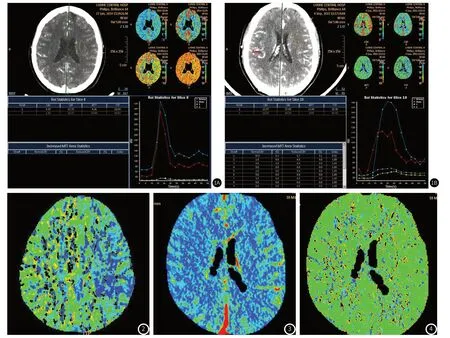
图1 可见手术后栓塞组患者CBF与CVB明显高于夹闭组患者。图2~图4 两组患者术后MTT、CBF以及CVB等CT灌注参数显著变化。
3 讨论
颅内动脉瘤为颅底动脉与颅底动脉环分支出现局限性异常凸起瘤状物类疾病,患者预后情况较差[7]。临床上采用血管介入栓塞与开颅瘤颈夹闭方式进行治疗,开颅瘤颈夹闭手术虽然可以有效清除瘤体破裂所致血肿,避免瘤体再次破裂,但是其治疗对患者颅脑损伤加重,并发症较多,对于颅脑深处位置动脉瘤手术难度较大[8]。血管介入栓塞手术为通过独有管腔系统在动脉腔置入弹簧圈,在不影响动脉瘤附近正常组织基础上抑制动脉瘤内部血氧供应,促进瘤体内血栓进程,同时还可以有效减少患者术后并发症[9]。本研究应用CT灌注影像评估两种术式在治疗颅内动脉瘤治疗效果,其疗效评估主要依靠CT灌注相关指标如MTT、CBF与CBV等。两组患者手术后MTT、CBF以及CVB等CT灌注参数显著变化,手术后栓塞组患者CBF与CVB明显高于夹闭组患者。国外研究者认为MTT、CBF以及CVB等均能够有效反映患者脑灌注情况,CBF值低于25mL/100g/min,且MTT超过6.5s时,显示患者灌注存在严重异常,若未采用有效手段进行处理,则会给脑组织带来难以修复损伤,而CVB下降则提示患者脑梗死发生风险增加[10-11]。本研究中栓塞组患者术后CBF与CVB明显高于夹闭组,提示栓塞组患者颅脑血液微循环异常情况明显改善,缺血情况被纠正。
血管介入栓塞与开颅瘤颈夹闭方式进行颅内动脉瘤治疗效果评价经常会涉及患者术后血管痉挛、脑梗死以及死亡等情况,两组患者随访期间死亡发生率差异没有统计学意义,其可能是因为本研究中两组患者术后随访时间较短所致。栓塞组患者随访期间血管痉挛、脑梗死发生率显著低于夹闭组患者,与相关研究结论一致[12]。患者病情与手术治疗导致脑组织异常灌注为血管痉挛与脑梗死发生主要原因,但是血管痉挛、脑梗死脑组织异常灌注之间关系为研究者们一直关注重点。本研究比较了有无血管痉挛、脑梗死以及死亡患者CT灌注相关参数,结果显示血管痉挛患者CBF与CVB显著低于非血管痉挛患者,CBF与CBV值较低提示患者脑组织低灌注,该部位脑血流量不足,其导致患者脑组织较易出现血管痉挛[13],与本研究中两组患者术后灌注参数与血管痉挛发生率结果基本一致。刘高飞等[14]研究认为脑组织血流灌注水平过低会增加脑动脉瘤患者脑血管痉挛风险,水平越低,其痉挛程度越高。脑梗死患者CBF明显低于非脑梗死患者,颅内动脉瘤患者脑组织灌注能力虽然有一定变化,但是其尚具有一定自行调节能力,可以经由血管收缩与舒张使CBF值增加,脑梗死患者由于脑组织灌注异常程度较高,致使患者自行调节能力丧失[15],所以脑梗死患者CBF值较低。预后不同组患者CT灌注参数比较有利于其后应用该参数预测患者术后血管痉挛与脑梗死发生情况。
CT灌注成像不仅可以反映血管介入栓塞与闭塞手术治疗颅内动脉瘤治疗前后脑血管灌注情况,还可以用于预测患者预后尤其是血管痉挛与脑梗死。
