胸部多排螺旋CT灌注成像评估老年肺癌患者淋巴结转移的价值
2022-06-24弋坤母其文张福洲
弋坤 母其文 张福洲
(1西南医科大学医学影像系,四川 泸州 646000;2南充市中心医院影像科)
老年群体受长期吸烟、职业、饮食等多方面因素影响,肺癌发生风险高。老年肺癌患者预后与多种病理特征有关,包括肿瘤直径、肿瘤分化程度、肿瘤侵袭及转移情况等,其中淋巴结转移是患者术后复发及转移的重要因素〔1〕。既往研究指出,淋巴结转移是恶性肿瘤转移的主要方式,恶性肿瘤可通过淋巴结转移,进一步进行其他部位的转移,形成远处转移灶,诊断及治疗难度大,术后复发风险高〔2,3〕。由此得出,及早诊断淋巴结转移尤为必要。目前无创检查手段在癌症术前诊断中被广泛应用。常规CT扫描对评估肿瘤侵犯有一定价值,但对肺癌患者肺门淋巴结及纵隔淋巴结转移情况尚难以准确诊断〔4〕。CT灌注成像作为新技术,可评估病灶区域局部血流灌注改变,利于为淋巴结转移确诊提供进一步的参考意见〔5〕。本研究进一步观察胸部多排螺旋CT灌注成像评估老年肺癌患者淋巴结转移的价值。
1 资料与方法
1.1一般资料 回顾性分析南充市中心医院2017年1月至2020年1月收治的89例老年肺癌患者的临床资料,年龄60~82岁,平均(68.94±5.39)岁;男67例,女22例;小细胞肺癌9例,非小细胞肺癌80例;既往肺部病史:有65例,无24例;分化程度:高分化66例,中分化15例,低分化8例;TNM分期〔6〕:Ⅰ期54例,Ⅱ期35例。纳入标准:①符合肺癌诊断标准〔7〕,并经穿刺活检确诊;②初次发病;③均在南充市中心院行肺癌切除术治疗;④临床资料齐全。排除标准:①患有其他类型肿瘤;②合并肺不张;③合并弥漫性肺气肿;④检查前接受过肿瘤相关治疗。
1.2方法
1.2.1CT平扫 于术前进行检查,仪器选用德国SOMATOM AS 64排螺旋CT机,扫描参数为:管电压120 kV,管电流120 mA,重建间隔2.5~5.0 mm,层厚2.5~5.0 mm,视野35 cm,矩阵512×512,旋转时间1 s/圈。患者屏住呼吸,由胸廓入口至肺底进行扫描,确定病灶范围。
1.2.2CT灌注成像 根据平扫结果确定灌注成像的扫描范围,扫描范围为病灶最大直径的上下8个层面,获得每层40幅连续图像。经肘静脉以4~5 ml/s的速度注入碘海醇50 ml。扫描参数:矩阵512×512,管电压120 kV,管电流50 mA,层厚5 mm,螺距0.758,扫描时间为80 s,间隔10 s。将所收集的图像传入Perfusion3.0,处理数据。手动描绘感兴趣区,以血容量灌注丰富、病变最大的位置层面,采取曲线圈定感兴趣区,避开明显的血管、钙化、坏死区域。经由软件得到CT灌注图,记录CT灌注参数。
1.3评价指标 ①患者均行肺癌切除术,术中根据淋巴结肿大情况,决定是否行淋巴结清扫术,以手术标本病理学检查结果为金标准,将患者分为淋巴结转移组与未发生淋巴结转移组。②比较两组CT灌注参数,包括血容量(BV)、血流量(BF)、表面通透性(PS)、平均通过时间(MTT)、灌注值(PV)。③绘制受试者工作特征(ROC)曲线,分析胸部多排螺旋CT灌注成像对老年肺癌患者淋巴结转移的诊断效能。
1.4统计学方法 采用SPSS24.0软件进行t检验;绘制ROC曲线,得到曲线下面积(AUC),检验胸部多排螺旋CT灌注成像对老年肺癌患者淋巴结转移的诊断效能,AUC<0.50表示无诊断效能,0.50≤AUC<0.70表示诊断效能较低,0.70≤AUC<0.90表示诊断效能中等,AUC≥0.90表示诊断效能高。
2 结 果
2.1淋巴结转移情况 89例老年肺癌患者中,有35例(39.33%)发生淋巴结转移,有54例(60.67%)未发生淋巴结转移。
2.2两组CT灌注参数 淋巴结转移组CT灌注参数PS及PV明显高于未发生淋巴结转移组,差异有统计学意义(均P<0.001);两组CT灌注参数BV、BF及MTT比较,差异无统计学意义(P>0.05)。见表1。
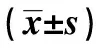
表1 两组CT灌注参数比较
2.3CT灌注参数用于预测老年肺癌患者淋巴结转移的ROC曲线结果 将患者CT灌注参数PS、PV作为检验变量,淋巴结转移情况作为状态变量(1=淋巴结转移,0=未发生淋巴结转移),绘制ROC曲线(见图1)发现,CT灌注参数PS、PV用于诊断淋巴结转移的AUC分别为0.815、0.805,均>0.80,均有中等诊断效能,且联合诊断的AUC为0.910,>0.90,有高诊断效能,高于PS、PV单项诊断,各检验变量对应的临界值、特异度、敏感度、约登指数等相关参数见表2。

图1 CT灌注参数用于预测老年肺癌患者 淋巴结转移的ROC曲线
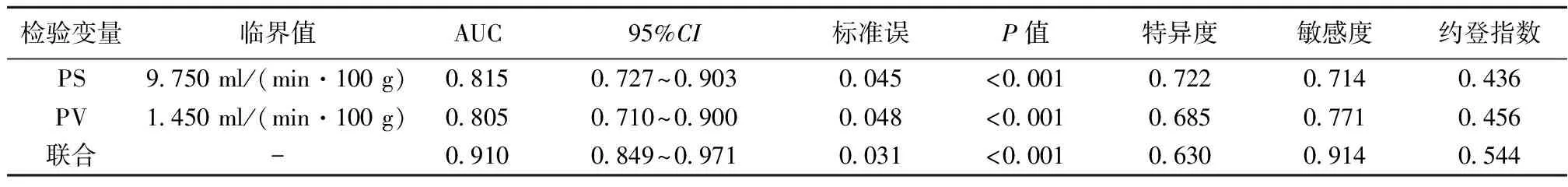
表2 CT灌注参数用于预测老年肺癌患者淋巴结转移的ROC曲线结果
3 讨 论
老年肺癌多为原发性支气管肺癌,因老年人免疫力弱,器官功能存在不同程度的衰退,免疫系统不能有效清除肿瘤细胞,癌细胞易侵犯其他部位,增加合并疾病发生风险,造成器官功能进一步降低〔8〕。区域淋巴结是癌细胞最易侵犯的部位,转移机制为淋巴结黏附或组织间液渗透〔9〕。
赵裕欢等〔10〕研究结果显示,肺癌淋巴结微转移发生风险高,术中易忽视病灶,造成术后局部复发转移。本研究结果说明老年肺癌患者淋巴结转移风险高。既往临床可通过穿刺活检评估淋巴结转移情况,但因区域淋巴结范围较大,穿刺位置不当可能导致漏诊〔11〕。此外,老年肺癌患者多合并慢性基础病,穿刺活检可造成一定创伤,患者有发生局部感染、血肿、穿刺点延迟愈合的风险〔12〕。因此不宜对老年肺癌患者实施术前穿刺活检检查。影像学检查因具有无创优势,适宜在患者治疗前或治疗期间反复进行。
国内研究结果显示,CT灌注成像可作为肺癌的有效诊断手段,有效鉴别肺癌与肺良性结节〔13〕。信瑞强等〔14〕研究结果显示,CT灌注参数可用于预测肺癌患者放化疗敏感性。说明CT灌注成像可有效评估肺部病变良恶性及肺癌患者病情。本研究将结果说明CT灌注参数PS及PV对区分鉴别淋巴结转移与未发生淋巴结转移有一定价值。分析原因为:CT灌注成像可获取病灶及周边范围图像,应用软件对图像信息行处理、重建,进而可获取CT灌注参数,反馈血流灌注,进一步提示肿瘤侵犯状态〔15〕。其中PS值高低可显示肿瘤血管功能状态,还可反馈对比剂进入细胞间隙的单向传输速率,两者与细胞间隙、局部血管密度、管壁通透性、血管内皮的完整性有关〔16〕。PS值高可反馈为肿瘤细胞间隙大、局部血管密度高、管壁通透性高、血管内皮完整性差,肿瘤细胞易在血管间移动、转移,发生淋巴结转移的风险高〔17〕。PV表示血流灌注情况,PV值越高,血流灌注密度越高,区域血管灌注总量大,血流灌注密度高与血管灌注总量大往往与恶性病变侵犯有关,可进一步说明患者有淋巴结转移高风险〔18〕。
本研究ROC曲线结果说明PS、PV参数联合利于进一步确诊老年肺癌患者淋巴结转移情况。分析原因为,PS、PV可从不同方面反馈淋巴结转移发生风险,可发挥协同作用,弥补单项诊断的不足。临床可对术前诊断为高PS、PV的老年肺癌患者,于术中实施淋巴结清扫术,并可于术后结合放化疗治疗,以降低患者术后复发风险。但CT灌注成像的图像处理环节受医生主观判断影响,感兴趣区选取不当可影响灌注参数水平,尚有一定漏诊率,在临床应用中,需选取影像科经验丰富的多名医生,共同进行图像处理与分析。因本研究未能分析其他无创影像学诊断方法及血清指标对老年肺癌淋巴结转移的诊断效能,结论尚有局限,还应观察磁共振成像、彩超等手段对肺癌淋巴结转移的诊断效能,纳入相关标志物水平,进一步为淋巴结转移的准确诊断提供参考意见。
