255例肝穿刺证实的慢性药物性肝损伤患者预后的影响因素分析
2022-06-23王巧玲梁庆生翟兴冉邹正升
王巧玲, 梁庆生, 黄 昂, 翟兴冉, 谢 欢, 孙 颖, 邹正升
1 北京大学三〇二临床医学院, 北京 100071; 2 解放军总医院第五医学中心 肝病医学部, 北京 100039
药物性肝损伤(DILI)是指由各类处方或非处方的化学药物、生物制剂、传统中药、天然药物、保健品、膳食补充剂及其代谢产物乃至辅料等所诱发的肝损伤[1]。DILI发病率逐年增长,已引起医疗界的关注与重视[1-2]。虽然DILI通常呈现急性病程,但是约20%的患者会进展为慢性DILI[2]。目前,国内外的研究[2-5]集中于DILI的发生率、致病药物、临床特征、慢性化预测因素以及预测模型等方面,较少有研究关注慢性DILI的长期预后,因此本文通过对肝穿刺证实的成人慢性DILI患者进行回顾性研究分析,探索慢性DILI的预后影响因素。
1 资料与方法
1.1 研究对象 回顾分析解放军总医院第五医学中心2014年1月—2018年12月收治的经肝穿刺证实的成人慢性DILI患者临床资料。纳入标准:(1)慢性DILI的诊断标准[1]满足“DILI发生6个月后,血清ALT、AST、ALP及TBil仍持续异常,或存在门静脉高压或慢性肝损伤的影像学和组织学证据”;(2)年龄≥18岁;(3)行肝组织活检;(4)RUCAM评分≥6分。排除标准:(1)单独使用对乙酰氨基酚引起的肝损伤;(2)环境毒物引起的肝损伤;(3)合并其他肝脏疾病(甲型肝炎、乙型肝炎、丙型肝炎、戊型肝炎、巨细胞病毒感染、EB病毒感染、单纯疱疹病毒感染、自身免疫性肝病、酒精性肝病、非酒精性脂肪性肝病、遗传代谢性肝病、缺血缺氧性肝病、先天性肝病等) ;(4)与自身免疫性肝炎无法鉴别(自身免疫性肝炎综合诊断积分系统评分为10~15分);(5)既往行肝脏或骨髓移植。
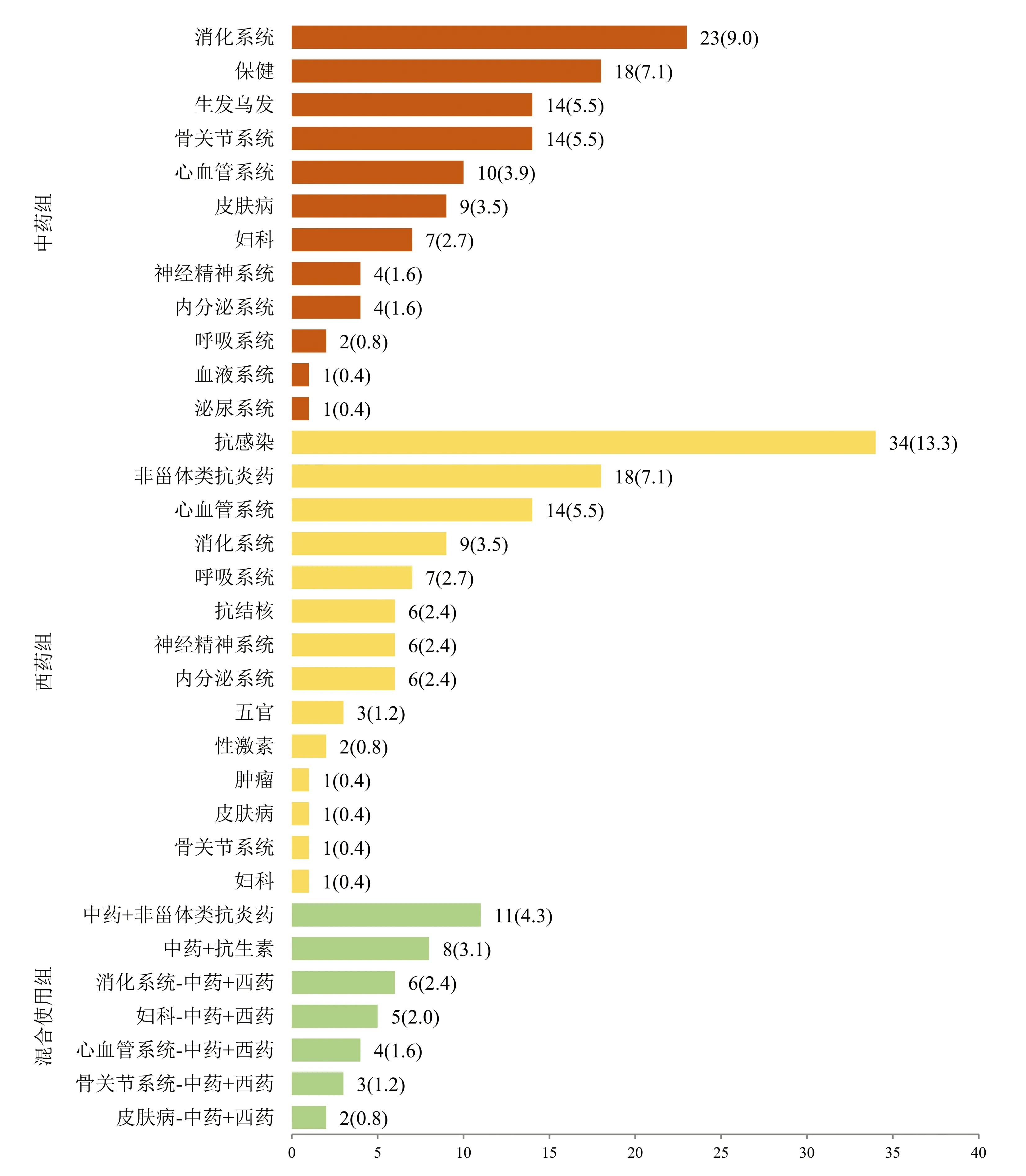
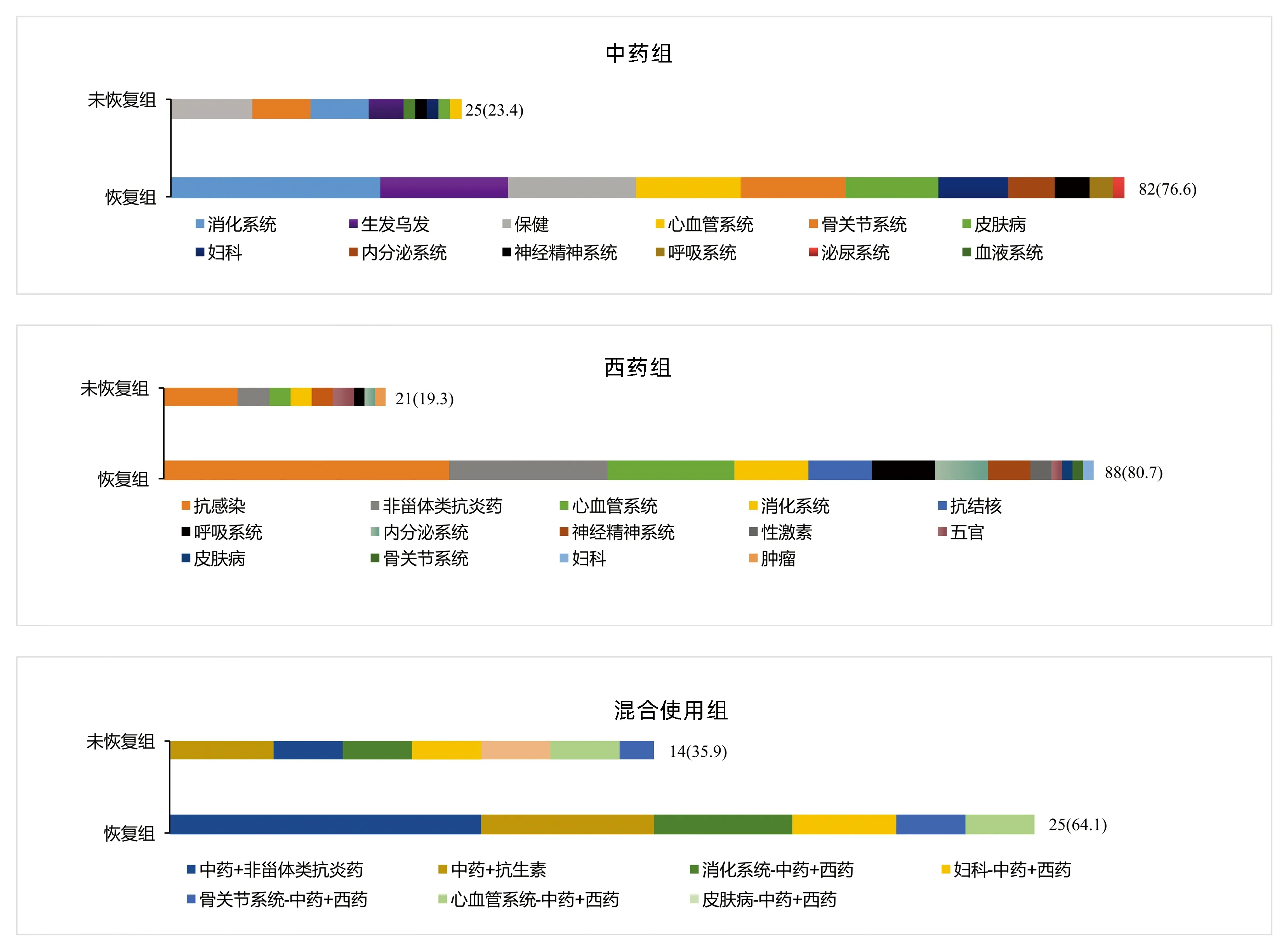
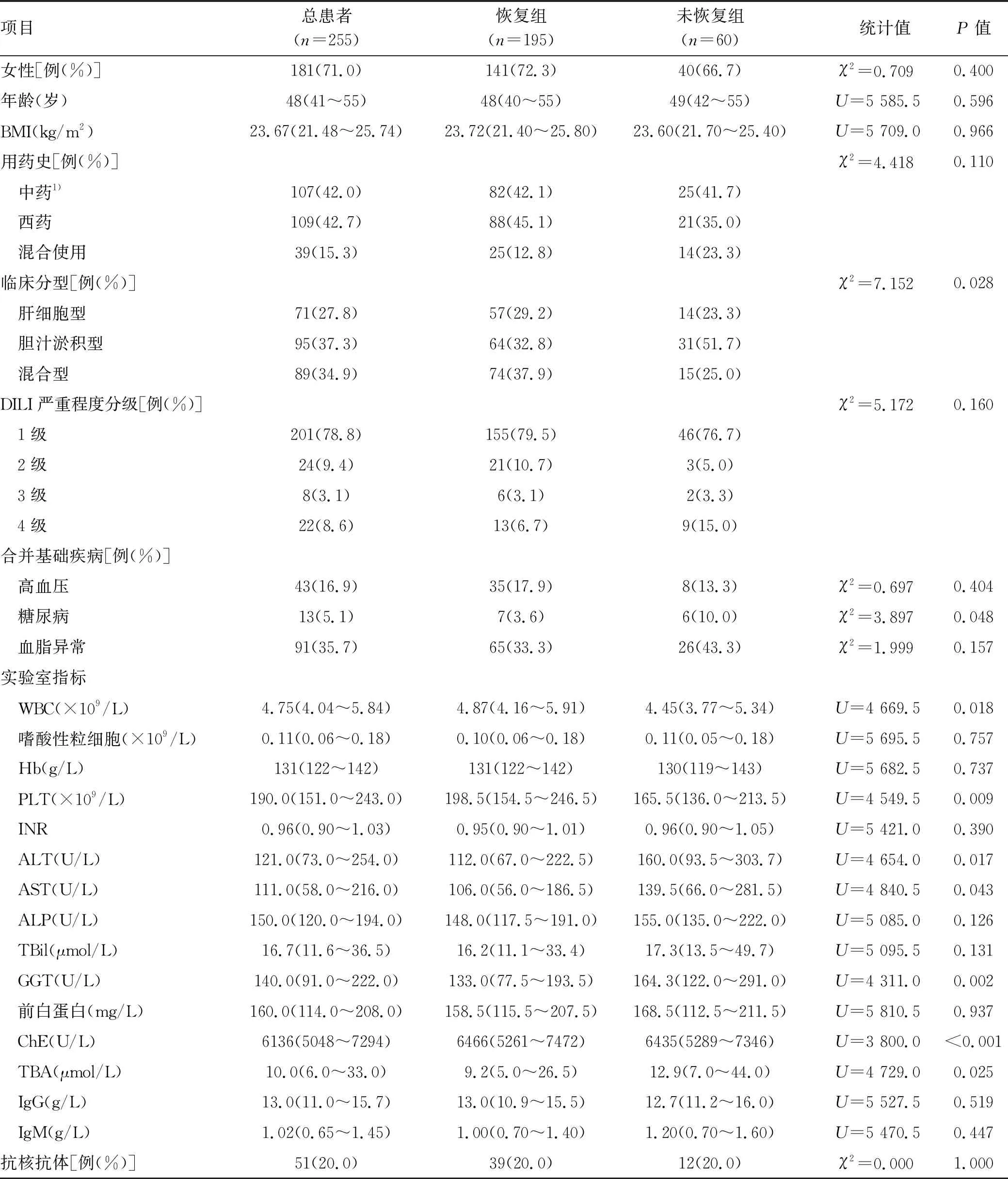
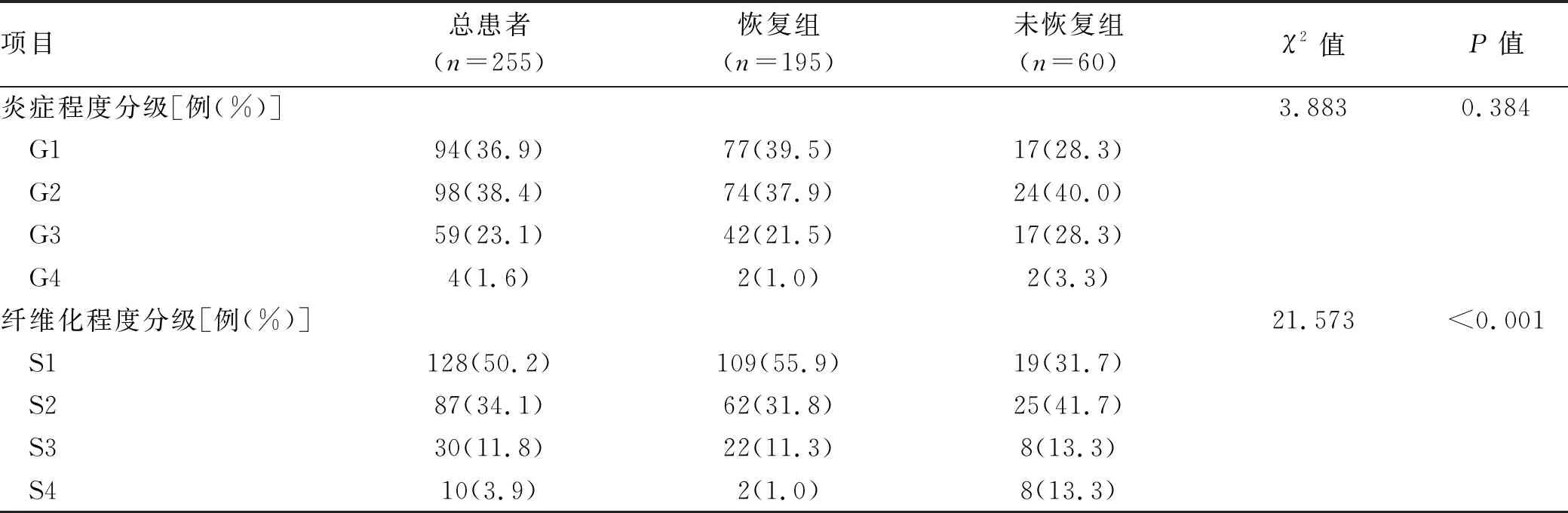
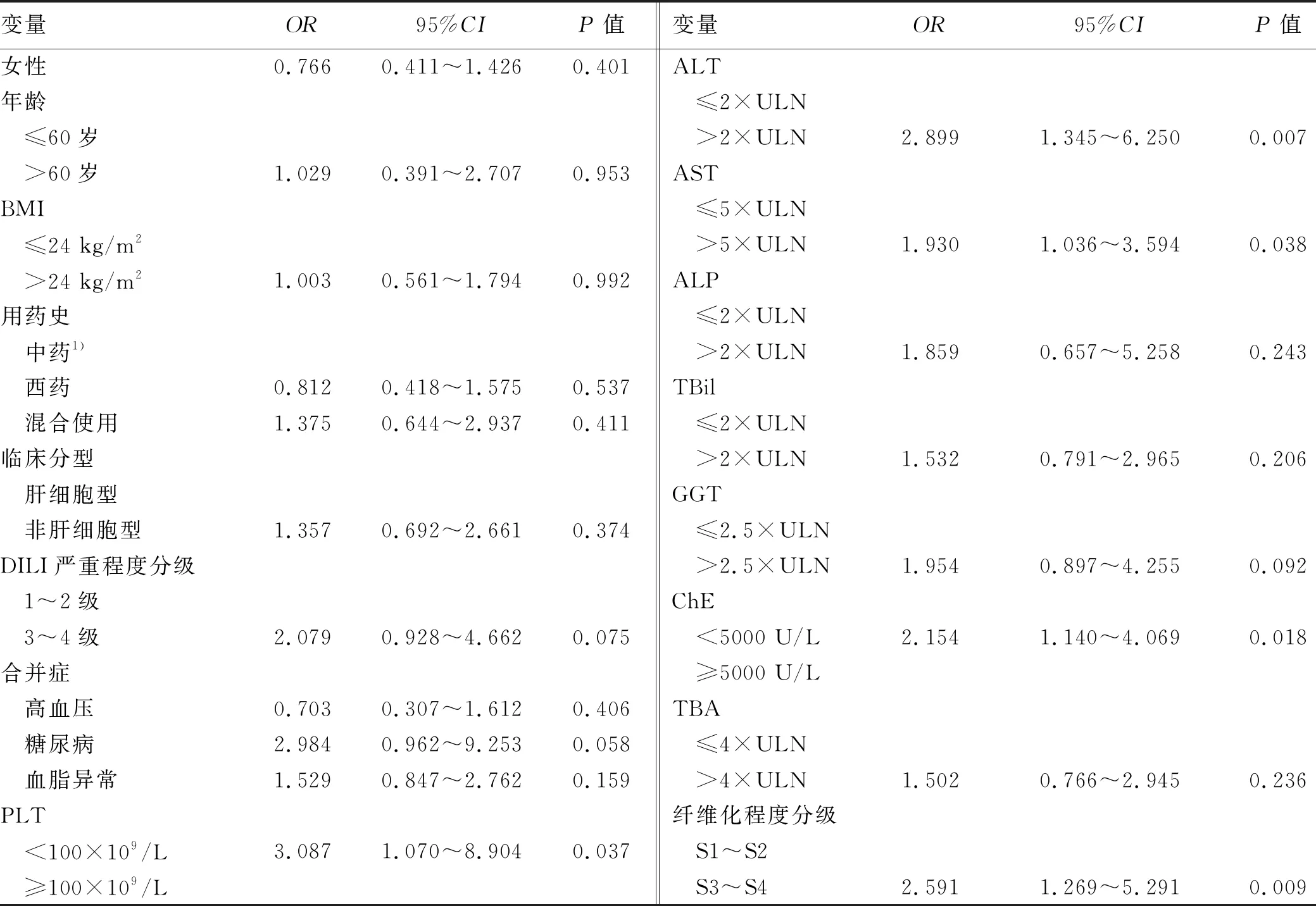
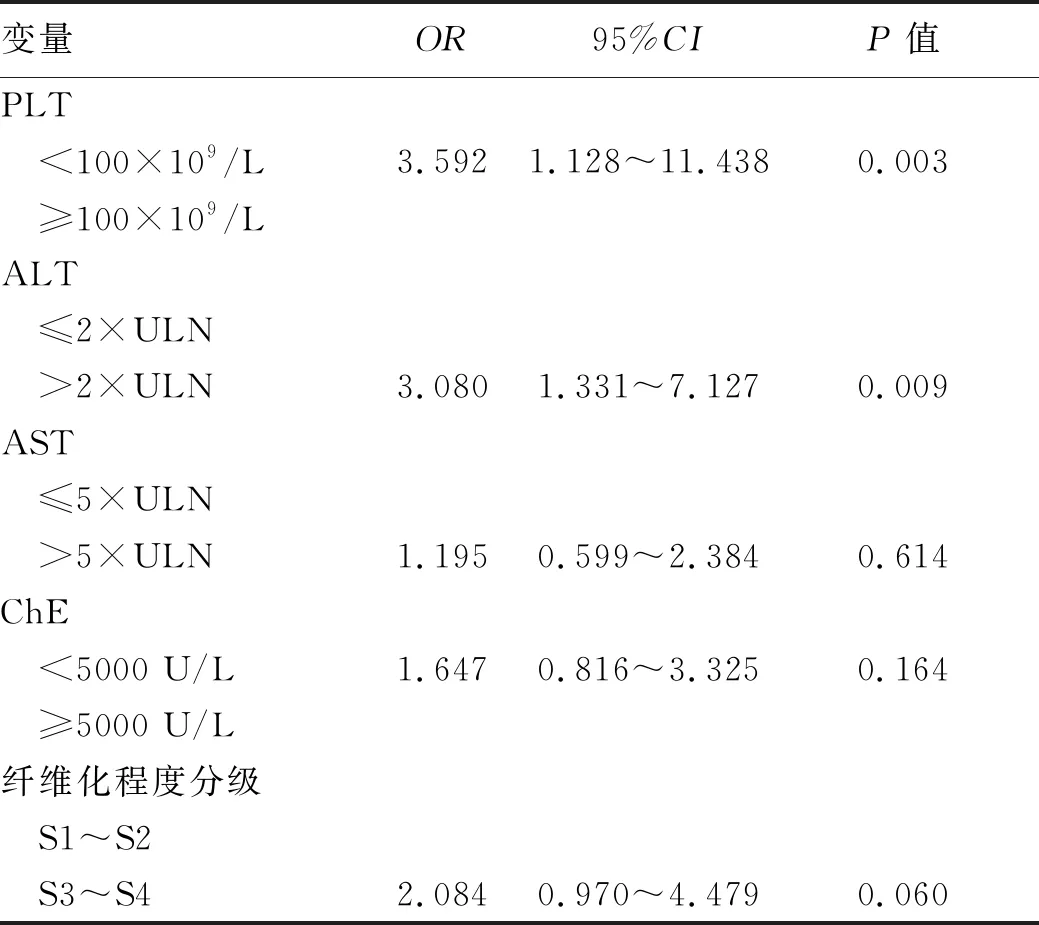
1.2 临床分型 根据《药物性肝损伤诊治指南》[1]的临床分型标准制订。(1)肝细胞损伤型: ALT≥3 倍正常值上限(ULN) ,且R≥5; (2)胆汁淤积型: ALP≥2×ULN,且R≤2; (3)混合型: ALT≥3×ULN,ALP≥2×ULN,且 2 1.3 研究方法 随访慢性DILI患者2年,根据2年后的随访结局分为2组:(1)恢复组;(2)未恢常组。“未恢复”定义为随访2年后患者的实验室指标满足以下任何1个标准:(1)ALT>1.5×ULN[7];(2)AST>1.5×ULN[7];(3)ALP>1.1×ULN[8]。收集患者性别、年龄、BMI等人口学特征,以及临床表现、血常规、肝生化、肾功能、血脂、凝血功能、免疫球蛋白、抗核抗体等指标。 2.1 一般资料 共纳入255例成人慢性DILI患者,其中男74例(29.0%),女181例(71.0%),中位年龄48(41~55)岁,中位BMI为23.67(21.48~25.74) kg/m2。 2.2 致肝损伤药物种类 根据患者使用的致病药物种类分为3组:中药组、西药组和混合使用组,各组占比依次为42.0%、42.7%、15.3%(表1)。中药组排名前4位的致病药物分别为消化系统、保健、生发乌发、骨关节系统用药;西药组位于前4位的致病药物分别为抗感染药物、非甾体类抗炎药、心血管系统、消化系统用药;混合使用组前3位致病药物分别为中药联合非甾体类抗炎药、中药联合抗生素、消化系统中药联合西药(图1)。 注:非甾体类抗炎药除外对乙酰氨基酚;抗感染药物除外抗结核。 在中药组中,未恢复组排名前3位的致病药物为保健、骨关节、消化系统用药;恢复组为消化系统、生发乌发、保健用药。在西药组中,未恢复组与恢复组一样,排名前2位的致病药物均为抗感染药物、非甾体类抗炎药。在混合组中,未恢复组排名第1位的致病药物组合为中药联合抗生素;恢复组为中药联合非甾体类抗炎药(图2)。 图2 恢复组与未恢复组各类肝损药物的占比情况 2.3 恢复组与未恢复组患者的临床特点 根据随访2年患者肝功能水平进行分组,恢复组195例(76.5%),未恢复组60例(23.5%)。恢复组以混合型肝损伤为主(37.9%),未恢复组以胆汁淤积型肝损伤为主(51.7%),差异具有统计学意义(P=0.028)。在DILI损伤严重程度方面,2组均以1级肝损伤为主。伴随基础疾病方面,未恢复组有更多的患者伴有糖尿病(P=0.048)。未恢复组患者基线WBC、PLT、ALT、AST、GGT和总胆汁酸(TBA)水平明显高于恢复组患者,ChE低于恢复组患者(P值均<0.05)(表1)。 表1 255例慢性DILI患者的人口统计学和临床特点 2.4 恢复组与未恢复组患者的肝组织学特点 2组患者在发病6个月后均做了肝组织学活检,结果提示,在炎症程度分级方面,恢复组G2~G4总占比为60.5%,未恢复组G2~G4总占比为71.7%;在纤维化程度方面,未恢复组在S3和S4的占比均高于恢复组(13.3% vs 11.3%,13.3% vs 1.0%,P值均<0.001)(表2)。 表2 255例慢性DILI患者的肝组织病理学结果 2.5 慢性DILI预后的影响因素分析 logistic回归单因素结果显示,PLT<100×109/L、ALT>2×ULN、AST>5×ULN、ChE<5000 U/L和纤维化程度S3~S4对慢性DILI预后的影响具有统计学意义(P值均<0.05)(表3)。将上述变量纳入多因素分析,结果显示,PLT<100×109/L、ALT>2×ULN是慢性DILI预后的独立危险因素(P值均<0.05)(表4)。 表3 预后影响因素的logistic单因素回归分析 表4 预后影响因素的logistic多因素回归分析 本研究中女性患者约占70.1%,略高于既往文献[9-10]报道的50%~60%,这可能与本研究的患者群体有关,既往文献[2,4-5,9]也报道过女性是DILI慢性化的危险因素。在致病药物方面,未恢复组以服用中药为主(41.7%),恢复组以服用西药为主(42.7%),但2组差异无统计学意义,多因素分析也未发现与患者预后有关。既往研究[11]发现,服用中药引发的肝损伤比其他类别药物引起的肝损伤严重,但也有学者[3-4]认为服用药物的类别与预后无关。 在肝损伤类型方面,未恢复组以胆汁淤积型为主(51.7%),既往有学者[12-13]报道DILI损伤分型与患者的预后密切相关,且既往国外研究[14]报道过胆汁淤积型患者的肝功能需要较长时间才能恢复正常,但也有国外学者[8]持不同意见:“DILI损伤类型与DILI患者的恢复时长无关”。本研究的多因素分析发现,肝损伤类型与慢性DILI患者的预后无关。 既往有学者[12-13]报道DILI损伤严重程度与患者的预后密切相关,但是本研究的多因素分析未发现DILI损伤严重程度与预后有关。未恢复组的基线WBC、PLT和ChE水平均低于恢复组,提示未恢复组肝脏功能储备功能较差。既往中国学者[4]发现PLT可能是DILI慢性化的独立预测指标美国学者[15]也报道过低水平的PLT是预测DILI预后的一个重要指标,在本研究的多因素分析中也发现PLT与慢性DILI的预后有关,PLT<100×109/L是慢性DILI预后的独立危险因素。 本研究的患者均在DILI发病6个月后做了肝组织学活检,未恢复组G3和G4的总占比是恢复组的1.4倍(31.6% vs 22.5%),提示未恢复组患者的肝脏炎症程度较重。未恢复组的基线ALT和AST值较恢复组高,与组织学结果相呼应,也提示未恢复组患者的肝脏炎症程度较恢复组重。此外,本研究的多因素分析发现ALT>2×ULN是慢性DILI预后的独立危险因素。 在纤维化程度方面,未恢复组的S3和S4的总占比约为恢复组的2.2倍(26.6% vs 12.3%),这提示纤维化程度较高的患者可能预后较差,纤维化程度较高的患者意味着存在较严重的肝损伤,同时肝脏自身修复能力也较弱。此外,未恢复组的基线GGT和TBA水平均较恢复组高,提示慢性组患者肝功能较差且有恶化趋势。 综上所述,与恢复组相比,未恢复组中胆汁淤积型比例、合并糖尿病比例及肝纤维化程度较高,预后较差。当患者达慢性DILI诊断标准时,基线PLT<100×109/L、ALT>2×ULN作为独立危险因素,可以用于筛选出更易出现不良预后的患者。 伦理学声明:本研究方案于2021年9月27日经由解放军总医院第五医学中心伦理委员会审批,批号: KY-2021-9-15-1。 利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。 作者贡献声明:王巧玲负责提出研究选题,实施研究过程,起草论文,修订论文,终审论文;梁庆生和谢欢负责采集数据,调研整理文献;黄昂和翟兴冉负责统计分析,设计论文框架;邹正升和孙颖负责技术或材料支持、指导性支持。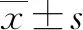
2 结果
3 讨论
