以抑郁症为首发症状烟雾病1例并文献复习
2022-06-23叶静怡高东
叶静怡,高东
烟雾病(Moyamoya disease,MMD)是一种病因不明的、以颈内动脉远端进行性单侧或双侧狭窄为主要特征的脑血管疾病,因血管形似烟雾而得名[1]。其临床症状可分为出血性症状、缺血性症状两种,出血性卒中多由侧支血管破裂或动脉瘤引起,而缺血性症状主要为脑血流低灌注导致短暂性脑缺血发作或脑卒中,且常伴随头痛、认知功能损害等非特异性症状。国内文献中,专门针对MMD的精神障碍表现的病例较少见,多为MMD伴卒中症状后引起。现将我院近期收治的1例以抑郁症起病的MMD患者临床资料总结如下。
1 病例
1.1 临床资料 患者女,47岁,因“情绪低落伴间断失眠10年,加重1个月”于2020年6月29日入院。患者于10余年前产后出现情绪低落伴失眠症状,表现为闷闷不乐、兴趣减低、食欲较前下降,存在消极想法,否认自伤行为,伴随入睡困难、早醒症状明显,日间疲乏、精力下降,反应较前迟钝,不愿与朋友交往,患者诉平素存在阵发性头痛、头昏症状,头痛多在数分钟后缓解,未予以特殊治疗。1个月前无明显诱因,患者上述症状加重,情绪低落,记忆力、精力下降,兴趣减退,不愿与人交往。
1.2 体格查体 体温 36.3℃;脉搏 64次/min;呼吸 17次/min;血压 104/69 mmHg。心肺腹未见明显异常。神志清楚,衣着整洁,语言清楚,查体合作,对答切题,智能检查正常,否认精神病性症状,否认情感高涨体验。神经科查体未见明显异常。无家族精神病病史。
1.3 辅助检查 入院后评估焦虑抑郁情绪,汉密尔顿抑郁量表(HAMD-17):26分(重度抑郁); 汉密尔顿焦虑量表(HAMA-14):16分(有明确的焦虑)。入院后头颅磁共振平扫+增强示:基底池周围多发小血管影,考虑MMD可能;头颈CTA示:双侧颈内动脉末端,大脑前、中动脉近端血管腔不均匀,其周围伴多发增生迂曲血管网,以左侧大脑中动脉起始部为主,几近闭塞,考虑MMD(图1);双侧大脑前动脉起源于右侧颈内动脉。实验室检查包括三大常规、血脂血糖、自身抗体、肿瘤标志物等,未见明显异常。
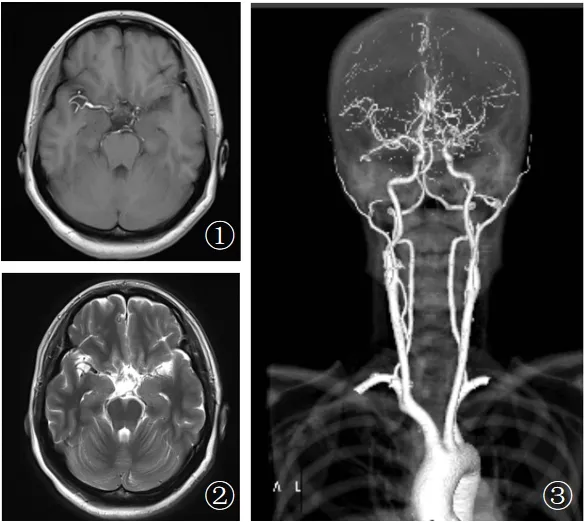
图1 患者影像学检查注:头颅MR+增强+SWI示:基底池周围多发小血管影,考虑MMD可能(①+②);头颈CTA示:双侧颈内动脉末端,大脑前、中动脉近端血管腔不均匀,其周围伴多发增生迂曲血管网,以左侧大脑中动脉起始部为主,几近闭塞,考虑MMD(③)
1.4 入院诊断 入院诊断:①抑郁症:患者为中年女性,起病缓,病程长。既往MMD病史。患者伴有情绪低落、兴趣下降、注意力低下、失眠、生活无意义感等症状,严重影响正常生活工作,且否认情绪高涨,否认其他精神病性症状,符合《国际疾病分类》第10版(ICD-10)中抑郁症的诊断,目前诊断明确。②MMD:患者为中年女性,起病缓,病程长。患者头颅MR及头颈部CTA可见MMD特征性影像学症状,且排除其他原因引起的血管异常改变,符合MMD诊断标准。
1.5 治疗方案 入院后予盐酸舍曲林100 mg/d,富马酸喹硫平片1 g/晚,硫酸氢氯吡格雷75 mg/d,瑞舒伐他汀钙片10 mg/晚改善情绪及失眠症状;且予以MMD预防性治疗。规律治疗后于2020年7月9日出院,出院后规律服药,而后患者自诉夜间失眠及早醒症状改善,情绪低落、兴趣减低等症状在1个月后逐渐好转,HAMD-17:13分,HAMA-14:6分。
2 讨论
MMD是一种病因尚不明确的慢性疾病,其自然病程变化大,从缓慢、无症状到快速失代偿。其在亚洲国家流行率最高,以韩国、日本和中国为主。发病年龄呈双峰分布,峰值分别为5岁及40岁左右[2]。MMD除遗传因素外,也可继发于动脉粥样硬化、自身免疫性疾病、肿瘤、唐氏综合征等疾病,被称为烟雾综合征。对于有症状的患者,外科直接或间接血运重建是预防脑梗死、恢复灌注的首选治疗方法,但18%的患者术后可能出现再次出血。保守治疗使用长期抗血小板或他汀类药物[3]。总体治疗来说,早期干预对于降低永久性神经和认知功能缺陷风险,改善长期预后和预期寿命至关重要。
目前关于MMD临床诊断在2017年MMD诊疗共识中被提出,称可通过数字减影脑血管造影(DSA)或者在MRI和MRA中的表现:①颈内动脉末端和(或)大脑前动脉和(或)大脑中动脉起始段狭窄或闭塞;②DSA动脉出现颅底异常血管网或在MRA中基底节区出现异常血管网;③上述表现为双侧但病变分期可能不同。若符合上述表现中的①或者②+③,并排除其他继发性因素合并症状,可确诊此疾病[3]。本次病例报道中通过MRI及头颈CTA评估血管情况可知患者目前诊断MMD明确。
MMD与精神症状密切相关,主要包括在出血或者缺血性脑卒中后出现的遗留精神症状,及仅少数外文临床研究中提及精神疾病与MMD共病情况。在出血或者缺血性脑卒中后,抑郁和焦虑似乎是最常见的精神疾病后遗症[4]。儿童及青少年中偶见冲动、注意力不集中、社会适应问题,强迫行为、冷漠、情绪波动、躁狂等症状偶发[5]。极少数出现视幻觉、妄想症状[6]。且另有研究发现MMD患者此类精神情绪相关症状几乎不能在血管重建手术治疗后缓解。70%在血管重建术后6个月的随访中抑郁无明显改善[7]。既往病例研究发现少数患者在MMD导致脑缺血甚至卒中事件发生之前已经存在精神症状,包括在数月到数年的情绪不稳定、多动症、失眠、注意力受损、焦虑、抑郁甚至幻觉和偏执、心理失能症,且上述症状可通过抗精神病药治疗而症状逐步改善,但在文献中,仅以精神科表现的MMD极为罕见[8],但关于MMD患者的精神病性症状的诊疗,目前仍需更多规范化意见。
而关于伴随精神病性症状的MMD患者,其精神病性症状的诊治对精神专科医师要求更为严格,在MMD患者开始服用精神药物之前,应考虑药物改变血管血液动力学和影响脑灌注、引起去抑制状态紊乱、降低癫痫发作阈值、加重情绪波动、阻断多巴胺D2受体通路等多个方面。由于MMD的精神病表型高度异质,任何个体药物都不存在绝对禁忌证。药物选择也必须考虑个体的特定疾病特征——闭塞的程度和位置、先前的缺血性或出血性损伤和发作史[8]。
MMD和烟雾综合征有被误诊为情感性或精神性疾病的高风险;易被误认为是焦虑和惊恐障碍,因此在临床中应更为谨慎,面对临床症状不典型患者应积极行头颅血管检查。在成人中,首发的难治性抑郁症和精神症状会促使发病患者的神经系统相关检查的完善,进而发现未出现急性脑卒中的MMD[9];而在已知MMD的背景下,急性精神症状也可能是新的缺血信号。已明确MMD诊断的患者出现新的精神症状的情况时,应复查功能影像以排除新的缺血症状。无缺血性或出血性卒中的患者也会出现抑郁、焦虑等症状,或与疾病进程中皮质小血管慢性缺血相关。MMD的精神共病在临床中被明显低估,对于罹患MMD的患者可以考虑进行精神心理学评估,在早期诊断时加强精神心理和神经病学合作。
