无创头架结合改良穿刺探针在高血压性基底节区脑出血中的应用
2022-06-23茹德文王尔松姚慧斌颜玉峰
茹德文 王尔松 姚慧斌 费 力 刘 猛 颜玉峰
(复旦大学附属金山医院神经外科 上海 201508)
基底节区是高血压性脑出血(hypertensive intracerebral hemorrhage,HICH)最常见的位置[1-2],由于血肿位置深、临近内囊,手术预后并不理想。随着微创治疗理念和定位技术的发展,特别是神经导航的普及,神经导航辅助下的脑内血肿微创穿刺引流因其创伤小、操作简便精准、恢复快,逐渐得到了广泛认可[3-5]。然而,在实际临床工作中,这种手术方式也存在注册过程繁琐、缺乏专用穿刺器械等缺憾,导致注册误差大、穿刺偏移、手术时长增加而影响其临床使用及效果[6]。为此,我们专门设计了无创头架和经过改良的穿刺探针配合神经导航技术应用于基底节区脑出血微创穿刺引流手术,并取得了良好的临床效果,现报道如下。
资料和方法
入选标准和排除标准本研究招募自2017 年1月至2020 年12 月复旦大学附属金山医院神经外科收治的脑出血患者作为研究对象。入选标准:(1)有明确高血压病史,且为首次发病,发病前无神经功能缺失症状;(2)血肿位于基底节区,血肿量大于15 mL,血肿量根据多田公式[7]计算;(3)伴有不同程度偏瘫、失语等神经功能缺失表现但无脑疝征象;(4)能获得患者或其法定代理人的知情同意,并签署手术知情同意书;(5)术后随访时间≥6 个月。排除标准:(1)明确证据显示出血是由于外伤、颅内动脉瘤、动静脉畸形、烟雾病或肿瘤等所致;(2)伴有严重凝血功能障碍;(3)既往有明确脑卒中或神经功能损害病史;(4)发病前或发病时已有支气管或肺部炎症;(5)未能获得患者或其法定代理人同意。
治疗方案所有纳入病例入我院后均经头颅CT 检查证实为基底节区脑出血,且经头颅CT 血管造影(CT angiography,CTA)检查排除脑动脉瘤、动静脉畸形、烟雾病等病因。符合纳入标准病例,采用随机数表法随机分成无创头架组和有创头架组,研究方案获得复旦大学附属金山医院伦理委员会批准(金医伦理科研-2018-11-01),所有患者或其法定代理人均签署书面知情同意书。术中根据导航数据利用血肿长轴确定穿刺靶点和手术切口,具体操作过程如下。
无创头架组 术前备皮后额顶部和病灶侧乳突处粘贴8 枚导航标记物,行薄层CT 扫描(层厚1.0 mm)并将影像资料通过光盘导入FDiMexcelim-04 神经导航系统(上海复旦数字医疗科技有限公司)。利用导航工作站,进行三维重建。患者全身麻醉后,采用自制无创头架(专利号:ZL 2016 2 0275833.3)固定头部(图1A),采用导航标记物方式进行注册,空间配准,制定术前规划,确定穿刺靶点和手术切口。切口长约2.5 cm,颅骨钻孔1个,十字切开硬膜后电凝皮层,采用改良穿刺探针(探针末端数据已经过神经导航公司验证,并记录入导航软件系统,图1B)作为导管导芯,轨迹导航模式下穿刺血肿靶点(图1C)。穿刺到位后,拔出穿刺探针,用注射器无阻力缓慢抽吸血肿,抽吸量一般达到血肿的1/3~1/2 即可,遇有阻力,可旋转导管90 度进行抽吸,不可强行抽吸,以防诱发再次出血。完成血肿抽吸操作后,导管留置于血肿腔,经皮下隧道引出并固定,缝合手术切口。术后根据中国脑出血诊治指南(2019)[8]给予监护、止血、控制颅内压、预防应激性溃疡、控制血压、血糖、镇静及营养支持等治疗。 术后血压维持在140~160/70~90 mmHg(1 mmHg=0.133 kPa),术后24 h 内复查头颅CT,计算血肿残留量。血肿残留量≥15 mL 时,向血肿腔内注入尿激酶(丽珠集团丽珠制药厂)2 万单位(0.9% NaCl 溶液5 mL 稀释),夹闭2 h 后开放引流,每日2 次,定期复查头颅CT,血肿残留量<5 mL 作为拔管指征。

图1 无创头架结合改良穿刺探针完成神经导航穿刺血肿过程Fig 1 Non-invasive head frame combined with modified puncture probe was used to complete the neuronavigation puncture hematoma process
有创头架组 导航操作过程、手术方法和术后处理措施同无创头架组,其差异在于使用有创头架(DOROQR3 Skull Clamp)固定头部,术中将穿刺导管固定于适配器,先行适配器注册,再行穿刺。
数据采集采用标准化数据采集表格记录所有纳入病例的手术时长、导航注册误差值、住院时间、是否发生肺部感染等数据。
预后评估所有患者出院后每1~2 周进行一次门诊随访或电话随访,持续随访至术后6 个月。采用改良Rankin 量表评分[9](Modified Rankin Scale,mRS)、格拉斯哥预后评 分[10](Glasgow Outcome Scale,GOS)和美国国立卫生研究院卒中量 表[11](National Institute of Health Stroke Scale,NIHSS)评估所有患者术后6 个月的神经功能预后。
统计学分析采用SPSS 20.0 软件进行统计分析。组间年龄、性别比较采用χ2检验,数据正态性检验采用Shapiro-Wilk 检验。两组间比较采用独立样本t检验,计量数据用±s表示。P<0.05 为差异有统计学意义。
结 果
典型病例患者为62 岁男性,因 “头痛伴左侧肢体偏瘫2 h” 入院。头颅CT 示右侧基底节区脑出血,出血量约38 mL(图2A),术中使用无创头架固定头部,神经导航辅助下使用改良穿刺探针穿刺抽吸血肿,置管引流,术后第1 天复查头颅CT 显示血肿几乎无残留(图2B)。

图2 穿刺置管引流术前(A)与术后(B)对比Fig 2 Comparison of before(A)and after(B)catheterization and drainage operation
无创头架组和有创头架组患者基线数据情况本研究共纳入符合纳入标准和排除标准的脑出血患者共76 例,其中无创头架组35 例,有创组头架组41 例。两组患者性别构成、年龄、入院收缩压(systolic blood pressure,SBP)、入院血肿量、入院格拉斯哥昏迷评分(Glasgow Coma Scale,GCS)均无显著差异(表1)。
表1 无创头架组和有创头架组基线数据比较Tab 1 Comparison of baseline data between non-invasive head frame group and invasive head frame group (±s)

表1 无创头架组和有创头架组基线数据比较Tab 1 Comparison of baseline data between non-invasive head frame group and invasive head frame group (±s)
SBP:Systolic blood pressure;GCS:Glasgow Coma Scale.
Groups Non-invasive head frame Invasive head frame χ²/ t P Gender Male 26 30 0.912 0.561 Female 9 11 Age(y)50.77±12.30 55.76±13.47-1.673 0.098 Admission SBP(mmHg)176.57±18.43 173.27±17.25-0.806 0.423 Hematoma volume(mL)50.20±14.02 48.85±13.04 0.433 0.666 Admission GCS scores 11.31±2.15 10.71±2.21 1.209 0.230
无创头架组和有创头架组手术时长及导航注册误差比较无创头架组比有创头架组导航注册误差显著降低[(1.65±0.38)mmvs.(2.05±0.26)mm,P<0.01],具有更高的注册精准度。无创头架组手术耗时也较有创头架组明显缩短[(73.17±13.80)minvs.(98.83±13.08)min],差异有显著统计学意义(P<0.01,表2)。
表2 无创头架组和有创头架组导航注册误差、手术时长比较Tab 2 Comparison of navigation registration error and operation duration between non-invasive head frame group and invasive head frame group (±s)

表2 无创头架组和有创头架组导航注册误差、手术时长比较Tab 2 Comparison of navigation registration error and operation duration between non-invasive head frame group and invasive head frame group (±s)
Groups Non-invasive head frame Invasive head frame t P Navigation registration error(mm)1.65±0.38 2.05±0.26-5.411<0.001 Operation duration(min)73.17±13.80 98.83±13.08-8.312<0.001
无创头架组和有创头架组患者6 个月预后情况两组患者术后均进行6 个月随访,并进行mRS评分、GOS 评分和NIHSS 评分,评估其预后情况。结果显示:无创头架组患者术后6 个月时mRS 评分、GOS 评分和NIHSS 评分与有创头架组相比,差异均无统计学意义(表3),说明两组患者术后6 个月神经功能恢复情况无明显差别。
表3 无创头架组和有创头架组术后6 个月神经功能预后比较Tab 3 Comparison of neurologic outcome between non-invasive head frame group and invasive head frame group 6 months after operation (±s)
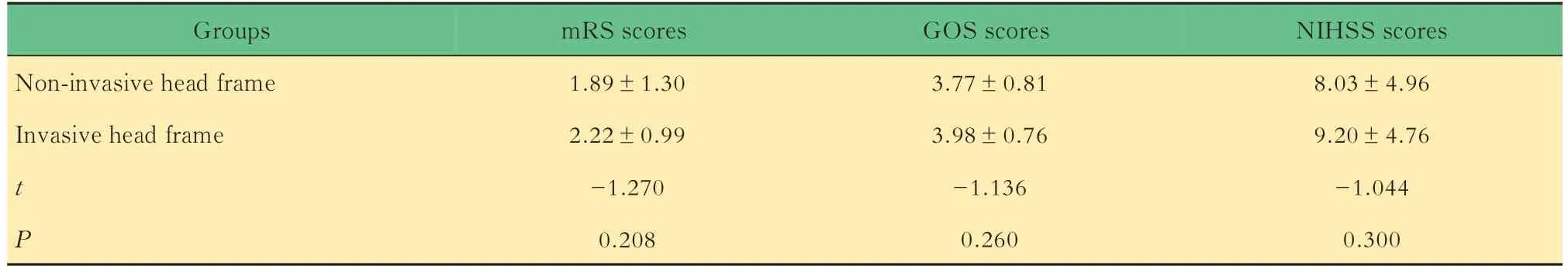
表3 无创头架组和有创头架组术后6 个月神经功能预后比较Tab 3 Comparison of neurologic outcome between non-invasive head frame group and invasive head frame group 6 months after operation (±s)
Groups Non-invasive head frame Invasive head frame t P mRS scores 1.89±1.30 2.22±0.99-1.270 0.208 GOS scores 3.77±0.81 3.98±0.76-1.136 0.260 NIHSS scores 8.03±4.96 9.20±4.76-1.044 0.300
无创头架组和有创头架组住院时长、并发症情况与有创头架组平均住院时间相比,无创头架组平均住院时间显著缩短[(32.78±17.20)天vs.(23.94±9.74)天,P<0.01];无创头架组的肺部感染发生率(20.0%)也明显低于有创头架组(51.2%),差异具有显著统计学意义(P<0.01)。
讨 论
高血压性脑出血(HICH)具有高致死率和高致残率的特点,近年来发病率逐年升高,且有年轻化趋势,给社会家庭带来严重的负担,是目前世界范围内一个重大公共卫生问题[12-13]。基底节区是最常见的高血压脑出血位置,约占HICH 的70%[2]。基底节区临近内囊,脑出血后血肿会压迫、损伤皮质脊髓束,导致患者偏瘫。近年来,弥散张量成像(diffusion tensor imaging,DTI)被广泛应用于临床,通过显示皮质脊髓束形态及结构,来评价颅内病变造成的纤维束损害和评估神经系统疾病的预后[14]。由于基底节区各种神经通路穿行其间,脑出血会导致纤维束损害[15]。开颅手术尽管能快速地清除血肿,解除血肿对纤维束的压迫,但手术创伤难免会对纤维束造成进一步损害,这也正是HICH 传统开颅手术预后较差的原因[16]。随着对脑出血病理机制的研究发现,脑出血不仅会对脑组织造成原发性的损害,而且在血肿的吸收过程中,血肿分解物产生的毒性作用、补体激活等均会引发血肿周围神经组织的水肿及变性,导致局部脑组织的低灌注,最终引发不可逆性的继发损伤[17]。因此,如何在对脑组织最小的损伤下,尽快清除血肿,解除血肿对周围组织的压迫和进一步损害,是提高HICH 治疗的关键。
近年来随着神经导航的不断普及及微创理念的发展,临床医师逐渐尝试采用神经导航辅助微创穿刺置管引流治疗高血压性基底节区脑出血,并且取得了较好的效果[3]。我们在前期的临床研究工作中也验证了神经导航辅助微创手术的优势[4-5]。吴镭等[18]通过导航辅助穿刺置管引流中小量基底节区脑出血与保守治疗相比较,通过3 周后DTI 检查,获得内囊区域双侧皮质脊髓束(corticospinal tracts,CST)的各向异性分数(fractional anisotropy,FA)和弥散张量纤维束图像(diffusion tensor tractography,DTT),发现手术组患者在瘫痪评分和内囊FA 值改善方面均明显好于对照组(P<0.05),手术组患者患侧的CST 恢复程度也优于对照组,从影像学角度验证了手术带来的优势。
神经导航系统是利用患者脑部的医学定位标志点,根据医学影像资料重建其脑部三维模型,通过注册、空间配准,来实现三维医学图像空间与患者实际解剖结构的匹配。利用光学定位的方式实现手术器械与病变的空间位置映射变换,实时指导手术[19]。由此可见,只有尽可能减少注册误差,才能实现患者实际解剖结构的精确定位,提高手术的精度。影响注册误差的因素有影像学的质量、头皮标记物(注册点)的粘贴位置和头架牵拉头皮造成的标记物的位移,注册者的经验等。有研究表明[20-21],注册点应位于病灶周围,排列对称、密度均匀,取点所占空间范围不可过大,以8~12 个点最佳,注册点越多,注册时发生错误注册的概率越大。本研究所有患者均采用薄层CT 扫描(层厚1.0 mm)作为三维重建资料,并选择头皮相对固定的8 个点粘贴头皮标记物,进行注册。在两组病例中,无创头架组注册误差小于有创头架组,差异有统计学意义。无创头架安装简单,采用非悬空固定,无创,对头皮牵拉小,摒弃了传统头架在安装过程中头钉牵拉头皮对标记物的位移。
目前HICH 微创穿刺置管操作中无专用穿刺器具,手术中需进行穿刺导管和适配器适配注册,这无疑增加了手术时长,也增加了注册误差的产生。为此,我们根据导航工作原理,设计改良了导航穿刺探针,并将穿刺探针数据录入导航系统,术中可以直接进行穿刺置管,节省了手术时间,提高了穿刺精确度和稳定性。
与HICH 预后相关的因素除了出血部位、血肿量大小及进展速度外,还包括患者年龄、基础疾病、术后并发症等。由于HICH 多发生于老年患者,常伴有各类基础疾病,且脑出血后长时间卧床很容易引起肺部感染。在本组病例中我们发现脑出血术后伴发肺部感染并非少见,一旦发生肺部感染往往会导致患者病情恶化、延长住院时间及增加医疗费用。无创头架结合改良穿刺探针应用在高血压性基底节区脑出血手术中,尽管和对照组相比,患者预后没有明显改善,但由于简化了手术步骤、提高了穿刺精确度,大大缩短了手术时间和术后引流管留置时间,在减少术后并发症(肺部感染)、住院时长、节省医疗费用等方面已显示出其优势。随着手术流程的优化和专用穿刺器械的改进,有望取得更好的结果。
尽管HICH 手术治疗尚未获得突破性进展,但微创治疗应是今后发展的方向。随着对HICH 病理机制研究的深入,微创治疗方案流程的改进,专用器械的研发,对HICH 患者进行个性化治疗,有望明显改善患者的预后。
作者贡献声明茹德文 数据统计和分析,论文撰写和修订。王尔松 论文指导,方案制定。姚慧斌,费力 手术操作,数据采集和整理。刘猛数据统计,模型运算。颜玉峰论文设计、构思和修订。
利益冲突声明所有作者均声明不存在利益冲突。
