PNAC的危险因素分析及血清总胆汁酸对极低出生体重儿PNAC的预测价值
2022-06-21杨云成周熙惠王芳芳林晓洁
李 媛,杨云成,周熙惠,王芳芳,林晓洁,肖 谧
(1.西安交通大学第一附属医院新生儿科,陕西 西安 710061;2.汉中市中心医院新生儿科,陕西 汉中 723099)
极低出生体重儿(very low birth weight infants,VLBWI)出生后因胃肠道发育不成熟、消化道疾病及败血症等,常需要通过肠外营养(parenteral nutrition,PN)提供所需的能量和营养物质。但是长时间的PN可能导致新生儿肝胆系统病变,其中肠外营养相关性胆汁淤积症(parenteral nutrition-associated cholestasis,PNAC)是最常见的病变。PNAC具体发病机制尚不清楚,可能的危险因素有早产、胎龄小、低出生体重、静脉营养持续时间长、静脉营养种类、败血症、肠内进食延迟等[1-2]。大部分PNAC通过调整或者暂停静脉营养、加强胃肠喂养、给予药物治疗可以被治愈,但是部分患儿因病情严重或延误诊断,可发生肝功能衰竭甚至死亡。因此寻找早期诊断手段愈显重要。传统诊断PNAC的指标是直接胆红素(direct bilirubin,DB),但DB对于监测PNAC的进展灵敏度不高。有学者认为血清总胆汁酸(total bile acid,TBA)预测胆汁淤积更灵敏、更准确[3]。TBA水平能反映肝细胞合成、摄取及分泌功能,并与胆道排泄功能有关,它对肝胆系统疾病诊断的灵敏度和特异度高于其他指标[4]。因此血清TBA能否作为极低出生体重儿PNAC的预测指标,也受到越来越多的关注。本研究旨在探讨极低出生体重儿PNAC的危险因素,为临床工作中避免这些危险因素的暴露、预防PNAC的发生提供依据,并分析TBA对PNAC的预测价值,寻找理想的TBA临界值。
1 对象与方法
1.1 研究对象
选取2018年1月至2020年12月西安交通大学第一附属医院新生儿重症监护病房收治且生后24小时内入院的134例VLBWI(体重<1 500g)为研究对象。纳入标准:①静脉营养持续时间≥3周;②患儿存活4周以上;③所有研究对象的监护人均知情同意自愿参与研究。排除标准:①患有严重的先天性畸形、胆道闭锁等消化道畸形;②严重宫内或围生期病毒感染、细菌感染、遗传性代谢性疾病等其他原因导致肝功能异常;③母亲为妊娠期肝内胆汁淤积者。
1.2 研究方法
将入选的VLBWI根据是否发生PNAC分为两组,即胆汁淤积组(n=40)和非胆汁淤积组(n=94)。PNAC的诊断标准为当总胆红素≤5mg/dL时,DB≥1mg/dL;当总胆红素>5mg/dL时,DB≥20%总胆红素,并且排除因宫内病毒感染、遗传代谢性疾病及胆道发育异常等引起的胆汁淤积性疾病[5]。
回顾性比较两组患儿的临床资料(性别、胎龄、出生体重、是否为小于胎龄儿)、母孕期疾病(糖尿病、高血压)和住院治疗情况(PN持续时间、抗生素使用天数、呼吸机治疗时间、用氧时间、住院天数)。记录PN 0天、7天、14天、21天的肝功能检测指标,包括TBA、DB、谷氨酰转肽酶(gamma-glutamyl transpeptidase,GGT)、谷丙转氨酶(alanine aminotransferase,ALT)、谷草转氨酶(aspartate aminotransferase,AST),比较这些指标在两组间的差异;比较常见临床特征对PNAC的预测价值,寻找TBA预测PNAC的理想临界值。
1.3 统计学方法

2 结果
2.1 两组临床资料比较
本研究134例VLBWI中胆汁淤积发生率为29.85%,诊断PNAC的平均日龄为(28.70±11.32)天。胆汁淤积组出生体重小于非胆汁淤积组,小于胎龄儿比例、PN持续时间大于非胆汁淤积组,差异有统计学意义(U/χ2值分别为1 295.500、8.255、1 505.000,P<0.05),其余指标差异均无统计学意义(P>0.05),见表1。
2.2 两组肝功能检测指标比较及相关性分析
应用PN 7天、14天、21天时,胆汁淤积组血清TBA、DB水平均高于非胆汁淤积组,差异有统计学意义(t值介于2.012~4.763之间,P<0.05);应用PN 21天时,胆汁淤积组血清GGT水平高于非胆汁淤积组,差异有统计学意义(t=3.091,P<0.05);AST、ALT在两组间差异均无统计学意义(P>0.05),见表2。相关分析显示应用PN 7天、14天、21天时TBA与DB存在正相关,且PN 14天时TBA与DB相关性最强(r=0.945,P<0.05);未发现AST、ALT、GGT与DB存在相关性(P>0.05)。

表1 胆汁淤积组与非胆汁淤积组临床资料比较Table 1 Comparison of clinical data between the cholestatic group and the non-cholestatic

表2 胆汁淤积组与非胆汁淤积组肝功检测指标比较Table 2 Comparison of liver function indexes between the cholestatic group and the non-cholestatic
2.3 常见临床特征对PNAC的识别及TBA临界值的确定
与胎龄、禁食时间、PN时间相比较,出生体重预测PNAC发生的价值较高(AUC=0.655,P<0.05),出生体重<1 235.00g时预测PNAC的灵敏度和特异度分别为0.681和0.625;应用PN 14天、21天时TBA水平对PNAC的预测价值较高(AUC分别为0.614、0.660,P<0.05),临界值分别为25.92μmmol/L、37.04μmmol/L,见表3、图1及图2。

表3 临床特征和TBA水平对PNAC的预测价值Table 3 Clinical features and the predictive value of TBA level for PNAC

图1 胎龄、体重、静脉营养持续时间和禁食时间预测PNAC的ROC曲线Fig.1 ROC curves of gestational age,birth weight,duration of peripheral parenteral nutrition,and fasting time for predicting PNAC
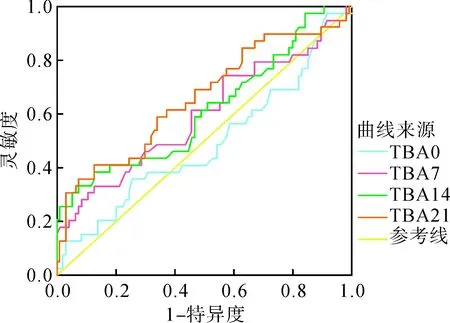
图2 PN 0天、7天、14天、21天时TBA预测PNAC的ROC曲线Fig.2 ROC curves of TBA for predicting PNAC at PN 0,7,14 and 21 days
3 讨论
3.1 PNAC的危险因素
PNAC是与PN直接相关、多种因素相互作用的肝损伤,严重者可导致肝功能衰竭,甚至死亡。早产、低出生体重、肠外营养时间、败血症、延迟肠内喂养、男性、PN中蛋白质和/或脂肪乳制剂类型等被认为是新生儿PNAC的影响因素[6-8]。以往研究发现PNAC的发病率与PN使用时间呈正相关,如Lauriti等[9]发现,PN应用≥2个月PNAC发病率高达60.9%;Christensen等[10]报道,在1 366例活产儿中,肠外营养14~28天、29~56天、57~100天及超过100天者,PNAC的发生率分别为14%、43%、72%及85%;Wang等[11]研究发现PN持续时间延长(≥43天)是PNAC的独立危险因素。本研究同样发现胆汁淤积组PN持续时间显著长于非胆汁淤积组。
PNAC的发病机制尚不清楚,国内外研究表明,早产和低出生体重是PNAC发病的高危险因素。Yan等[12]开展的多中心回顾性研究调查了PN超过14天的1 074例早产儿,发现PNAC发病率为4.93%,在VLBWI中发病率为6.80%,在超低出生体重儿中为20.00%,可见PNAC的发病率与早产儿成熟度呈反比;Satrom等[13]研究发现PNAC在VLBWI中的发病率为18%~24%。本研究纳入134例PN持续时间超过3周的VLBWI,PNAC的发病率为29.85%,但胎龄在胆汁淤积组与非胆汁淤积组之间无显著差异,可能与本组纳入的均为VLBWI,整体胎龄较小有关。本研究发现胆汁淤积组出生体重显著小于非胆汁淤积组;ROC分析显示与胎龄、PN时间、禁食时间相比较,出生体重能更好的预测PNAC的发生。此外,Lee等[14]发现,小于胎龄儿较适于胎龄儿发生胆汁淤积的时间更早、病程更长、重度PNAC发生率更高。本研究也发现胆汁淤积组小于胎龄儿的比例显著升高,原因可能与小于胎龄儿在宫内慢性缺氧、生长受限、使肝功能在出生后更容易受到有害因素损伤有关。
3.2 TBA对于PNAC的预测价值
血清DB升高是目前PNAC常用的诊断指标。本研究中40例PNAC患儿诊断的平均日龄为(28.70±11.32)天,确诊PNAC后,患儿往往很快出现胆汁淤积的临床表现,肝功损伤进展较快,因此近年来寻找能够早期预测PNAC的指标逐渐受到关注。TBA是肝脏以胆固醇为原料合成后分泌到胆囊中的有机酸,是一种可以同时反映肝脏分泌状态、合成和代谢状态的血清学指标。当肝内发生炎症、肝细胞受损而变性坏死等情况时,肝脏对TBA的吸收及代谢能力下降,血清TBA随之升高。因此TBA能灵敏地反映肝细胞受损情况。陈萍等[15]研究发现PN治疗2周后,PNAC组早产儿TBA、ALT、AST、碱性磷酸酶等指标均高于对照组,其中TBA的诊断价值最高。麦海珊等[16]对68例应用PN支持治疗2周以上的早产儿进行血清TBA水平检测,发现PN 2周后血清TBA水平≥15μmol/L组较TBA水平<15μmol/L组胆汁淤积症的发生率更高。本研究显示胆汁淤积组PN 7天时血TBA水平已高于对照组,PN 14天、21天时,两组间TBA的差异更显著;PN 7天、14天、21天时TBA与DB存在正相关。这些研究结果均提示TBA可作为早产儿PNAC的早期生化监测指标。黄涌等[17]探讨血清TBA对早产儿PNAC的预测价值,发现TBA临界值为123.69μmmol/L时,对PNAC的诊断价值最高。崔文文等[18]发现TBA≥26.2μmol/L时,诊断的准确度最高。本研究发现PN 21天时TBA>37.04μmmol/L,预测价值最理想。国内外不同研究得出的TBA预测PNAC的临界值不同,考虑可能原因为不同研究采用的PNAC诊断标准不同、TBA检测方法及试剂不一样、样本量不同等。
3.3 其他指标对PNAC的预测价值
血清GGT是监测胆道梗阻的常用指标,肝胆疾病时血清GGT升高。本研究发现应用PN 21天GGT在胆汁淤积组显著高于非胆汁淤积组,差异有统计学意义,但未发现GGT与DB存在显著相关性。ALT、AST是检测肝功能的经典指标,王陈红等[19]研究发现,肝功能损害一般发生于PN持续6周左右。本研究只收集了PN 0天、7天、14天、21天的ALT和AST数值,发现ALT和AST在胆汁淤积组和非胆汁淤积组之间无显著性差异,提示尚未发现ALT、AST对PNAC具有早期预测价值。
本研究提示PNAC的危险因素有低出生体重、小于胎龄儿、PN持续时间。血清TBA可以用来预测极低出生体重儿PNAC的发展,PN 21天TBA>37.04μmmol/L对PNAC的预测价值较高,提示此时应适当调整PN的配方和剂量,加强胃肠喂养,及早给予保肝、利胆治疗,加强监测,防止PNAC所致严重肝脏损伤的发生。
