免充气与充气法经腋窝入路完全腔镜甲状腺手术的临床疗效比较
2022-06-20林国鸿农文伟
林国鸿 农文伟
(广西壮族自治区民族医院,广西南宁市 530001)
甲状腺腺瘤或结节性甲状腺肿是常见的甲状腺良性肿瘤。近年来,随着生活压力增大、生活节奏变快及饮食习惯的改变,甲状腺疾病的发病率逐年上升,其中中青年女性占发病人群的绝大部分[1]。目前临床上大部分甲状腺疾病的治疗需要通过外科手术来完成,而传统开放性甲状腺手术会在颈部留下明显瘢痕,影响美观,给年轻女性患者带来极大的心理负担[2]。随着腔镜技术的发展以及微创理念的普及,完全腔镜甲状腺手术已成为年轻女性患者的首选术式。手术切口小而隐蔽,术后疼痛轻及恢复快是完全腔镜甲状腺手术的特点。而目前临床常用的完全腔镜甲状腺手术方式主要有经胸乳入路、全乳晕入路、腋窝入路、口腔前庭入路及耳后入路等[3-4]。不同的手术路径具有不同的优缺点及操作难度,其中腋窝入路甲状腺手术因其手术切口小而隐蔽,术后颈、胸部均不留瘢痕而得到广大女性患者的青睐。经腋窝入路的完全腔镜甲状腺手术又根据是否需要充入CO2气体来维持手术操作空间而分为充气及免充气两种手术方法。与充气完全腔镜甲状腺手术相比,免充气完全腔镜手术无须CO2气体建立术腔,避免了CO2气体相关并发症的发生,在安全切除肿瘤的同时具有更好的美容效果,且有更高的卫生经济学价值[5]。本文采取回顾性对比研究,对腋窝入路下充气与免充气两种手术方式的优缺点作进一步的探讨。
1 资料与方法
1.1 一般资料 回顾性分析我院2019年9月至2020年12月收治的48例经腋窝入路行完全腔镜甲状腺手术的甲状腺良性肿瘤患者的临床资料。纳入标准:肿瘤仅限于一侧叶甲状腺;肿瘤最大直径≤5 cm,如为多结节的甲状腺肿,则该侧腺体长径≤7 cm;术前彩超及CT检查后评估结节为TI-RADS 3级或以下;术前患者无颈部及术侧腋窝手术史及放疗史;对手术有较高美容要求;无严重心肺脑等系统疾病,可耐受全麻手术。排除标准:患者过于肥胖或颈部肌肉过于发达;颈、胸部畸形及锁骨畸形[5]。根据手术方式将患者分为充气组和免充气组,每组24例。充气组男4例、女20例,年龄18~54岁,平均年龄34岁;根据病情行单叶甲状腺部分切除术13例,行单叶甲状腺次全切除术11例;术后病理确诊甲状腺腺瘤及结节性甲状腺肿各12例。免充气组男3例、女21例,年龄19~53岁,平均年龄33岁;行单叶甲状腺部分切除术11例,行单叶甲状腺次全切除术13例;术后病理确诊甲状腺腺瘤9例,结节性甲状腺肿15例。两组患者年龄、性别、病理诊断等基线资料比较,差异无统计学意义(均P>0.05),具有可比性。
1.2 方法 两组患者手术均由同一组医师完成。
1.2.1 充气组
1.2.1.1 显露患侧甲状腺 行充气经腋窝入路完全腔镜甲状腺手术治疗。插管全麻后患者取平卧位,头向后仰稍转向健侧,患侧上肢外展屈曲并悬吊固定于麻醉架上,充分暴露患侧腋窝。术者和助手分别坐于患者病变同侧托手板的上下方,显示屏置于对侧。术前用画线笔分别标识好拟定的手术操作范围及气管、锁骨、胸锁乳突肌等解剖位置的体表投影。于患侧腋窝沿最外腋毛线的皮肤皱褶处做3~4 cm的切口,电刀分离皮下组织至胸大肌筋膜表面,用分离棒扩大周围皮下间隙,置入腔镜单孔操作器械(杭州康基医疗器械有限公司,图1),充入CO2并维持压力为8 mmHg。分别置入腔镜及腔镜分离钳和超声刀,找到胸大肌表面的肌间沟(胸大肌胸腹部及锁腹部交汇处,图2)后沿此沟游离皮下疏松结缔组织至胸锁关节,从关节处寻找并显露术侧胸锁乳突肌,根据肌腱方向分辨胸锁乳突肌的胸骨头及锁骨头(图3),利用超声刀的汽化作用打开两者间隙,进入后继续分离,直至显露术侧颈前肌群到甲状腺软骨的上端平面。从颈前带状肌外侧顺肌纤维方向分开颈前肌,完全显露甲状腺腺叶及气管,其间注意充分游离颈前肌,利于气腹作用下甲状腺周围手术空间的形成,必要时可使用腔镜甲状腺拉钩或双股7#缝线辅助提拉颈前肌以保证甲状腺的充分显露。此过程中注意预防颈内静脉及颈总动脉、喉返神经的医源性损伤。完全显露患侧甲状腺后进行仔细探查,根据病变情况行甲状腺部分或次全切除术。
1.2.1.2 甲状腺部分切除或次全切除 在甲状腺下极的疏松结缔组织处行钝性分离,寻找并显露下极动静脉,在下极动脉旁仔细寻找并分辨出喉返神经,有条件者可借助喉返神经探测仪进行神经的精确分辨。根据手术切除范围,沿喉返神经走向用游离钳适量游离喉返神经以利于后续操作中分辨及保护神经。游离并切断甲状腺悬韧带后,用超声刀将甲状腺峡部在气管前离断,将腺体向上方提起,充分显露甲状腺上下极血管及中静脉,依据肿瘤位置用超声刀逐个切断上极或下极血管及中静脉,用传统手术方式将包括肿瘤在内的病变甲状腺组织完整切除。手术期间注意分辨甲状旁腺并予以保护,如甲状旁腺位置特殊无法妥当保护,可完整切除后在肱二头肌内或胸锁乳突肌内种植。如术中因出血导致术野不清晰或沿错误组织间隙进行手术而无法寻找并充分显露喉返神经,为避免神经的医源性损伤,可紧贴腺体进行操作并对肿瘤进行腺体内切除。将切除组织通过单孔操作器械自腋窝切口取出后装入标本袋送病理检查。冲洗术野后再次检查甲状旁腺、喉返神经以及腺体创面,应确保创面无出血,以及甲状旁腺血供良好及喉返神经的完整。分开的颈前肌无须缝合,解除气腹后其可自动回复至原解剖位置。创面留置引流管一根并由腋窝切口引出接负压吸引,美容缝合切口。
1.2.2 免充气组 行免充气经腋窝入路完全腔镜甲状腺手术治疗。患者患侧上肢外展90°并固定于托手板上,余手术体位摆放、麻醉方式以及术者、助手的手术位置及显示屏摆放位置等均与充气组相同,术前解剖部位的体表投影标识也与充气组一致。于术侧腋窝腋前线及腋中线间做长5~6 cm切口,直视下用长电刀分离皮下至胸大肌筋膜表面,用专用的郑氏拉钩(浙江省人民医院郑传铭专利,图4)将皮瓣拉起并置入腔镜及常规的腔镜分离钳,在腋窝切口旁(腋前线与乳房外上缘交接处)做一5 mm戳孔,置入trocar后再置入超声刀,以跟充气组同样的手术步骤寻找并打开胸锁乳突肌胸骨头及锁骨头间隙,在腔镜下调整拉钩位置,提拉起胸骨头后继续向内侧游离,从颈前带状肌外侧顺肌纤维方向分开颈前肌,再次调整拉钩位置,将胸锁乳突肌胸骨头、颈前带状肌一起向上牵拉后固定于牵拉支架上,完全显露甲状腺腺叶,完成手术操作空间的建立。甲状腺切除手术步骤及注意事项基本同充气组。

图1 单孔操作器械

图2 胸大肌肌间沟

图3 甲状腺、胸锁乳突肌胸骨头及锁骨头

图4 郑氏拉钩
1.2.3 术后处理 术后引流管引流量在15 mL/d以下时可拔除引流管。观察患者术后局部疼痛状况,必要时予止痛药缓解术后疼痛。
1.3 观察指标 记录并比较两组患者围术期情况,包括血流动力学指标、手术时间、术中出血量、术后引流量、引流管拔除时间、术后疼痛情况、术后并发症以及美容效果。(1)血流动力学指标包括充气组的术前、CO2充气后30 min、CO2充气后60 min、术后30 min的动脉血二氧化碳分压(partial pressure of carbon dioxide in artery,PaCO2)及颈内静脉二氧化碳分压(partial pressure of carbon dioxide in jugular vein,PjvCO2);免充气组的术前、手术开始后30 min、手术开始后60 min、术后30 min的PaCO2及PjvCO2。(2)美容评分:采用数字评价量表(Numerical Rating Scale,NRS)评定,取0~10的整数评价满意度,分数越高美容效果越好。(3)疼痛评分:采用VAS评分法,分值为0~10分,0分为无痛;3分以下为有轻微的疼痛,能忍受;4~6分为疼痛并影响睡眠,尚能忍受;7分~10分为有较强烈的疼痛,难以忍受,影响食欲及睡眠[6]。
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析。计量资料以均数±标准差(x±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;计数资料以例数(n)和百分率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 血流动力学指标比较 48例患者均成功完成完全腔镜下甲状腺部分或次全切除术,无中转开放手术。充气组CO2充气后30 min及60 min的PaCO2及PjvCO2均较术前明显升高,差异有统计学意义(均P<0.05);关闭CO2充气后(术后30 min),充气组PaCO2及PjvCO2均可恢复至术前水平(均P>0.05)。免充气组因术中无须充入CO2建立术腔,手术开始后30 min、手术开始后60 min及术后30 min的PaCO2及PjvCO2水平与术前比较,差异均无统计学意义(均P>0.05)。见表1、表2。

表1 两组患者手术前后各时点PaCO2比较 (x±s,mmHg)

表2 两组患者手术前后各时点PjvCO2比较 (x±s,mmHg)
2.2 手术相关指标及术后并发症比较 免充气组患者手术时间短于充气组,差异有统计学意义(P<0.05);两组术中出血量、术后引流量、引流管拔除时间、VAS评分、美容效果NRS评分,以及术后并发症发生率比较,差异均无统计学意义(均P>0.05)。见表3、表4。

表3 两组患者手术相关指标比较 (x±s)
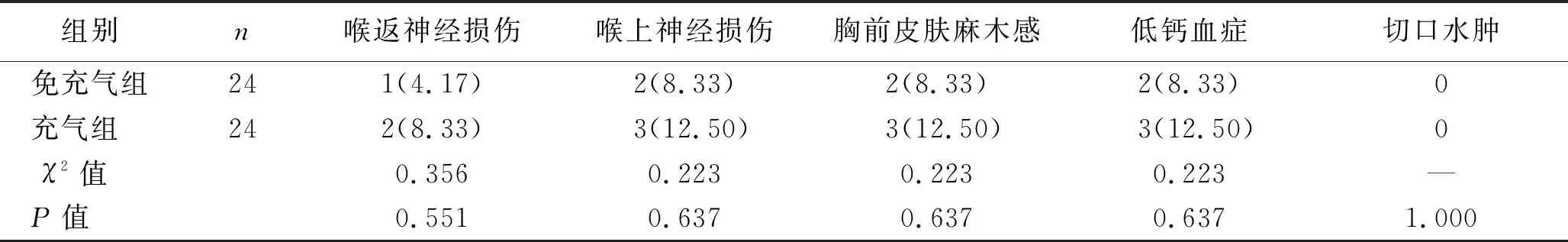
表4 两组患者术后并发症发生率比较 [n(%)]
3 讨 论
结节性甲状腺肿及甲状腺腺瘤等甲状腺良性肿瘤多发于女性,手术是其最有效的处理方式,但传统甲状腺手术在颈部易造成手术瘢痕,同时因手术部位的浅表皮神经的离断容易造成术后颈部感觉异常,给女性患者术后带来极大的心理负担。自1996年Hüscher等[7]报道腔镜甲状腺手术以来,因其具有更好的美容效果和更小的手术创伤,近年来发展迅速,已成为甲状腺手术的主要选择方式[8]。相较于其他入路的腔镜甲状腺手术方式,腋窝入路的腔镜甲状腺手术可以把手术瘢痕隐藏在腋窝原有的皮肤褶皱并由上臂掩盖,术后颈部及胸部均无任何手术瘢痕,美容效果极佳。此外,经腋窝入路甲状腺手术与经口腔入路甲状腺手术相比,没有改变手术切口性质(Ⅰ类变Ⅱ类),没有增加术后手术区域感染发生的概率,故深受广大女性患者的青睐。经腋窝入路腔镜甲状腺手术主要经颈前肌群外侧进入,为侧方入路,有别于传统开放手术及胸前入路腔镜甲状腺手术的中央入路。该入路下手术操作视野转变,喉返神经的走行深浅与观察视角基本持平,神经横行于术者视野前方而不易被甲状腺组织所遮挡,术者仅需分开腺体下极外侧的外科包膜即可分辨和寻找出喉返神经。同时该入路下经游离后可完整翻起并观察腺叶被膜结构,为术者识别和保护喉返神经及甲状旁腺提供了另一种便利的角度和途径[9]。另外,该入路下从切口至腺体的直线距离更短,皮瓣的分离面积相较于全乳入路、胸乳入路等更小,且仅从胸锁乳突肌胸骨头与锁骨头之间及颈前带状肌间的自然间隙进入并分离甲状腺,无须切开颈白线及颈阔肌,分离的肌间隙无须缝合,对预防术后颈部皮肤麻木、肌肉紧绷不适等症状均有帮助。但因气管阻挡了对侧腺体,术者视野及操作范围相对受限,因此该术式主要适用于单侧甲状腺手术,对对侧腺体的探查及切除均较困难,因此对患者及适应证的选择也更加严格。
经腋窝入路的腔镜甲状腺手术根据是否需要充入CO2气体来维持手术操作空间而分为充气及免充气两种手术方法,其中充气法需充入CO2气体,使压力维持在8~10 mmHg来建立手术操作空间。CO2是目前临床应用最广泛的充气介质,其优点是不易燃烧、血液中溶解度高、吸收及排泄快、不易形成气栓;缺点是压力较高时CO2气体易被组织吸收,同时容易发生高碳酸血症、室上性心动过速、皮下气肿、纵隔气肿、气胸及血液中CO2蓄积等并发症[10-11],也有因颈静脉回流障碍导致颅内压增高的风险[12]。本研究中,充气组在CO2充气后,术中各监测时点PaCO2和PjvCO2均较术前明显上升,且明显高于免充气组(均P<0.05),但关闭CO2充气后,充气组术后PaCO2、PjvCO2均可恢复至术前水平(均P>0.05)。由此可见,在手术过程中开始进行CO2充气后,体内确有大量CO2溶解、吸收入血而导致高碳酸血症,继而引起pH值下降,但术中通过增加呼吸频率及每分钟通气量,增大了CO2的排出,所以pH下降幅度不大,对机体代谢基本无影响。该现象也与手术时间短及所有入组研究对象术前均无心肺疾病有关。如果患者存在解剖异常或因术者手术熟练度不足而导致手术时间过长,或患者术前合并心肺疾病等因素,充气法可能会增加上述并发症的发生风险。
本研究中两种手术方式均取腋窝切口进行建腔,充气法在切开皮肤分离至皮下后,用分离棒扩大周围皮下间隙后充气建立手术空间,但所建立的手术空间稳定性稍差,术中常需置入腔镜拉钩辅助方可完成对胸骨头及锁骨头肌肉的分离或甲状腺的充分显露。同时,如分离过程中误伤颈内血管,镜下止血难度较高,常需中转开放手术。而免充气法单纯利用机械拉钩建腔,全程可通过直视及腔镜结合的方式游离皮瓣,速度快且易于控制术中出血。如术中误伤颈内血管出现大出血时,可通过调整拉钩迅速扩大手术空间,降低镜下止血难度。再者,术中可利用安装于拉钩上的大吸力负压吸引器吸烟雾,使腔镜镜头更易保持清洁和清晰,缩短术中反复擦拭镜头的时间。除此之外,因免充气组为开放性切口,在完成手术后可直接通过切口取出标本,与充气组相比,极大地节省了镜下装、取标本的时间。本研究结果中也显示了免充气组相比充气组的手术时间更短(P<0.05)。
两种手术方式均采取仰卧位,术者及助手位于患侧,其区别在于免充气手术只需要患肢单纯外展,而充气手术因建腔后所采用的单孔操作套筒体积较大,为满足操作所需,需把患侧上肢外展屈曲并悬吊固定于麻醉架上以充分暴露腋窝。此种体位如手术时间过长,术后易出现臂丛神经牵拉受压等并发症[13],而免充气组单纯外展则可避免此类术后并发症的发生。喉返神经及甲状旁腺的损伤是甲状腺切除手术中最常见也是最严重的并发症,其发生主要与术者的操作技巧、对解剖结构的熟悉程度、术中显露及是否存在解剖变异相关,本研究中两组患者术后均有喉返或喉上神经损伤病例,其发生率差异无统计学意义(均P>0.05),均为热损伤,经对症处理后功能均可恢复。回顾病例,此类损伤病例均发生在开展此类手术的早期,术者对各颈前肌的走向不够熟悉,常从错误肌肉间隙进入甲状腺腺叶,导致甲状腺腺体显露不全,术中无法清晰分辨神经及甲状旁腺,切除腺体过程中超声刀距离神经及甲状旁腺过近而发生热损伤。后期随着手术例数的增加,术者对该区域解剖的逐渐熟悉,同时术中严格遵从精细化被膜操作原则,加上对电外科的合理使用,有效地减少了术中神经及甲状旁腺的损伤。皮肤麻木感主要是建腔时损伤皮神经所致,两组患者因建腔位置及面积大小类似,故发生率差异无统计学意义(P>0.05)。两组患者术后均未见切口感染或水肿。同时充气组与免充气组的主要区别仅在于建腔方式的不同,术中皮瓣的分离面积、甲状腺显露及切除的手术技巧均无明显差异,两组病例均由同一组医生施行手术,故术中出血量、术后引流量、引流管拔除时间、术后疼痛、美容效果评分及并发症发生率差异均无统计学意义(均P>0.05)。
此外,充气手术使用单孔套筒,两操作孔与探查孔间距较小,操作时“筷子效应”明显,手术操作难度较高,因此学习曲线更陡峭,对术者腔镜操作熟练度也有更高的要求。免充气手术可通过体表的开放切口自由调整操作器械与腔镜的位置及距离来获取最佳的操作体验,更好地避免了操作中“筷子效应”的发生,但其中一侧操作器械因缺乏trocar的固定及支撑,对主刀术者的双手操作有一定的影响,可在切口旁固定一手套圈作为该侧操作器械的支撑点来解决。
综上所述,经腋窝入路的充气及免充气法完全腔镜甲状腺切除手术均是安全可行的手术方法,都具有美容效果好、恢复快、疼痛轻的优点,但免充气法借助于专用拉钩,可缩短术者的学习时间,同时降低手术时间过长而可能出现的皮下及纵隔气肿、气胸或血液中CO2蓄积等并发症发生的概率。故此,在有专用拉钩配套的前提下,免充气法经腋窝入路完全腔镜甲状腺手术较充气法具有更多的优势,该术式更适合在基层医院中开展。
