中枢神经系统感染患者的临床及病原学特征研究
2022-06-16张嫘耿荣华蔡珍郭娇李鹏博曲芬
张嫘 耿荣华 蔡珍 郭娇 李鹏博 曲芬
(航空总医院检验科,北京 100012)
近年来,随着医疗水平的进步,中枢神经系统疾病通过手术治疗取得较好的疗效,但同时神经外科手术及其他侵入性操作破坏血脑屏障,易引起中枢神经系统感染[1]。中枢神经系统感染具有致死率高、致残率高的特点[2-3],给患者及临床均带来严峻考验,早期有效的抗感染治疗至关重要,有利于降低患者病死率,改善患者预后[4]。本文旨在了解我院中枢神经系统感染临床特征和病原菌分布特点及耐药特征。一方面为临床经验治疗提供可靠依据,从而提高经验治疗成功率;另一方面,了解我院不同科室中枢神经系统医院感染情况,加强医院感染控制。
1 材料与方法
1.1 资料来源
2018年1月—2019年12月我院共199例脑脊液培养阳性患者,剔除门诊病例,共165例中枢神经系统感染患者纳入研究。
1.2 检验方法
脑脊液培养标本主要采用临床无菌操作腰椎穿刺抽取的脑脊液,第二管留置于血培养瓶中,进行增菌培养。脑脊液培养报阳后,记录报阳时间,同时转种到血平板,并进行涂片镜检。细菌分离培养与鉴定参照《全国临床检验操作规程》第4版进行。药敏试验采用K-B法联合MIC法进行药敏试验,结果判定参照美国临床和实验室标准化协会(CLSI)标准第2018版M100[5]。
1.3 临床特征
回顾性追踪患者病例信息,包括患者的性别、年龄、原发疾病、临床症状等,此外,根据2001年卫生部发布的《医院感染诊断标准(试行)》,将165例患者分为医院感染和社区获得性感染,并分别了解医院和社区获得性感染患者的科室分布及感染控制情况,感染治愈判断标准参照《神经外科中枢神经系统感染诊治中国专家共识(2021版)》[6]。
1.4 统计分析
应用WHONET5.6软件及实验室LIS系统进行病例信息数据统计和耐药性分析;采用SPSS26.0进行统计分析,计量资料以(x_±s)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 临床特征
165例中枢神经系统感染患者中,成人患者138(83.6%)例,原发疾病排名前3位依次为:脑出血35例、脑外伤7例、颅脑肿瘤20例;儿童患者27(16.4%)例,原发疾病排名前3位依次为:脑积水6例、癫痫5例、颅脑肿瘤3例。165例患者中142例出现发热症状,14例出现恶心、呕吐症状,20例出现头痛症状,56例出现意识障碍,见表1。
2.2 原发疾病及感染控制情况
165例患者中医院感染患者60例,社区感染患者105例,原发疾病为癫痫和面肌痉挛的患者感染治愈率明显高于脑出血、脑外伤和脑肿瘤患者,差异有统计学意义(P<0.05),原发疾病及感染治愈情况见表2。
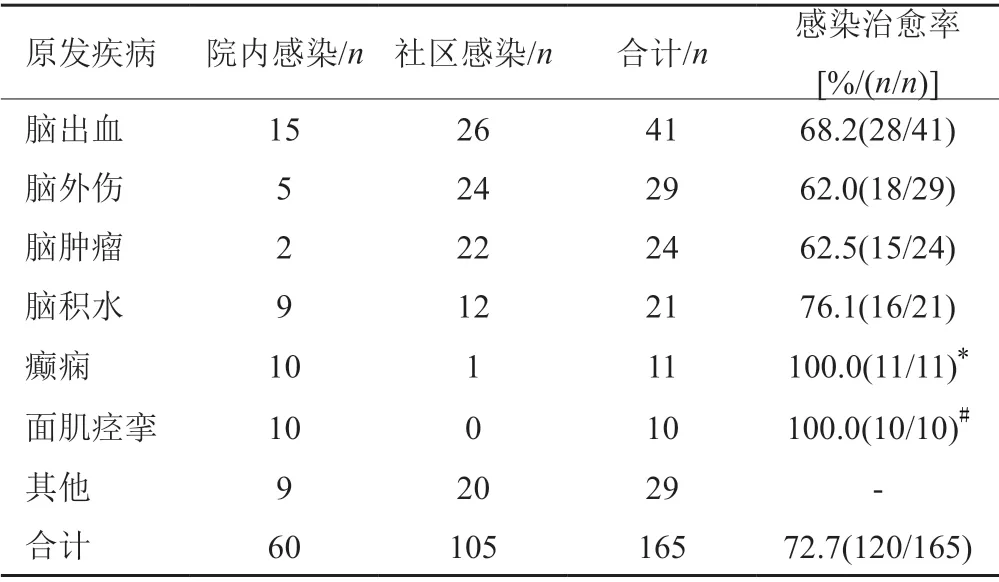
表2 中枢神经系统医院、外感染患者原发疾病及感染治愈情况Tab.2 Basic diseases and infection cure of patients with central nervous system hospitals and external infections
2.3 病原菌整体分布情况
剔除同一患者重复菌株,保留同一患者每种细菌第一株纳入分析,165例中枢神经系统感染患者脑脊液中分离到262株病原菌,其中革兰阴性菌占52.7%(138/262),革兰阳性菌占46.6%(122/262),真菌占0.8%(2/262),详见表3。

表3 262株中枢神经系统感染病原菌分布情况Tab.3 Distribution of 262 strains of central nervous system infection pathogens
2.4 脑脊液常规及生化结果
中枢神经系统感染革兰阴性菌患者与革兰阳性菌患者的脑脊液白细胞总数、葡萄糖及蛋白水平相比较均有差异,差异具有统计学意义(P<0.05),见表4。
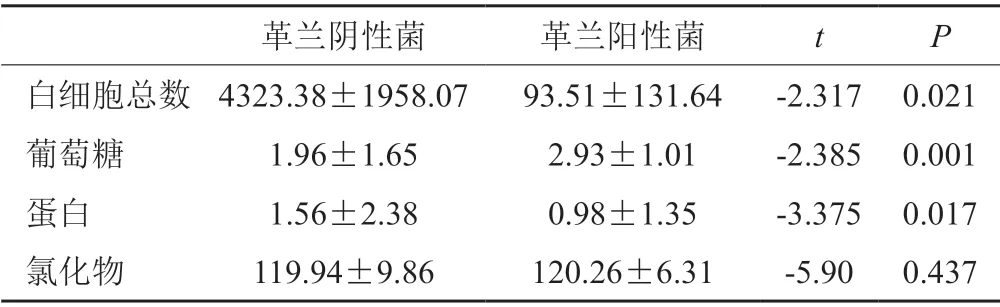
表4 两组患者脑脊液常规、生化结果比较情况Tab.4 Comparison of routine and biochemical results of cerebrospinal fluid between the two groups
2.5 病原菌对临床常用抗菌药物耐药特征
2.5.1 革兰阴性菌对临床常用抗菌药物的耐药特征
鲍曼不动杆菌多重耐药菌株占87.0%,其对临床常用抗菌药物耐药率从低到高依次为:多黏菌素B和米诺环素为0,替加环素为2.4%,复方磺胺甲恶唑54.5%,头孢哌酮/舒巴坦耐药率为60.0%,其余药物均大于70.0%。肺炎克雷伯菌多重耐药菌株占96.4%,其对临床常用抗菌药物耐药率从低到高依次为:替加环素、米诺环素和多黏菌素B均为0,复方磺胺甲恶唑为64.3%,亚胺培南、美罗培南以及其他药物均大于70.0%。大肠埃希菌整体耐药率低于肺炎克雷伯菌,多重耐药菌株占50.0%,其耐药率分别为:替加环素、米诺环素、多黏菌素B和阿米卡星均为0;哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、亚胺培南和美罗培南均为25.0%,详见表5。

表5 革兰阴性菌对抗菌药物的耐药情况(%)Tab.5 Resistance of Gram-negative bacteria to antibacterial drugs (%)
2.5.2 革兰阳性菌对临床常用抗菌药物的耐药特征
表皮葡萄球菌多重耐药菌株占70.0%,金黄色葡萄球菌多重耐药菌株占28.6%,表皮葡萄球菌对苯唑西林耐药率(86.0%)明显高于金黄色葡萄球菌(28.6%),两者对万古霉素和利奈唑胺耐药率均为0。粪肠球菌多重耐药菌株占60.0%,对万古霉素耐药率为11.1%,未发现对利奈唑胺耐药株,详见表6。

表6 革兰阳性菌对抗菌药物的耐药情况(%)Tab.6 Resistance of Gram-positive bacteria to antibacterial drugs (%)
2.5.3 其他少见菌药敏特点
1株单核细胞增生性李斯特菌对氨苄西林敏感。
3 讨论
中枢神经系统感染是神经外科常见的感染性疾病,主要为医院获得性感染,通常由于开颅手术或其他侵入性操作导致,一旦发生感染,会进一步加重病情,发生严重并发症,甚至导致患者死亡[7-8]。不同病原的中枢神经系统感染临床症状特异性不强,病原诊断对及时、有效救治至关重要,不仅提高临床疗效,也可减少并发症的发生,改善患者预后并减轻经济负担,同时,还可减少抗菌药物的使用,减缓细菌耐药性的产生。因此,了解本院中枢神经系统感染的病原学分布和细菌的耐药特点,可为临床提供理论基础,指导临床经验性选择抗菌药物。
本研究中枢神经系统感染成人患者原发病主要为脑出血、脑外伤和颅脑肿瘤,儿童患者原发病主要为脑积水、癫痫、颅脑肿瘤。颅脑开放性损伤、脑脊液引流状态以及开颅手术等引起的细菌性脑膜炎等已成为中枢神经系统感染的主要类型[6,9],除开放性颅脑损伤外,手术以及脑脊液引流管留置等医源性侵入性操作成为引起中枢神经系统感染的主要危险因素[10]。成人患者男女比例为2.21:1,考虑与原发疾病相关,脑出血为占比最高的原发疾病,其发病率男性多于女性[11],此外,脑外伤患者男女比例高达6.25:1,对整体数据结果影响较大。发热症状的发生率最高,为86.1%,头痛、恶心、呕吐发生率约为10.0%,很可能由于患者处于意识障碍状态,不能表达而导致。
神经系统感染的预后与原发疾病和年龄相关,原发疾病为癫痫和面肌痉挛的患者治愈率明显高于脑出血、脑外伤和脑肿瘤患者。癫痫和面肌痉挛患者,多为院内感染,患者平均年龄较小,原发疾病较轻,一般状况较好,病程较短,且感染病原菌主要为凝固酶阴性葡萄球菌等阳性菌,感染危险因素去除后,病情较易控制。而脑出血、脑外伤和脑肿瘤等术后中枢神经系统感染患者,平均年龄偏大,以及原发疾病和手术创伤等原因导致患者基础状态较差,病程较长,引流管留置及长期住院是其感染的主要危险因素[12],病原菌主要为鲍曼不动杆菌和肺炎克雷伯菌,我院鲍曼不动杆菌和肺炎克雷伯菌多为多重耐药菌,治疗难度较大,因此预后较差。
从病原菌分布情况来看,我院整体病原菌分布与北京天坛医院病原菌分布相比[13],我院金黄色葡萄球菌占比较低,与我国CHINET监测结果[14]相比,凝固酶阴性葡萄球菌占比较低,鲍曼不动杆菌和肺炎克雷伯菌占比较高。中欧地区报道[15]其病原菌以凝固酶阴性葡萄球菌,金黄色葡萄球菌和大肠埃希菌为主,印度[16]的一项研究显示脑积水分流术后感染病原菌中金黄色葡萄球菌占比高达约63.0%,国外报道总体显示病原菌阳性菌为主,与之相比我国阴性菌有明显的增多趋势。此外,我院神经外科分为多个不同科室,其病原菌分布略有差别,这提示不同地区不同医院不同科室病原菌分布显示出不同的特点,了解本院各个科室病原菌分布对临床有重要意义。
相比病原学检测,脑脊液生化和常规报告时间更短,本研究结果显示检出革兰阴性菌患者脑脊液白细胞数、蛋白均高于检出革兰阳性菌患者,脑脊液葡萄糖低于检出革兰阳性菌患者,考虑可能由于革兰阴性杆菌会产生内毒素,而人体对于细菌内毒素极为敏感,机体反应更强导致;另外,革兰阳性菌以凝固酶阴性葡萄球菌占优势,是常见的人皮肤定植菌,在抽取脑脊液过程中易发生污染,而并不是致病菌。故对于重症中枢神经系统感染的诊断脑脊液常规和生化结果可起到预判作用,及时正确地应用抗生素,提高救治率。
感染的准确治疗依靠病原菌的药物敏感性,我院引起中枢神经系统感染的革兰阴性菌耐药特点显示除对多黏菌素、替加环素和米诺环素耐药率较低外,对其他临床常用抗菌药物耐药率均大于50.0%。肺炎克雷伯菌对亚胺培南和美罗培南耐药率分别为82.1%和71.4%,与全国耐药监测网数据30.0%相比[14],耐药率较高,对于我院肺炎克雷伯菌引起的中枢神经系统感染经验治疗不推荐单用一种碳青霉烯类抗生素。目前多重耐药鲍曼不动杆菌和耐碳青霉烯类肺炎克雷伯菌是威胁临床的主要的多重耐药菌,给临床带来巨大挑战,通常治疗方案选择困难,治疗效果不佳,患者经济压力大,且预后差。尤其对于中枢神经系统感染患者,需考虑脑脊液中血药浓度,使得抗感染治疗更加困难。由于多重耐药鲍曼不动杆菌和耐碳青霉烯类肺炎克雷伯菌的感染主要为医院感染,因此,一方面需要加强抗生素的合理应用,减缓耐药菌的产生速度,另一方面,临床可在预防方面加大力度,从源头控制感染的发生。
革兰阳性菌耐药特点显示,表皮葡萄球菌对青霉素和红霉素耐药率较高,甲氧西林耐药株约占86.0%,金黄色葡萄球菌中甲氧西林耐药株约占28.6%。对于表皮葡萄球菌以及其他凝固酶阴性葡萄球菌多为皮肤定植菌,需同时结合患者临床表现、脑脊液常规、生化结果,以及脑脊液培养是否双瓶报阳、报阳时间等情况综合判断是否确诊感染,避免过度治疗。对于棒状杆菌,之前多考虑污染可能性较大,但近年来有棒状杆菌引起中枢神经系统感染病例,对于此菌,多次脑脊液培养阳性患者要提高注意,不可忽视。此外,于2018年我院检出一株单核细胞增生李斯特菌,此菌虽然检出率较低,但其侵袭力较强,临床死亡率高达30.0%~70.0%[17],治疗首选氨苄西林,尽早用药。
