重症结肠穿孔术后20例临床特点分析*
2022-06-15舒艾娅尚晶晶唐中建
熊 盟,舒艾娅,尚晶晶,罗 艳,唐中建
(重庆市涪陵中心医院重症医学科,重庆 408000)
急性结肠穿孔是一种危重的外科急腹症,其并发症多、致死率高[1]。由于结肠内含有大量病原菌,部分患者会因粪性腹膜炎导致病原菌大量繁殖,引起严重感染,病情迅速发展,极易因病原菌毒素吸收产生感染性休克,甚至导致多脏器功能衰竭,一旦明确诊断均应立即进行手术治疗。而结肠穿孔术后患者往往需转入重症监护病房(ICU),加强对各脏器功能的维护、液体复苏、广谱抗感染、维持水电解质酸碱平衡、营养支持及对基础疾病处理等相关综合治疗,但术后病死率仍可高达18.8%~37.1%[2-3]。严重感染性休克一旦出现,其治疗困难且临床致死率高,是重症治疗的难题之一。对此,本研究回顾性分析ICU收治的20例重症结肠穿孔术后患者临床资料,研究重症结肠穿孔术后患者的临床特征,分析判定预后的预测指标及与早期识别病情严重程度的评估指标,发现病原菌分布,为重症结肠穿孔术后的诊治提供思路。现报道如下。
1 资料与方法
1.1一般资料 纳入本院2018年1-12月经手术治疗且术中证实结肠穿孔后需转入ICU的患者20例。排除标准:(1)存在慢性感染、风湿或结缔组织疾病患者;(2)多发伤或烧伤患者;(3)出现非计划再手术者;(4)妊娠期及哺乳期妇女;(5)长期应用免疫抑制剂患者。
1.2方法 回顾性系统收集研究对象的病因、ICU住院时间、预后。收集各项实验室指标(均系急诊入院后首次采血检验结果):白细胞计数(WBC)、中性粒细胞绝对值(ANC)、降钙素原(PCT)、C反应蛋白(CRP)、凝血酶原时间(PT)、部分凝血活酶时间(APTT)、纤维蛋白原(FIB)、D-二聚体(D-D)、乳酸(Lac)、氧合指数(OI)、清蛋白(ALB)、肌酐(Scr)、急性生理与慢性健康状况评估Ⅱ(APACHEⅡ)及序贯器官功能衰竭评估(SOFA)评分。收集病原菌分布及抗菌药物耐药情况:血培养标本均在患者术后转入ICU后抽取(暂未开展血培养厌氧瓶病原菌检测),共40例;腹腔积液标本取自术前或术中,共20例。按照临床结局分为治愈组和死亡组,比较2组患者WBC、ANC、PCT、CRP、PT、APTT、FIB、D-D、Lac、OI、ALB、Scr、APACHEⅡ、SOFA的差异,通过ROC曲线评价相关实验室指标对死亡预测的价值。将上述实验室指标与APACHEⅡ评分进行相关性分析,同时根据APACHEⅡ评分,将患者分为轻度重症组(APACHEⅡ评分低于15分)和重度重症组(APACHEⅡ评分大于或等于15分),通过受试者工作特征曲线(ROC曲线)评价相关实验室指标对早期评估病情严重程度的价值。
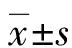
2 结 果
2.1重症结肠穿孔术后患者临床资料、病因及预后情况 重症结肠穿孔术后患者20例,其中男12例、女8例;年龄为51~81岁,平均年龄为(69.50±6.59)岁,其中60岁以上占95.0%(19/20);发病至就诊平均时间为17 h,ICU平均住院时间为4 d,死亡4例。经术中及手术后病理证实:肿瘤性10例、自发性8例、医源性2例,导致患者穿孔的主要病因是肿瘤性病变(占50.0%),而医源性均由内镜诊治导致,重症结肠穿孔术后患者致死率达20.0%(4/20)。
2.22组各项指标比较 治愈组与死亡组患者的年龄、性别、发病至就诊时间、WBC、ANC、PCT、CRP、PT、APTT、FIB、D-D、OI、ALB、Scr、ICU住院时间比较差异均无统计学意义(P>0.05),但死亡组患者的Lac、APACHEⅡ评分、SOFA评分均高于治愈组,差异均有统计学意义(P<0.05)见表1。

表1 2组各项指标比较
2.3Lac、APACHEⅡ评分、SOFA评分的预后判定价值 通过ROC曲线分析,Lac、APACHEⅡ评分、SOFA评分对应的曲线下面积分别是0.836、0.859、0.938,相应的临界值分别是7.2 mmol/L、19.5分、6.5分,见表2。

表2 Lac、APACHEⅡ评分、SOFA评分的预后判定价值
2.4各实验室指标与APACHEⅡ评分的相关性 重症结肠穿孔术后患者各实验室指标中,PCT与APACHEⅡ评分具有显著正相关(r=0.874,P<0.001),Lac与APACHEⅡ评分具有正相关(r=0.463,P=0.040),而其余实验室指标与APACHEⅡ评分均无相关性(P>0.05),见表3。

表3 各实验室指标与APACHEⅡ评分的相关性
2.5PCT、Lac对病情严重程度的评估价值 通过ROC曲线分析,PCT、Lac对应的曲线下面积分别是0.917、0.863,相应的临界值分别是1.45 mmol/L、21.805 ng/mL,见表4。

表4 PCT、Lac对病情严重程度的评估价值
2.6血培养及腹腔积液培养病原菌阳性率比较 腹腔积液病原菌培养阳性率(45.0%)显著高于血培养(5.0%),差异有统计学意义(P<0.05),见表5。

表5 血培养及腹腔积液培养病原菌阳性率比较
2.7分离病原菌分布和构成比 11例次重症结肠穿孔术后患者血培养及腹腔积液共培养出14株病原菌,单纯培养占81.8%(9例次,9株),混合培养占18.2%(2例次,5株);革兰阴性杆菌13株(92.9%),其中,肠杆菌科12株(85.7%),非发酵菌1株(7.1%);真菌1株(7.1%);未培养出革兰阳性球菌,主要病原分布和构成比见表6。

表6 病原菌种类分布及构成比(n=14)
2.8分离肠杆菌科病原菌的耐药监测 分离肠杆菌科病原菌对主要抗菌药物的耐药率,见表7。
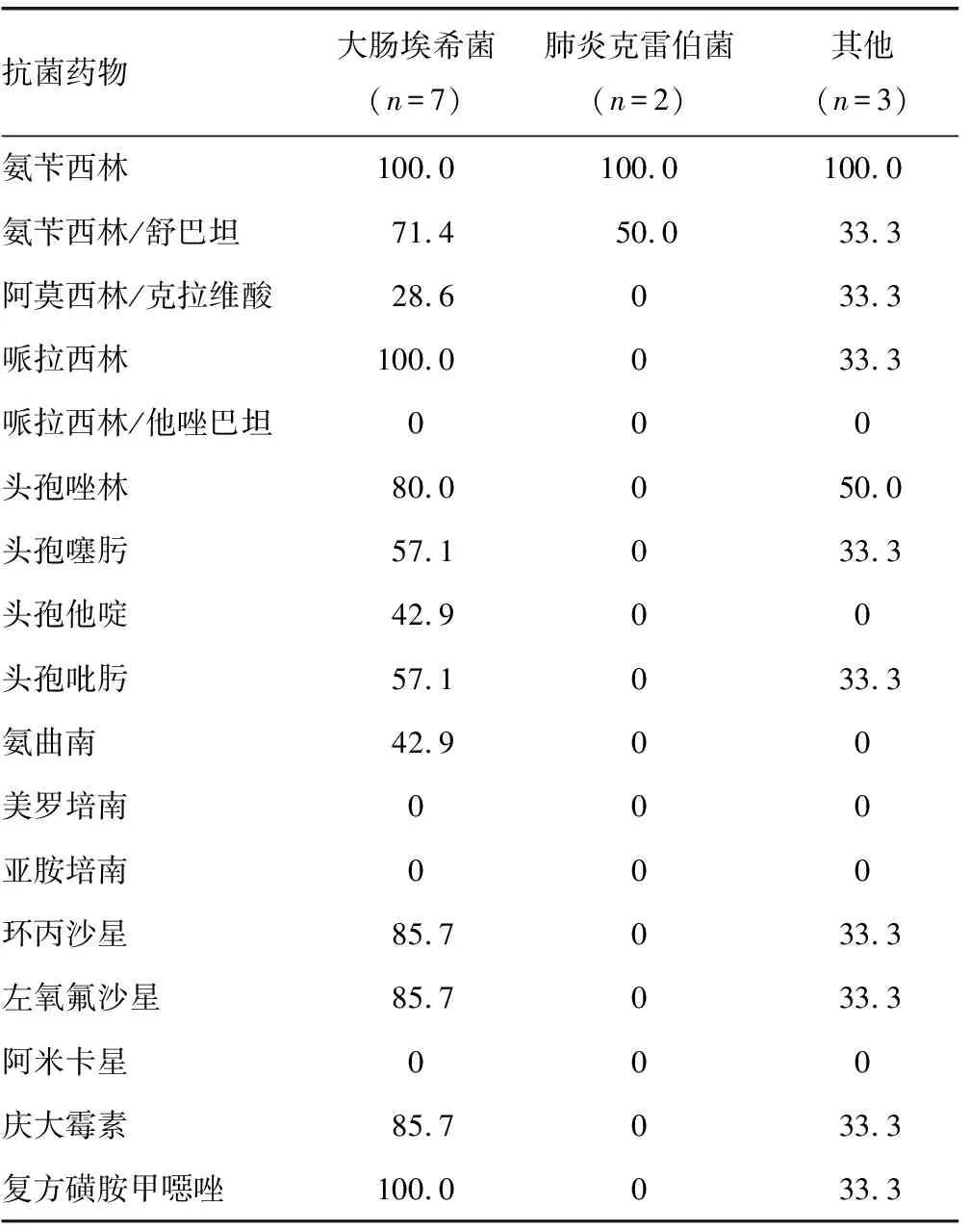
表7 分离肠杆菌科病原菌对抗菌药物的耐药率
3 讨 论
急性结肠穿孔是一种常见的外科急腹症,分为外伤性、病理性及自发性,而非创伤性结肠穿孔可由多种原因引起,主要包括肿瘤性、自发性、炎性肠病、医源性、憩室性和其他某些少见情况。本研究结果显示,重症结肠穿孔患者好发于老年,患者平均年龄为69.50岁,95%的患者年龄大于60岁。由于结肠穿孔的病理因素主要是结肠内压升高或结肠壁强度降低,而老年患者均存在这2个因素[4],故老年患者非创伤性结肠穿孔发病率高。本研究中,病因以肿瘤性穿孔最为多见(10/20),自发性结肠穿孔发生占比亦较高(8/20)。肿瘤性穿孔可由肿瘤侵蚀正常肠壁引起,也可由肿瘤引起闭襻性梗阻导致[1]。自发性结肠穿孔是指在非器质性病变或外伤情况下发生的穿孔,主要好发于乙状结肠及直乙结肠交界处系膜对侧缘,占65%左右[5]。自发性结肠穿孔的原因尚未明确,而慢性便秘是该病发生的1个独立因素[6]。直乙交界处管腔狭窄易形成干结粪块,粪块的压迫和阻塞可引起肠黏膜缺血、坏死、溃疡、穿孔。由于结肠腔内液体成分少,与上消化道穿孔相比化学性刺激较弱,此类患者以老年者居多,对疼痛和疾病的反应能力差,早期临床表现不典型,故就诊较晚,本研究发病至就诊的平均时间达17 h。结肠内容物含有大量病原菌,一旦穿孔会造成急性弥漫性腹膜炎,引起严重感染。感染中毒往往造成器官功能严重损伤,患者对重大手术的耐受力不够,故在手术后病情迅速发展,极易因病原菌毒素吸收产生感染性休克,甚至导致多脏器功能衰竭。一旦出现上述情况,治疗极为困难,故结肠穿孔并发症多、致死率高。本研究中,重症结肠穿孔术后患者致死率仍达20.0%,与相关研究结果一致[2-3]。医源性患者致死率更高达50.0%,主要因为患者经内镜诊治后延误诊断,导致外科治疗延迟。
结肠穿孔患者因结肠内病原菌大量繁殖而引起严重感染,导致感染性休克、脏器功能衰竭,因此其实质上仍是腹腔感染导致的脓毒症。研究证实[7],脓毒症患者早期给予积极治疗可有效逆转病程进展,改善患者预后,因而危重症患者早期病情评价体系的研究已成为重症医学领域的一个重要方向。APACHEⅡ评分、SOFA评分是ICU应用的重要评分系统,其中APACHEⅡ评分更是危重病评估的“金标准”[8]。Lac是糖酵解的产物,能直接反映组织、细胞无氧酵解程度,因此Lac是反映组织灌注与氧代谢的重要指标,与脓毒症患者预后关系密切[9]。近年来,Lac已被作为脓毒症的生物标志物之一[10],其在本研究中的价值也得到进一步证实。血清PCT由甲状腺C细胞合成,是一种无激素活性的降钙素前体,临床上已将PCT用于感染性疾病和脓毒症的诊断和鉴别诊断,国外也已将其作为监测重症感染的早期敏感指标[11]。研究表明,PCT与全身感染严重程度具有明确的相关性[12],高胜特等[13]研究表明,创伤性盲肠破裂早期血清PCT的检测能反映出盲肠损伤与腹膜炎的严重程度,且敏感度要高于C反应蛋白及白细胞计数。刘朝辉等[14]的临床研究证实,PCT在重症腹膜炎的早期诊断、治疗效果判断中表现出一定的临床应用价值。本研究结果表明,PCT与APACHEⅡ评分具有显著的相关性,因而PCT可反映结肠穿孔术后患者的病情严重程度,且特异度高于Lac。由于APACHEⅡ评分、SOFA评分项目繁多、计算复杂、临床资料不能缺项且经常无法立即得到的相关缺点,会影响脓毒症患者的及时诊治及预后评估。相较于繁琐的APACHEⅡ评分、SOFA评分,PCT与Lac临床检测方便、快速,床边即可操作,操作更为便利,对评估结肠穿孔术后患者的病情严重程度与预后情况更为简便何有效,有利于早期发现重症患者、早期开展更加积极有效的治疗。本研究发现,SOFA评分大于6分、APACHEⅡ评分大于或等于20分、Lac大于或等于7.2 mmol/的结肠穿孔术后患者死亡风险高。
与此同时,明确重症结肠穿孔患者病原菌的分布及耐药状况,对提高临床抗菌药物经验治疗有一定的指导意义。本研究结果显示,腹腔积液病原菌培养阳性率较高,故应尽早完善;血培养阳性率低,笔者分析可能是因为术前或术中应用抗菌药物导致。分离的病原菌中,主要为单纯细菌感染。重症结肠穿孔术后患者的病原菌以革兰阴性杆菌占明显优势,且肠杆菌科占重要地位(85.7%);大肠埃希菌是最常见的致病菌,肺炎克雷伯菌其次,而真菌及革兰阳性球菌均少见,提示革兰阴性杆菌是重症结肠穿孔术后患者针对性治疗的重点。细菌耐药监测显示,肺炎克雷伯菌对多数抗菌药物敏感;大肠埃希菌对绝大多数β内酰胺类抗菌药物耐药性较高,其主要耐药机制是产超广谱β-内酰胺酶,而对哌拉西林/他唑巴坦、阿米卡星及碳青霉烯类敏感度极高。因此,碳青霉烯类及β-内酰胺酶抑制剂复合制剂可作为重症结肠穿孔术后患者的首选抗菌药物。PCT大于或等于20 ng/mL的患者感染病情更重,抗菌药物选择更应倾向于碳青霉烯类。
综上所述,结肠穿孔可引起严重感染,术后病情仍可迅速发展,致死率高,PCT可准确反映结肠穿孔术后患者的病情严重程度,Lac则可良好预测患者预后,肠杆菌科应是针对性治疗的重点。但本研究为回顾性总结分析,样本量偏小,其结果仍有待于更大样本的前瞻性、多中心、随机化的临床研究来验证。
