耳内镜与显微镜下鼓膜修补术治疗鼓膜穿孔的疗效对比
2022-06-15刘军
刘军
【摘要】目的:以鼓膜穿孔为研究疾病,比较分析耳内镜下鼓膜修补术、显微镜下鼓膜修补术的应用效果。方法:2018年6月至2020年12月,选取在本院确诊鼓膜穿孔并在本院进行手术治疗的50例患者为研究对象,依循随机分组法将50例患者分为两组,应用耳内镜下鼓膜修补术治疗的25例患者是观察组,应用显微镜下鼓膜修补术治疗的25例患者是对照组。结果:观察组、对照组的手术治疗有效率分别是100.00%、92.00%,数值显示(P>0.05)。术后1月、术后3月、术后6月观察组气骨导差低于对照组,数值显示(P<0.05)。术后12h、术后24h、术后48h观察组疼痛症状评分低于对照组,数值显示(P<0.05)。观察组、对照组的术后并发症率分别是4.00%、24.00%,数值显示(P>0.05)。结论:耳内镜下鼓膜修补术、显微镜下鼓膜修补术均可有效治疗鼓膜穿孔,但前者患者的术后疼痛症状更轻微,气骨导差更低,术后并发症更少,更具应用价值。
【关键词】鼓膜穿孔;耳内镜下鼓膜修补术;显微镜下鼓膜修补术
[Abstract]Objective: To study the disease of tympanic membrane perforation, to compare and analyze the application effects of endoscopic tympanic membrane repair and microscopic tympanic membrane repair. Methods: From June 2018 to December 2020, 50 patients diagnosed with tympanic membrane perforation in this hospital and undergoing surgical treatment in this hospital were selected as the research objects. According to the randomized grouping method, 50 patients were divided into two groups and used in-ear Twenty-five patients treated with microscopic tympanic membrane repair were the observation group, and 25 patients treated with microscopic tympanic membrane repair were the control group. Results: The effective rates of surgical treatment in the observation group and the control group were 100.00% and 92.00%, respectively, and the numerical values showed (P>0.05). The air-bone conduction difference in the observation group was lower than that in the control group at 1 month, 3 months, and 6 months after the operation, the numerical value showed (P<0.05). The pain symptom scores of the observation group at 12h, 24h, and 48h after operation were lower than those of the control group, the numerical value showed (P<0.05). The postoperative complication rates of the observation group and the control group were 4.00% and 24.00% respectively, and the numerical values showed (P>0.05). Conclusion: Endoscopic tympanic membrane repair and microscope tympanic membrane repair can effectively treat tympanic membrane perforation, but the former patients have milder postoperative pain symptoms, lower air-bone conduction, fewer postoperative complications, and more application value.
[Keywords] Tympanic membrane perforation; Ear endoscopic tympanic membrane repair; Microscope tympanic membrane repair
鼓膜穿孔是一種高发性耳鼻喉科疾病,患者的主要表现是听力下降、耳鸣以及耳痛等。中耳炎以及外伤是导致鼓膜穿孔的主要发病原因,但在鼓膜穿孔发生后,患者的生理不适症状进一步加重,且会对患者日常生活、生存质量造成严重不良影响。鼓膜修复术是临床治疗鼓膜穿孔的手段方案,在治疗中需应用组织移植技术,才能有效修复患者的鼓膜穿孔部位,恢复穿孔鼓膜的完整性,改善患者的听功能,缓解患者的耳痛及耳鸣等不适症状。现今在临床应用的鼓膜修补术有两种,分别是耳内镜下鼓膜修补术、显微镜下鼓膜修补术。后者是临床应用比较频繁的一种手术,手术疗效较好,但存在手术视野相对狭窄以及手术创伤大等缺陷。前者是现今比较推崇的一种新型手术方案,在耳内镜下手术可扩大手术视野,减轻手术创伤,提升手术治疗效果。基于此,本文选取2018年6月至2020年12月收治的50例鼓膜穿孔患者为研究对象,对比分析耳内镜下鼓膜修补术、显微镜下鼓膜修补术的临床应用价值,报道内容如下。
1.资料与方法
1.1临床资料
2018年6月至2020年12月,选取在本院确诊鼓膜穿孔并在本院进行手术治疗的50例患者为研究对象,依循随机分组法将50例患者分为两组,每组有25例。对照组,女性、女性例数分别有15例、10例;年龄最小、最大分别是18岁、67岁,年龄均值(42.67±8.17)岁;患病时间最短、最长是0.5年、4.0年,病程均值(2.29±1.07)年;大穿孔、中穿孔、小穿孔例数分别有5例、8例、12例。观察组,女性、女性例数分别有14例、11例;年龄最小、最大分别是19岁、65岁,年龄均值(42.33±8.15)岁;患病时间最短、最长是0.5年、3.5年,病程均值(2.15±1.04)年;大穿孔、中穿孔、小穿孔例数分别有6例、9例、10例。本研究经医学伦理委员会批准,两组临床资料进行统计学比较,结果显示无差异(P>0.05),有可比性。
纳入标准:(1)患者均存在耳部反复流脓、听力下降以及穿孔症状;(2)咽鼓管功能正常;(3)听骨链结构功能、上鼓室结构功能正常;(4)对研究知情同意,可全程配合患者。
排除标准:(1)胆脂瘤型中耳炎等非鼓膜穿孔导致的听力下降患者;(2)合并严重高血压及糖尿病,且血压、血糖控制不理想患者;(3)存在先天性免疫缺陷、凝血功能障碍患者;(4)临床资料不完整患者。
1.2方法
观察组(耳内镜下鼓膜修补术),仰卧,头侧位(患耳朝上),全身麻醉,在患者的耳屏、外耳道皮肤进行浸润麻醉。在患侧耳廓上方2厘米部位制作一道横切口,取出1cm×1.5cm颞浅筋膜晾干处理后备用,缝合手术切口。经外耳道置入耳内窥镜,在耳内窥镜直视状态下观察患者的外耳道及鼓膜穿孔情况,并对鼓膜穿孔进行相应修补。于外耳道深部后下壁,即5点至12点方位,弧形切开外耳道后壁皮瓣,充分止血,掀起并推开外耳道皮瓣超过鼓环,通过小钩针或者鼓膜切开到对鼓膜穿孔边缘组织实施修剪处理,形成新鲜创面,将预先准备的颞浅筋膜于外耳道后壁皮瓣下植入穿孔鼓膜,将其铺平,确定颞浅筋膜超出鼓膜穿孔边缘,然后应用内衬法进行修补。并在鼓室中填充浸润氧氟沙星滴耳液的明胶海绵颗粒,确定外耳道皮肤鼓膜瓣充分复位后,先填一层明胶海绵颗粒,再应用碘仿纱条填塞手术腔,固定外耳道。术后静脉滴注抗生素,10d后将填充物取出。
对照组(显微镜下鼓膜修补术),仰卧,患耳朝上,全身麻醉,常规消毒铺巾。酒精消毒耳道,1%利多卡因与5滴肾上腺素在切口部位浸润麻醉。在患侧耳廓上方2厘米部位制作一道横切口,切开皮肤及皮下组织,取出1cm×1.5cm颞浅筋膜备用,并缝合切口。于耳屏切迹处做患耳耳内切口,乳突撑开器将切口撑开并固定,在耳显微镜下将外耳道后壁皮瓣切开,即于5点至12点位切开外耳道后壁皮瓣并掀起超过鼓环,应用打磨钻进一步扩大外耳道;制造鼓膜穿孔缘新鲜创缘,并进行止血处理。在中耳腔滴入氧氟沙星滴耳液,持续浸泡5min,从外耳道后壁皮瓣下置入提前准备好的颞浅筋膜,并将筋膜铺平,确定其超出鼓膜穿孔缘,下方则以充分浸润氧氟沙星滴耳液的明胶海绵颗粒填充支撑,恢复外耳道后壁皮瓣,并给予明胶海绵贴压。外耳道深部予颗粒状碘仿纱条填塞,中份给予小节碘仿纱条填塞,缝合外耳道切口。术后静脉滴注抗生素,10d后将填充物取出。
1.3观察指标
1.3.1手术治疗效果
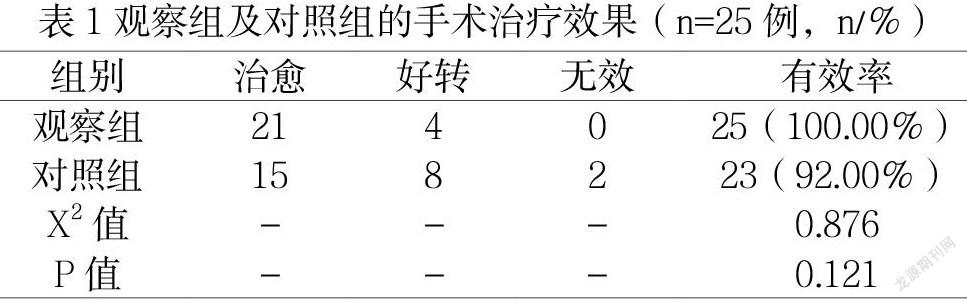
在患者手术3月后复查,结合手术前后症状体征变化制定评估标准,治愈:穿孔鼓膜完全愈合,相较于手术前耳听力提升15dB以上,无耳部不适症状。好转:穿孔鼓膜基本愈合,相較于手术前耳听力提升10-15dB,无耳部不适症状。无效:穿孔鼓膜未愈合,相较于手术前耳听力提升10dB以下,有耳部不适症状发生。将治愈及好转患者纳入有效范畴中,计算组内手术治疗有效率。
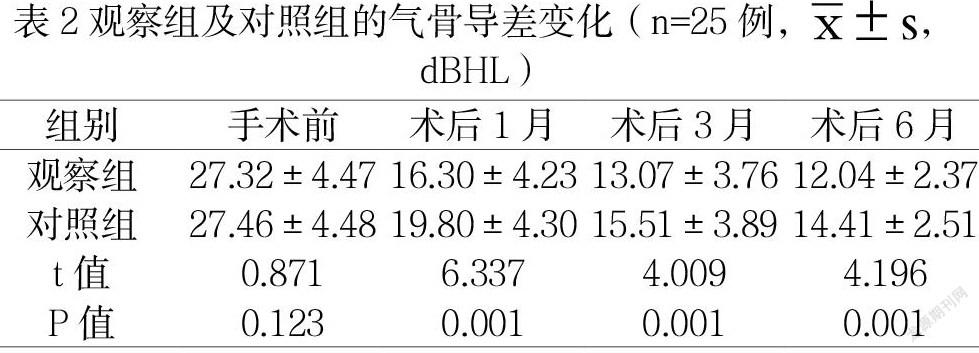
1.3.2气骨导差变化
在患者手术前、术后1月、术后3月、术后6月分别评估一次,数值越低,气骨导差越好。
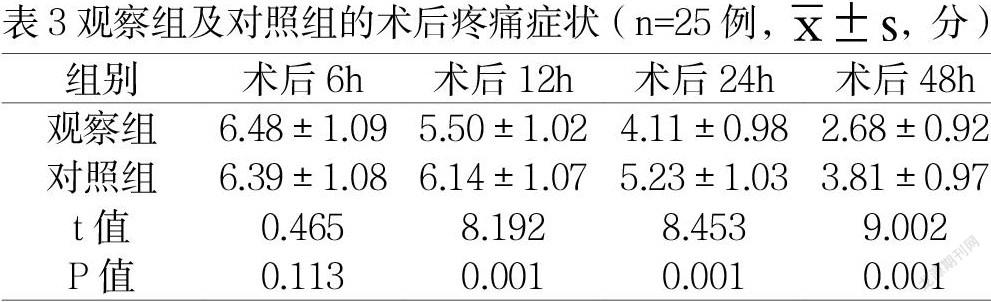
1.3.3术后疼痛症状
在患者术后6h、术后12h、术后24h以及术后48h分别评估一次,采用视觉模拟评分法[4]进行评估,总分是0-10分,分别代表无疼痛和剧烈疼痛,疼痛症状越严重,评分越高。
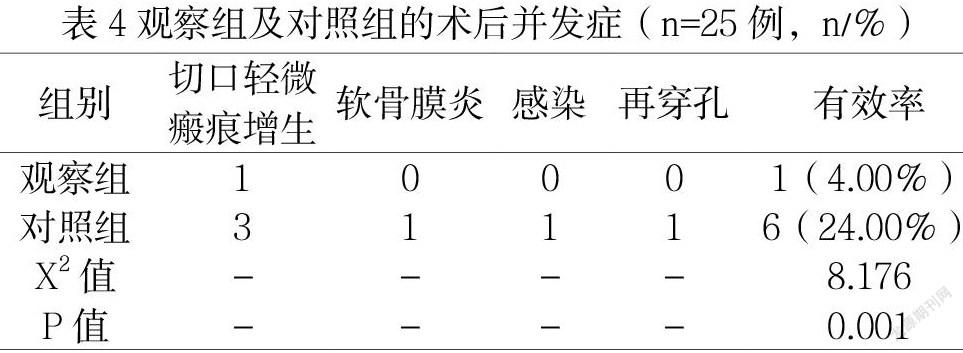
1.3.4术后并发症
术后并发症包括切口轻微瘢痕增生、软骨膜炎、感染、再穿孔四项,统计组内发生总例数,并计算并发症发生率。
1.4统计学方法
收集整理本组实验数据,在统计学软件SPSS 20.0 数据包中进行数据处理,计数资料(手术治疗效果与术后并发症)和计量资料(气骨导差变化与术后疼痛症状)分别应用 n(%)和(x±s)表示,组间差异通过 X²和 t 检验,在 P<0.05 时,差异具有统计学意义。
2.结果
2.1两组手术治疗效果评价
观察组中有25例手术治疗有效,对照组中有23例手术治疗有效,两组手术治疗效果比较,数值显示(P>0.05)。见表1。
2.2两组气骨导差变化评价
以气骨导差变化为比较指标,手术前两组比较,数值显示(P>0.05);术后1月、术后3月、术后6月观察组低于对照组,数值显示(P<0.05)。见表2。
2.3两组术后疼痛症状评价
以术后疼痛症状为比较指标,术后6h两组比较,数值显示(P>0.05);术后12h、术后24h、术后48h观察组低于对照组,数值显示(P<0.05)。见表3。
2.4两组术后并发症评价
观察组中有1例发生并发症,对照组中有6例发生并发症,两组术后并发症比较,数值显示(P>0.05)。见表4。
3.讨论
鼓膜穿孔属于耳鼻喉科门诊常见病,主要指人体鼓膜出现破损并有孔洞形成。这一疾病会直接损伤听力功能,诱发一系列不适症状。若不能及时进行有效治疗,孔洞会逐步增大,听力损伤会逐步加重,最终导致患者听力下降,影响生活及工作。但是,临床研究发现,多数鼓膜穿孔患者就诊时。已经患病多年。但鼓膜穿孔早期,症状比较轻微,造成的听力损害不明显,耳内无流脓等不适症状,所以不容易引起患者的重视。多数患者在耳内有明显流脓症状,迟迟不愈合之后,才前往医院就诊。但是,此时患者的病情已经发展到了一定程度,发生传导性耳聋以及混合性耳聋的几率明显更高,对临床治疗有更高的要求。
鼓膜位于人体中耳部位与外耳部位之间,以薄膜形态展现,可将外耳声音逐步传导至内耳。在鼓膜出现穿孔现象后,耳腔中黏膜全部暴露在外界,会增加病毒与细菌的感染风险。若患者有耳朵进水以及感冒等现象发生,则会诱发中耳炎症,继而影响中耳传导功能,形成病变。再者,鼓膜的特殊性导致其手术部位较深,手术视野相对狭小,需借助扩大设备才能完成手术。既往临床在显微镜下完成鼓膜修补术,可保证手术路径宽敞,可尽量扩张手术视野。但从临床实际应用可发现,显微镜能够提供的光轴范围比较狭窄,视野只能定位在某一个小范围或是某一个点上,存在一定的手术盲区,手术过程相对复杂。随着耳内镜技术的发展,耳内镜在耳内疾病治疗中的广泛应用,耳内镜手术逐步成为主治医师更青睐的一种手术。
有研究指出,相较于传统显微镜下鼓膜修复术,耳内镜下鼓膜修复术具有手术书视野青叶、图像分辨率良好、可进行局部放大、可全面观察患者的鼓膜与外耳道情况,手术过程中可制作更为微小的切口,并且可绕过耳道生理性狭窄,手术相对简单,手术创伤明显更轻微。耳内镜下鼓膜修复术属于微创手术,也是一种新兴手术,借助耳内镜进行。术中准确应用耳内镜,可详细检查外耳道、中耳以及鼓膜情况。相较于显微镜,耳内镜观察的更仔细、更全面、更细致,可发现显微镜无法发现的部位,及时评估患者的病情严重程度,辅助主刀医师调整患者的手术方案。在耳内镜下进行手术,可缩短手术切口程度,减轻手术创伤,实现精准化操作,术后康复速度更快,术后并发症更低。最后,在耳内镜下进行鼓膜修复术,手术操作可贴近鼓膜表面,可避免手术仪器更贴近鼓膜的现象,可减少降低操作失误现象。本文结果显示,相较于对照组,观察组的手术治疗效果、气骨导差、术后疼痛症状、术后并发症发生率明显更优,可见耳内镜下手术效果优于显微镜下手术效果。
综上可知,耳内镜下鼓膜修补术、显微镜下鼓膜修补术均可用于鼓膜穿孔治疗,但前者治疗效果更好,更具应用价值。
参考文献:
[1]吴照红.耳内窥镜与耳科显微镜下耳屏软骨-软骨膜鼓膜修补术治疗鼓膜穿孔[J].中国现代手术学杂志,2018,22(3):217-221.
[2]岳耀明.内镜与显微镜下行耳屏软骨-软骨膜鼓膜修补术治療鼓膜穿孔的比较分析[J].中国耳鼻咽喉头颈外科,2021,28(7):452-453,458.
[3]操启友.耳内镜与显微镜下鼓膜修补术治疗慢性化脓性中耳炎鼓膜穿孔的疗效比较[J].中国医学创新,2019,16(30):69-72.
[4]谷康柱.耳内镜下鼓膜修补术与显微镜下鼓膜修补术的临床应用效果比较[J].临床医学研究与实践,2019,4(13):85-86.
[5]熊性忠.耳内镜下耳屏软骨-软骨膜鼓膜修补术与显微镜下 颞肌筋膜鼓膜修补术的疗效比较[J].河南医学研究,2019,28(4):642-643.
[6]刘红,付宝花,温立婷,周敏.耳内镜下鼓膜修补术与显微镜下鼓膜修补术的对比观察[J].中国医药导报,2018,15(24):117-120.
