胰岛素联合二甲双胍治疗妊娠期糖尿病孕妇的临床疗效
2022-06-13吴丽婷
吴丽婷
佛山市第一人民医院禅城医院妇产科,广东佛山 528000
妊娠期糖尿病是妊娠期的常见合并症, 是指孕妇在妊娠前无糖尿病病史并且未出现糖尿病相关临床症状, 而在妊娠后出现糖尿病相关症状并确诊为糖尿病。妊娠期糖尿病的临床发病率较高,世界各国报道的发病率是1%~14%, 我国的发病率约为1%~5%,且发病率仍呈现出明显升高趋势[1-3]。 妊娠期糖尿病对母婴健康均会造成不良影响, 属于高危并发症,同时还会增加其他妊娠期合并症的患病风险,增加不良妊娠结局、 新生儿不良结局的发生风险。 因此,孕妇在确诊为妊娠期糖尿病后要积极接受治疗,并对自身血糖的变化情况进行密切监测, 根据血糖波动情况适当调整治疗方案, 从而将血糖控制在平稳范围内,减轻对自身和胎儿的不良影响。对于妊娠期糖尿病的治疗,目前主要以胰岛素、双胍类降糖药物进行治疗, 可根据患者的实际情况选择合适的降糖药物。但妊娠期糖尿病孕妇的血糖值高,这在一定程度上增加心血管疾病的发生风险, 在控制血糖的同时还需要调节血小板聚集, 故需要在降糖的基础上增加二甲双胍进行治疗。该研究选取该院2020 年1 月—2021 年1 月收治的100 例妊娠期糖尿病孕妇作为研究对象, 旨在进一步探讨胰岛素与阿司匹林联用的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
研究对象为该院接受治疗的妊娠期糖尿病患者100 例,用双盲法分组,每组50 例。对照组:年龄24~39 岁,平均(32.14±2.54)岁;孕周24~36 周,平均(29.65±1.33) 周。 观察组: 年龄22~38 岁, 平均(32.12±2.47)岁;孕周25~36 周,平均(29.59±1.31)周。 两组一般资料比较, 差异无统计学意义 (P>0.05),具有可比性。 该次研究由医院伦理委员会批准通过。
纳入标准:明确诊断为妊娠期糖尿病[4];单胎妊娠;经饮食和运动指导效果不理想,需要借助药物控糖;对该研究的过程和目的均明确表示知情、同意,患者自愿参与研究。排除标准:孕前患有糖尿病者;胎儿发育异常者;对门冬胰岛素、二甲双胍等治疗药物有使用禁忌或过敏史者;依从性差,无法配合治疗者[5]。
1.2 方法
对照组单用胰岛素治疗,选择门冬胰岛素[国药准字S20210027;规格:3 mL:300 单位(笔芯)],于晚餐前皮下注射,1 次/d,0.2~0.3 IU/(kg·次),根据孕妇的具体血糖值对用药剂量进行适当调整,用药至胎儿出生。
观察组采用胰岛素+二甲双胍的方法进行治疗,胰岛素的用药方法同于对照组; 指导患者口服二甲双胍(国药准字H11021518;规格:0.25 g),初始用药剂量为2 次/d,0.5g/次,用药至胎儿出生。
1.3 观察指标
①观察血糖值(空腹血糖、餐后2 h 血糖、糖化血红蛋白)。 检测方法: 抽取5 mL 静脉血对空腹血糖、餐后2 h 血糖、糖化血红蛋白进行检测,空腹血糖和餐后2 h 血糖使用全自动生化分析仪进行检测, 糖化血红蛋白水平用全自动糖化血红蛋白分析仪进行检测。
②观察孕产妇妊娠结局(早产、高血压、子痫前期)。 比较两组孕产妇不良妊娠结局发生率。
③观察新生儿结局(新生儿低血糖、呼吸窘迫综合征、巨大儿)。 比较两组新生儿不良结局发生率。
1.4 统计方法
采用SPSS 25.0 统计学软件分析数据, 符合正态分布的计量资料用(±s)表示,比较采用t检验;计数资料采用频数或率(%)表示,比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 后两组孕妇治疗前血糖值变化比较
治疗前,两组孕妇血糖值对比,差异无统计学意义(P>0.05);治疗后,和治疗前相比,两组孕妇血糖值均明显降低,观察组孕妇治疗后的空腹血糖、餐后2 h 血糖、糖化血红蛋白均较对照组更低,差异有统计学意义(P<0.05),见表1。
表1 治疗前后两组孕妇血糖值变化情况比较(±s)
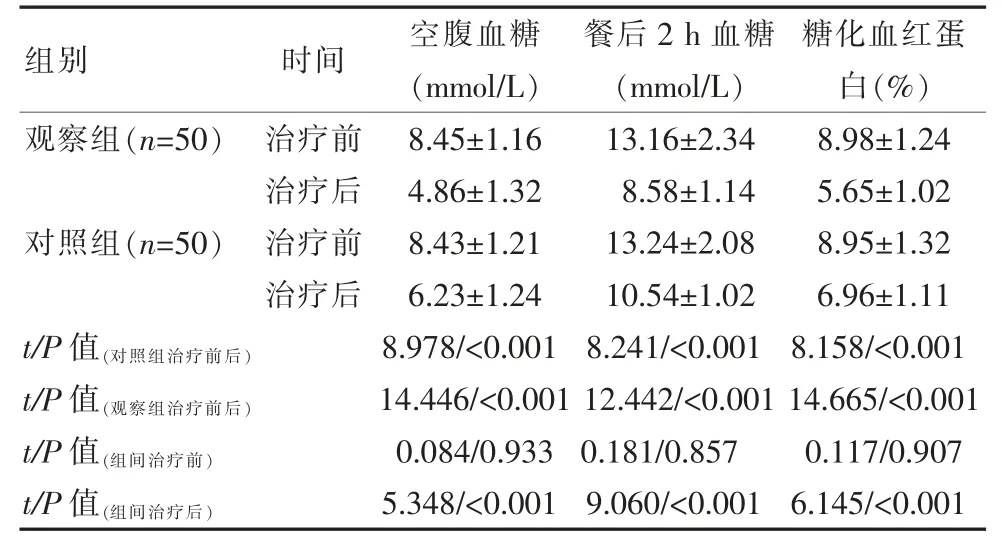
表1 治疗前后两组孕妇血糖值变化情况比较(±s)
?
2.2 两组不良妊娠结局比较
观察组孕妇不良妊娠结局发生率显著低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组孕妇不良妊娠结局发生率比较
2.3 两组新生儿不良结局比较
观察组新生儿不良结局发生率显著低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组新生儿不良结局发生率比较
3 讨论
妊娠期糖尿病的临床发病率较高, 该病的发生主要由胰岛素分泌不足所致,胰岛β 细胞失调导致孕妇机体内的糖代谢出现异常, 进而引发妊娠期糖尿病。 妊娠期糖尿病无论是对于孕产妇还是对于胎儿均有不良影响: ①妊娠期糖尿病会导致孕妇子宫内羊水过多,增加分娩难度;②妊娠期糖尿病孕妇容易并发其他妊娠期合并症,如妊娠期高血压等,如果孕妇同时患有妊娠期糖尿病和妊娠期高血压, 会加重自身和胎儿的危害; ③妊娠期糖尿病容易造成胎儿发育异常, 巨大儿、 新生儿低血糖的发生风险较高,损伤新生儿的中枢神经系统,容易并发脑瘫、智力低下等后遗症,并且流产的风险也相对较高;④随着孕期的延长,胎儿对能量的需求量增加,这会导致胎儿胰岛素不足,如果母体脂肪分解量过大,则容易造成胎儿宫内窘迫、死胎等不良妊娠结局[6-8]。 因此,加强对妊娠期血糖值得控制, 保持妊娠期血糖值稳定,对母婴健康有至关重要的作用。
由于妊娠期是较为特殊的时期, 临床上倾向于让妊娠期糖尿病患者先通过饮食控制和适量运动的方式降糖,但妊娠期孕妇需要摄入一定的营养和能量,以满足胎儿对营养物质的需求, 因此单纯依靠饮食和运动显然无法达到有效的控糖、降糖效果。皮下注射胰岛素是治疗妊娠期糖尿病的有效方法之一,此种治疗方法对于各种类型的妊娠期糖尿病孕产妇均无使用禁忌,降糖效果较好且安全性也有保障[9-10]。门冬胰岛素相比于人体胰岛素起效速度更快、 药效维持时间更长, 能够降低妊娠期糖尿病患者用药后低血糖的发生风险,并长时间控制血糖值。虽然门冬胰岛素皮下注射可以有效控制血糖值, 但妊娠期糖尿病患者长期处于高血糖的状态, 加上妊娠期机体激素水平的变化,增加其患心血管疾病的风险[11]。 同时还可以辅助改善患者的血糖值,对患者的肝功能和肾功能形成有效保护,增强机体的免疫能力,更有效控制血糖。该研究对比单用胰岛素与胰岛素+二甲双胍两种用药方案在妊娠期糖尿病治疗上的效果,经对照研究发现后者的总体治疗优势更突出,患者治疗后血糖值明显降低,空腹血糖从(8.45±1.16)mmol/L 降低至(4.86±1.32)mmol/L;餐后2 h 血糖从(13.16±2.34)mmol/L 降低至(8.58±1.14)mmol/L;糖化血红蛋白从(8.98±1.24)%降低至(5.65±1.02)%,可见此种用药方案的降糖效果更佳。用胰岛素联合二甲双胍治疗的患者其不良妊娠结局的发生率更低,新生儿不良结局的发生率也相对较低, 可见联合用药的治疗优势显著,有利于改善妊娠结局,规避新生儿危险因素。
综上所述, 采用胰岛素联合二甲双胍治疗妊娠期糖尿病的总体疗效显著,可有效控制血糖,降低妊娠和新生儿不良结局的发生风险,保障母婴健康。
