床旁超声监测胃残余量在慢性阻塞性肺疾病急性加重期有创机械通气患者肠内营养中的应用
2022-06-09殷雅琴张雪锋钱芳李娟王敏丽杨凯丽
殷雅琴 张雪锋 钱芳 李娟 王敏丽 杨凯丽
慢性阻塞性肺疾病患者常合并营养不良,营养不良已成为其病情加重、合并下呼吸道感染和死亡的独立危险因素[1,2],特别是重症监护病房(intensive care unit,ICU)机械通气患者,营养不良发生率更高[3]。胃肠功能的评估是营养治疗的开始,ICU 中因各种应激因素导致胃肠组织灌注与分泌不足等可造成高达59.1%的危重患者发生胃肠功能障碍[4]。本次研究探讨床旁超声监测胃残余量对慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)机械通气患者肠内营养(enteral nutrition,EN)治疗的指导意义。
1 资料与方法
1.1 一般资料 选取2018 年7 月至2021 年1 月海盐县人民医院重症监护室住院的71 例AECOPD 呼吸机辅助通气患者为研究对象,其中男性45 例、女性26 例;年龄45~90 岁,平均(64.75±14.33)岁;纳入标准包括:①患者符合《慢性阻塞性肺疾病诊治指南(2013 年修订版)》诊断标准[5];②符合气管插管机械通气指征[6]并行呼吸机辅助通气。剔除标准:①胃肠手术后、消化道出血、严重肠梗阻、腹泻者;②腹部病变导致超声无法显示胃窦影像者。根据不同监测方式分为超声组(n=43)和对照组(n=28)。两组患者的一般资料、急性生理与慢性健康状况评分(acute physiology and chronic health evaluationⅡ,APACHEⅡ)、平均动脉压(mean arterial pressure,MAP)、呼吸频率(respiratory rate,RR)、心率(heart rate,HR)及血气分析pH 值、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)比较见表1。两组比较,差异均无统计学意义(P均>0.05)。
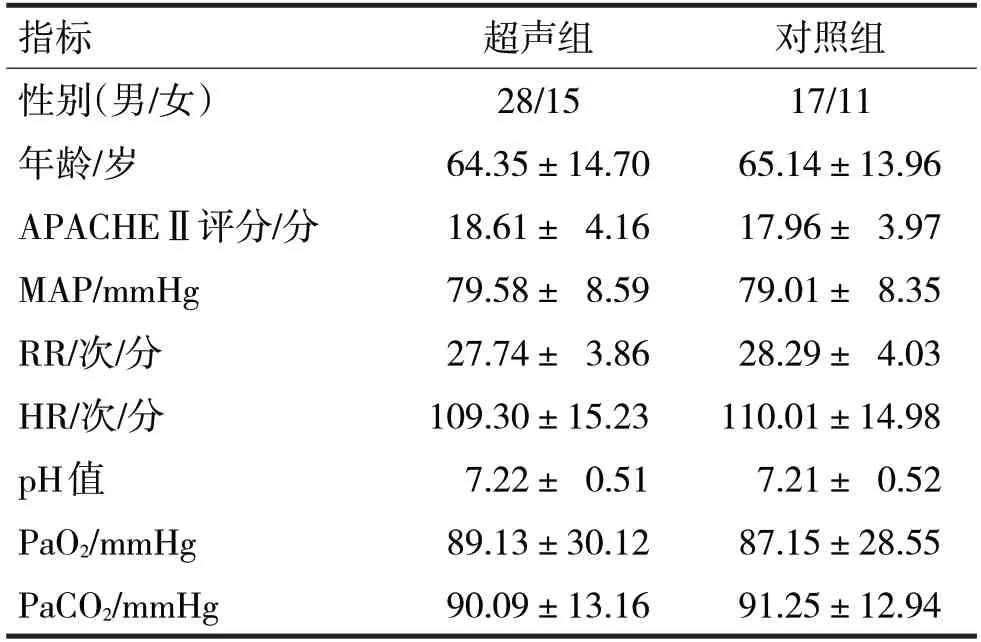
表1 两组一般资料比较
1.2 方法 两组均行气管插管接呼吸机辅助通气等治疗AECOPD。常规留置胃管,行腹部X 线检查确定胃管位置,使用营养泵持续泵入肠内营养液,将肠内营养达标量设为25~30 kcal·kg-1·d-1。超声组使用便携式彩色多普勒超声诊断仪(由GE 公司生产),探头频率为2~5 MHz,操作者为一位经超声培训的重症医学医生和一位超声诊断医生,患者取仰卧位(床头抬高30°),将探头垂直于患者腹部放置于剑突下,进行单切面胃窦扫查,探查胃窦部同时探查下腔静脉、肝左叶和腹主动脉切面影像,以腹主动脉或下腔静脉作辅助声窗,可于肝脏下方可观察胃窦,使用Perlas 公式计算胃窦横切面积,并计算出胃残余量,进行3 次测量取平均值。对照组患者应用传统注射器抽吸法评估胃残余量,胃残余量>500 ml 暂停肠内营养,胃残余量>250 ml 减缓肠内营养。
1.3 观察指标 比较两组患者脱机前和脱机试验2 h 后pH 值、PaO2、PaCO2的变化,以及EN 期间72 h达标率、EN中断率和并发症(返流、误吸、腹泻、腹内压增高、消化道出血)发生率的差异。
1.4 统计学方法 采用SPSS 20.0 统计学软件进行数据分析。计量资料以均数±标准差()表示。组间计量资料比较采用t检验;计数资料比较采用χ2检验。设P<0.05为差异有统计学意义。
2 结果
2.1 两组患者脱机前和脱机试验2 h 后pH 值、PaO2、PaCO2比较见表2

表2 两组脱机前和脱机试验2 h后pH值、PaO2、PaCO2比较
由表2 可见,两组患者有创机械通气脱机前pH值、PaO2、PaCO2比较,差异均无统计学意义(t分别=1.10、0.80、0.46,P均>0.05),脱机试验2 h 后,超声组的PaCO2小于对照组,差异有统计学意义(t=17.30,P<0.05),两组的pH 值、PaO2比较,差异均无统计学意义(t分别=1.10、0.51,P均>0.05)。
2.2 两组患者72 h 达标率、EN 中断率和并发症比较见表3
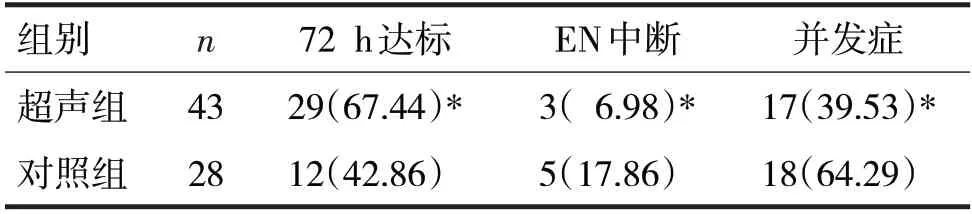
表3 两组患者72 h达标率、EN中断率和并发症比较/例(%)
由表3 可见,超声组患者的72 h 达标率高于对照组,EN 中断率和并发症发生率均低于对照组,差异均有统计学意义(χ2分别=4.20、4.16、2.01,P均<0.05)。
3 讨论
AECOPD 患者的营养状态与其预后密切相关,胃肠道对呼吸衰竭缺氧等应激反应极为敏感,胃潴留作为胃肠功能障碍的最常见表现形式,因此,床旁超声监测胃残余量对AECOPD 有创机械通气患者实施EN治疗显得尤其重要。
本次研究结果显示,两组患者有创机械通气脱机试验前pH 值、PaO2、PaCO2比较,差异均无统计学意义(P均>0.05),脱机2 h后,超声组PaCO2值小于对照组(P<0.05),但两组PaO2比较,差异无统计学意义(P>0.05),表明超声胃残余量的监测通过影响EN 的治疗最终影响呼吸功能。首先从EN 和AECOPD 关系进行分析:在吸氧状态下,呼吸肌疲劳的AECOPD 患者出现浅快呼吸,有效通气量下降影响PaCO2值。呼吸肌营养不良是呼吸疲劳的主要原因,而营养治疗不当将加重危重症患者的蛋白质异常分解代谢,严重呼吸肌疲劳可导致AECOPD 患者痰液廓清障碍;其次从胃残余量与膈肌功能进行分析:膈肌作为最主要的吸气肌,平静呼吸时膈肌收缩吸气量可达到总潮气量的80%,受AECOPD 患者肺功能和肺结构影响,膈肌往往有不同程度功能障碍,膈肌功能也受腹内压和腹腔脏器功能影响,特别是胃潴留同时也影响膈肌活动度和EN 的实施。有研究表明COPD 患者营养不良会导致膈肌的质量与厚度,对呼吸功能带来影响,进一步加重呼吸肌功能紊乱[7];最后从超声监测胃残余量与实施EN 的关系进行分析:有研究表明在接受持续肠内喂养的ICU患者中,胃吸引术并不是监测胃内容物容量的可靠工具,相反,胃超声是一种可行的、无创的胃容量测量工具[8]。本次研究结果显示,超声组患者返流、误吸、腹泻、腹内压增高、胃肠道出血等并发症发生率及EN中断率均低于对照组,72 h EN 达标率高于对照组(P均<0.05),表明通过超声监测动态评估胃残余量,及时发现胃潴留从而减少EN 治疗期间并发症,降低吸入性肺炎并发症发生率,也能对胃排空正常患者及时增加EN,最终提高患者72 h EN 达标率。临床工作中通过胃残余量监测还可避免在EN 过程中因胃管位置偏离胃潴留部位或弯折未能及时发现胃潴留。
综上所述,采用床边超声监测AECOPD 有创机械通气患者胃残余量可以安全有效指导EN 方案实施。本次研究样本量少,缺少完全随机对照研究数据,结果可能存在偏倚,需后期作进一步研究。
