亚实性肺结节CT征象与肺腺癌浸润程度及其组织学亚型关系分析
2022-06-02于红梅
肖 瑜,杨 娅,蒋 锐,于红梅
据2015年中国流行病学调查显示[1],肺癌发病率已位居各类癌症的首位。据美国国立肺筛查显示[2],肺癌筛查的进行可降低20%肺癌死亡风险。亚实性肺结节与肺腺癌关系密切,不同浸润程度肺腺癌预后和临床治疗方式均存在较大差异。相关研究表明[3],原位肺腺癌及微浸润性肺腺癌术后5年无病生存率接近100%,而浸润性肺腺癌则不超过90%,同时临床上为了确保患者良好预后状态,对于原位肺腺癌和微浸润性肺腺癌多采用楔形切除的方式,而浸润性肺腺癌则主要予以肺叶切除,因此术前鉴别疾病组织病理等级、浸润程度、组织学亚型对指导患者临床治疗具有重要价值[4]。随着CT的广泛应用,尤其是高分别率CT对肺内结节的检出率大大提高,并可通过CT征象对结节病理分级、浸润程度等进一步判别[5]。笔者研究通过分析亚实性肺结节CT征象与其浸润程度和组织病理学亚型之间的关系,旨在为疾病临床诊断提供参考。
1 资料与方法
1.1 临床资料
选择2016年10月至2020年11月在中国人民解放军西部战区总医院经病理诊断为亚实性肺结节的肺腺癌患者190例,其中男性76例,女性114例;年龄35~77岁,平均年龄61.69岁(标准差11.23岁);病变部位,右肺上叶46例,右肺中叶33例,右肺下叶46例,左肺上叶22例,左肺下叶43例。
选择标准:①经病理诊断证实;②CT检查及病理诊断前均未接受放射治疗、化学治疗及靶向治疗;③影像学和病理数据完整,且两者时间间隔在2周内。
排除标准:①碘造影剂过敏者;②肝肾功能不全者;③合并其他部位恶性肿瘤者。
1.2 方法
1.2.1 CT扫描
应用日本东芝320排CT机 (型号Aquilion ONE)。协助患者取仰卧位,上举双臂,深吸气后屏住呼吸;由胸廓入口扫描至肺底。扫描参数:管电压120 kV,管电流150~300 mA,螺距1.4∶1,层厚5 mm,重建层厚1 mm,矩阵512×512。增强扫描:注射对比剂(碘海醇注射液,规格350 mgI/mL),注射速率4.0 mL/s,注射剂量为1.0~1.2 mg/kg;注射完毕后通过团注跟踪软件于同一层面行2期动态扫描。
1.2.2 图像分析
图像分析采用INFINITT 1.9工作站。由2名5年以上影像诊断工作经验医师在病理结果未知的条件下进行图像分析,包括结节类型、瘤肺界面、边缘、空气支气管征、胸膜牵拉或凹陷征、结节直径、平均CT值。
1.2.3 病理组织检查
所有肺亚实性结节标本采用10%甲醛溶液固定,石蜡包埋,切片,用苏木精-伊红(hematoxylineosin,HE)染色;于低倍镜(×40)结合高倍镜(×400)下观察。由2名5年以上病理诊断工作经验的病理诊断医师进行分析,如意见不一致时通过协商达成一致。
1.3 统计学方法
采用SPSS20.0软件进行分析。计数资料采用χ2检验,以例(%)表示。计量资料组间比较采用t检验,以均数±标准差表示。采用Logistic多因素回归分析CT征象与浸润程度的关系。P<0.05为差异有统计学意义。
2 结果
2.1 病理诊断结果
全部病例均经病理诊断证实,浸润性肺腺癌109例,原位肺腺癌或微浸润肺腺癌81例。其中浸润性肺腺癌组织分型包括附壁型21例、腺泡型47例、乳头型16例、实体型14例、微乳头型11例。
2.2 原位肺腺癌及微浸润肺腺癌与浸润性肺腺癌CT征象比较
浸润性肺腺癌结节平均直径、平均CT值大于原位肺腺癌及微浸润肺腺癌(P<0.01);浸润性肺腺癌实性部分、病灶-肺界面清晰、分叶征、胸膜牵拉或凹陷征、毛刺征、空气支气管征发生比例高于原位肺腺癌及微浸润肺腺癌(P<0.01)。见表1、图1、图2。
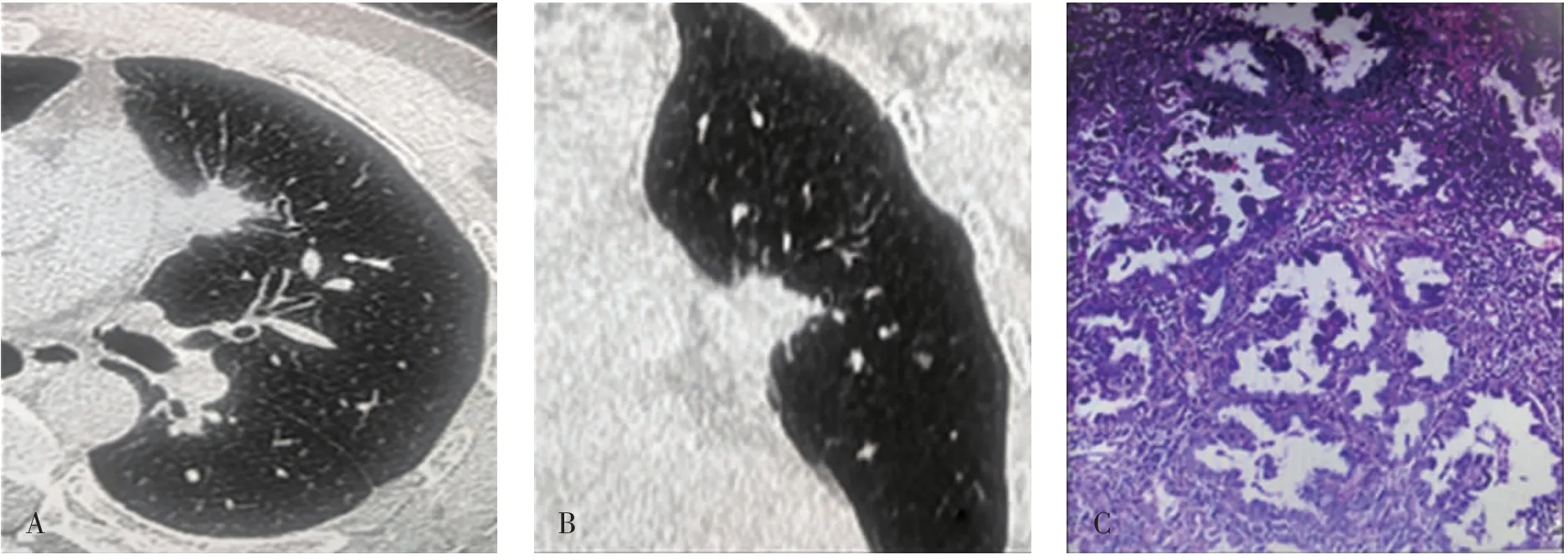
图2 典型病例2浸润性肺腺癌CT影像与术后组织病理图Fig.2 CTimaging and postoperative pathology images of typical case 2-invasive lung adenocarcinoma
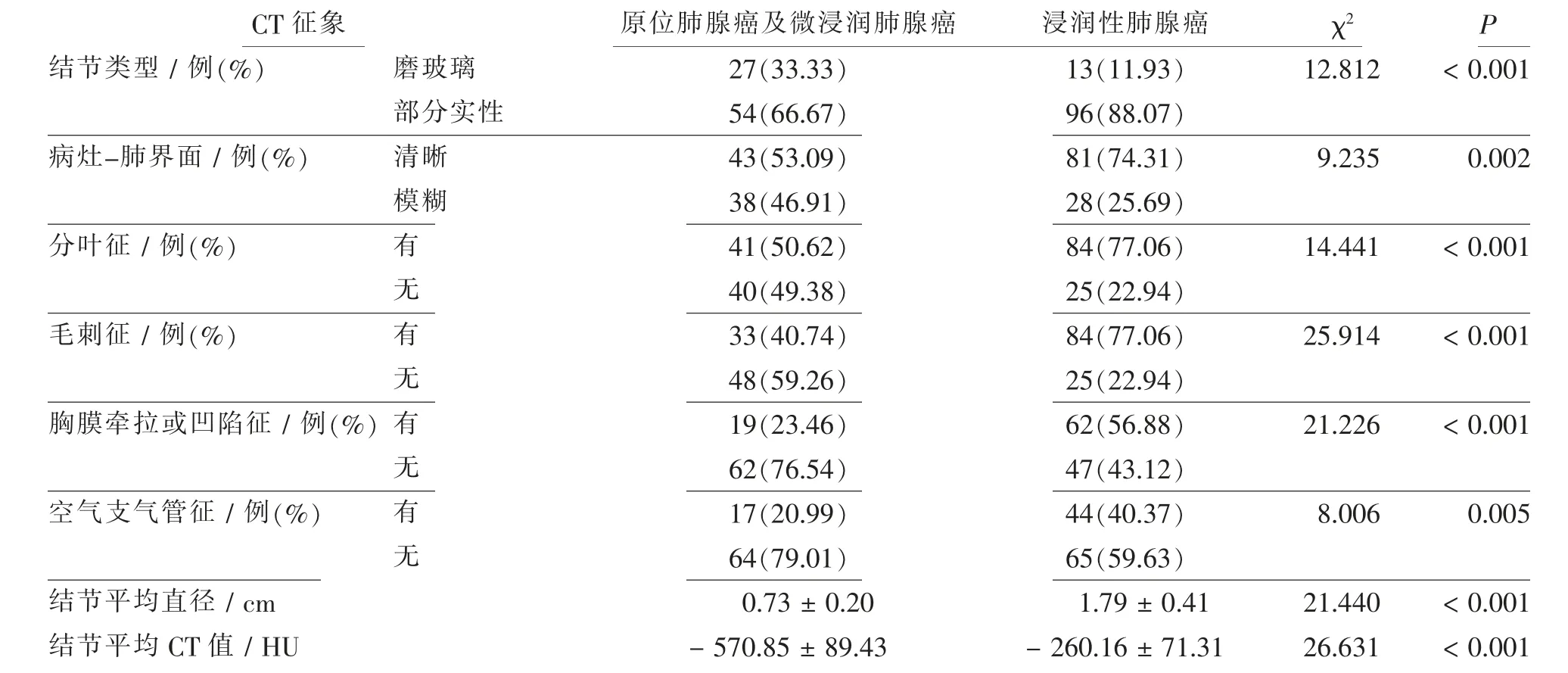
表1 不同浸润程度肺腺癌CT征象比较Tab.1 Comparison of CT signs in lung adenocarcinoma with different degrees of invasion
2.3 影响肺腺癌浸润程度的Logistic回归分析
将上述有统计学意义各项纳入Logistic回归模型,结节类型(磨玻璃=0,部分实性=1)、病灶-肺界面(模糊=0,清晰=1)、毛刺征、胸膜牵拉或凹陷征、分叶征、空气支气管征(无=0,有=1)、结节大小、平均CT值。Logisitic回归分析显示结节类型、病灶-肺界面、分叶征、空气支气管征、毛刺征、胸膜牵拉或凹陷征、结节大小、平均CT值是肺腺癌浸润程度的影响因素。见表2。
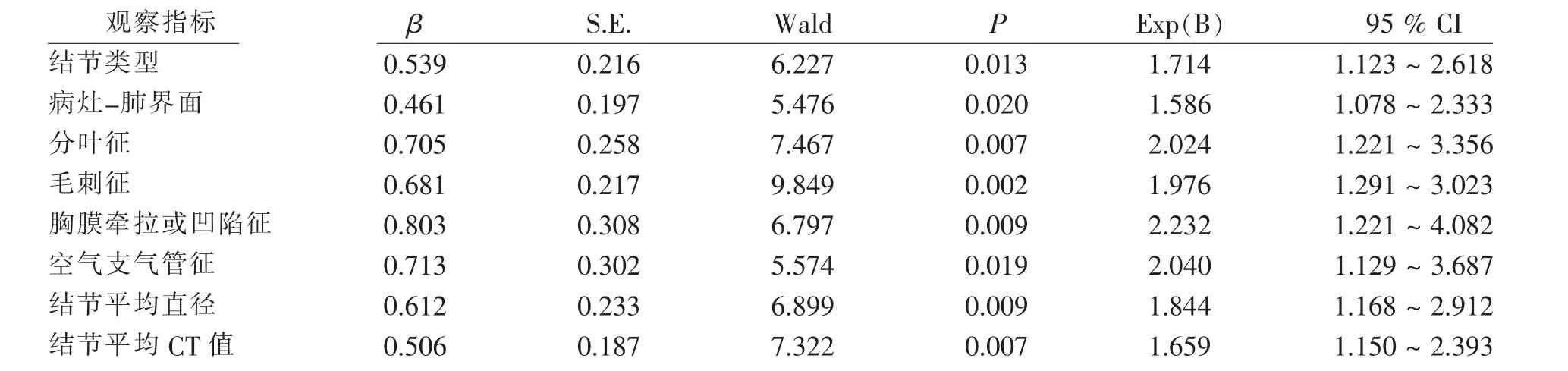
表2 影响肺腺癌浸润程度的Logistic回归分析Tab.2 Logistic regression analysis on influencing factors of lung adenocarcinoma invasion
2.4 浸润性肺腺癌中不同组织亚型CT征象比较
浸润性肺腺癌亚型中附壁型分叶征比例低于其他亚型,结节平均直径小于其他亚型(P<0.05);浸润性肺腺癌亚型中腺泡型空气支气管征比例高于其他亚型(P<0.05)。见表3。
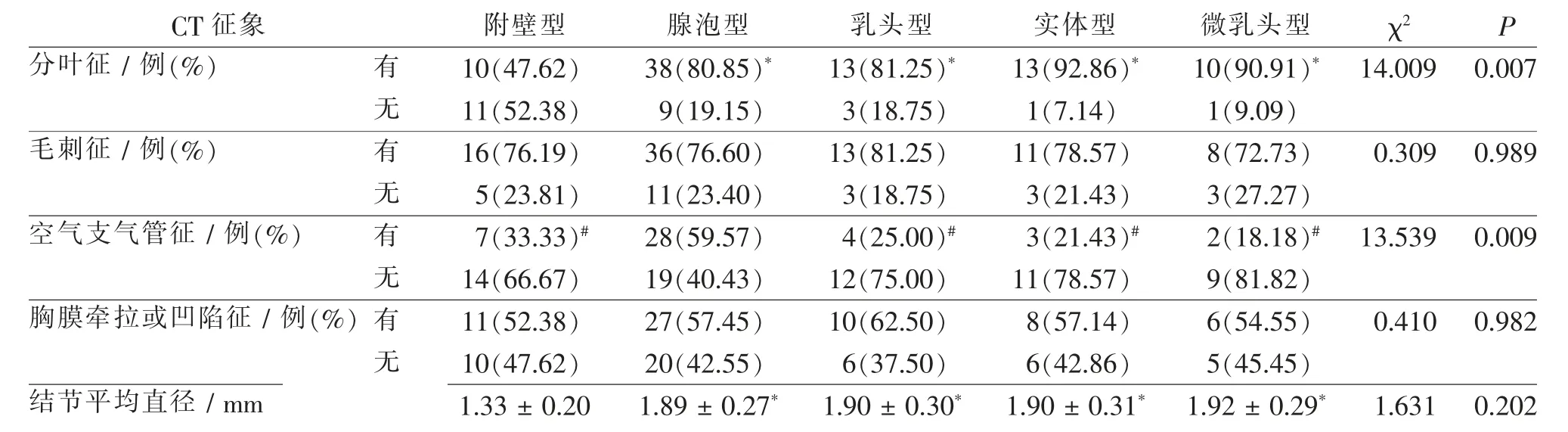
表3 浸润性肺腺癌中不同组织亚型CT征象比较Tab.3 Comparison of CT signs in invasive lung adenocarcinoma of different tissue subtypes
3 讨论
胸部平片操作简单、价格低廉,常作为肺结节的初步筛查,然而该检查技术容易因病灶大小、密度等被重叠投影所影响,且在大多数肺磨玻璃病变形态方面较难准确显示;受肺部质子密度的影响,肺结节MRI诊断空间分辨率不高,灵敏度低于CT扫描;CT检测凭借其高分辨率和强大的后处理功能,被认为是亚实性肺结节诊断和鉴别的首选影像学检查手段[6,7]。
有文献报道显示[8],肺结节直径对于其良恶性区分具有较大价值,并与其恶性程度呈正相关性,直径5~10 mm的亚实性肺结节大多在良性组,然而直径11~15 mm的亚实性肺结节大多在恶性组。笔者研究结果表明,亚实性肺结节病灶大小与其浸润程度相关,浸润前及微浸润病灶直径较浸润性病灶小,与上述研究结果一致。实性成分较多及部分CT征象提示病灶浸润性,提示病灶恶性倾向,笔者研究中浸润性肺腺癌实性部分比例高于浸润前及微浸润性病变,这可能是由于肿瘤细胞最初顺着肺泡壁表面增殖,对肺实质无影响,随后慢慢对肺泡壁浸润,肿瘤细胞组间取代肺泡空腔,结节越来越密实。分叶征被认为是肿瘤生长速度差异和瘤体空间阻力的综合体现,呈现边缘凸凹不平分叶状,提示结节内部异质;毛刺征为边缘放射刺影,随浸润程度升高,牵拉周围组织形成毛刺。Kim H等[9]研究显示,随着浸润程度的升高,分叶征和毛刺征征象比例也随之升高,在Logistic多因素回归分析显示,结节分叶征和毛刺征是预测浸润程度的独立危险因素。笔者研究中浸润性肺腺癌分叶征和毛刺征征象比例高于原位肺腺癌及微浸润肺腺癌,与上述研究结果一致,考虑与肿瘤浸润细胞引起血管聚集与移位有关,CT影像将这种聚集和移位表现出来,影响周围的分叶征和毛刺征。Gong J等[10]研究表明,良恶性结节瘤肺界面状态存在差异。笔者研究中浸润性肺腺癌瘤肺界面清晰比例高于浸润前与微浸润病变,浸润前及微浸润病变由于炎性细胞浸润的瘤肺界面往往相对较为模糊。
笔者研究发现浸润性肺腺癌的空气支气管征比例较高,这是因为肿瘤细胞附肺泡壁生长,肺泡腔出现细胞堆积状态,随着肿瘤增长,纤维组织收缩使细小支气管发生扭曲或扩张,支气管影显现而出现空气支气管征;同时肿瘤细胞生长过程中分泌黏液阻塞细支气管。笔者研究还发现浸润性肺腺癌的胸膜牵拉或凹陷征较高,胸膜凹陷征是肿瘤生长过程中纤维组织牵拉临近的胸膜形成,与结节-胸膜距离及结节浸润性相关,随着病变浸润发展显示率逐渐升高,浸润性病变中更容易出现胸膜凹陷征[11]。
肺腺癌按照生长方式分为附壁型、腺泡型、乳头型、微乳头型、实体型共5个亚型,各病理亚型具有其特有组织学特征,影响患者生存及预后[12]。笔者研究中相较于其他4种亚型,附壁型肿瘤瘤体偏小,与既往文献报道结果[13]一致。这可能是由于附壁型较其他4种亚型恶性程度相对较低且生长缓慢。附壁型分叶征比例较低,这可能是因为附壁型受瘤体大小限制,征象尚且不突出,这也提示分叶征在附壁型病灶中的诊断价值较低。虽浸润性病灶毛刺征出现比例高,但不同病理组织亚型间毛刺征比例无明显差异,说明该征象可提示浸润性肺腺癌的发生,但不能用于其病理亚型的区分。空气支气管征主要出现在附壁生长的肿瘤中,往往侵袭能力弱,表现为低恶性程度。腺泡型病灶较其他亚型出现空气支气管征的比例高,这也与腺泡型病灶相对较低的恶性生物学行为保持一致。
综上,CT征象可在一定程度上反映肺腺癌浸润程度,相较于原位肺腺癌及微浸润肺腺癌,浸润性肺腺癌结节直径大,部分实性、病灶-肺界面清晰、分叶征、毛刺征、胸膜牵拉或凹陷征、空气支气管征比例高,且浸润性肺腺癌不同组织亚型CT征象存在一定差异。
