重组人脑利钠肽与沙库巴曲缬沙坦钠片联用对急性心肌梗死合并心力衰竭患者心室重构及心功能的影响
2022-05-26方媛李臻
方媛,李臻
(华北理工大学附属遵化市人民医院心血管内科,河北 遵化 064200)
急性心肌梗死(acute myocardial infarction, AMI)严重威胁患者生命安全,且发病率有逐年上升的趋势。虽然在扩冠状动脉、抗栓、抗凝、再灌注及调脂等治疗措施下,急性心肌梗死的临床预后有了明显改善,但总体效果仍欠佳。急性心肌梗死后容易发生心力衰竭,合并有症状心力衰竭累积发生率高达31.4%[1],心力衰竭患者在确诊后5年内死亡率高于50%[2]。重组人脑利钠肽是近年来临床上治疗心力衰竭的常用药物,可扩张冠状动脉,有效减轻患者心脏负荷[3],沙库巴曲缬沙坦是一种双重抑制剂,抑制肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS),达到舒张血管、减轻心脏负荷及减少水钠潴留等效果,抑制脑啡肽酶的活性,增强利钠肽,具有排钠利尿、扩张血管等作用[4]。沙库巴曲缬沙坦可明显改善心力衰竭患者预后,被国内外多个心力衰竭指南所推荐[5]。目前,单用重组人脑利钠肽或沙库巴曲缬沙坦钠片治疗急性心肌梗死合并心力衰竭临床报道较多,本研究探讨重组人脑利钠肽与沙库巴曲缬沙坦钠片联用对急性心肌梗死合并心力衰竭患者心室重构及心功能的影响。
1 对象与方法
1.1 研究对象
选取2019年5 月至 2021 年5月于华北理工大学附属遵化市人民医院住院的急性ST段抬高型心肌梗死(ST elevation myocardial infarction,STEMI)合并心力衰竭的患者60例,采用随机数字表法随机分为2组,每组患者30例。对照组男性18 例,女性12 例;年龄 34~75(64.53±5.57)岁;Killip分级为Ⅱ级 21例,Ⅲ级9例;发病至治疗时间 4~12(8.62±2.05)h;梗死部位为前壁15例、下壁9例及其他6例;行急诊冠状动脉介入治疗(percutaneous coronary intervention,PCI)患者28例,行静脉溶栓患者2例。观察组男性19 例,女性11例;年龄 48~74(65.67±5.49)岁;Killip分级为Ⅱ级 20例,Ⅲ级10例;发病至治疗时间 3~14(7.64±3.51)h;梗死部位为前壁14例、下壁10例及其他6例;行急诊PCI患者27例,行静脉溶栓患者3例。2组患者一般资料比较,差异均无统计学意义(均P>0.05)。
纳入标准:(1)年龄30~75岁,急性心肌梗死根据第四版“心肌梗死全球定义”确诊;(2)心力衰竭根据症状、体征、胸部X线片、心脏彩色多普勒超声及NT-ProBNP等确诊;(3)Killip分级为Ⅱ~Ⅲ级,左心室射血分数(left ventricular ejection fraction, LVEF)≤40%,且既往无心肌梗死及心力衰竭病史;(4)经医院医学伦理委员会批准,患者及家属对此研究均知情同意。
排除标准:(1)合并由其他心血管疾病(如心肌病、心脏瓣膜病及先天性心脏病)引发的心力衰竭及心源性休克;(2)严重肝肾功能衰竭;(3)对治疗药物过敏,用药依从性差或中途退出。
1.2 方法
所有患者均给予一般治疗及抗心力衰竭治疗。观察组在此基础上给予重组人脑利钠肽,先给负荷量1.5 μg/kg,后以维持量0.015 μg/(kg·min)持续泵入72~96 h;同时给予沙库巴曲缬沙坦钠片,起始剂量25或50 mg,根据血压情况每2周调整一次剂量,调整剂量至最大耐受量200 mg,2次/d,口服1个月。对照组在常规治疗基础上仅应用重组人脑利钠肽,用法用量同观察组,根据病情需要,对照组使用依那普利或/坎地沙坦起始剂量分别为2.5 mg、2次/d,2 mg、1次/d,根据血压情况调整剂量至最大耐受量分别为10、8 mg,口服1个月。
1.3 观察指标
(1)采集患者治疗前后静脉血,比较2组患者治疗前、治疗1个月后血清氨基末端B型利钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)水平;(2)比较2组患者治疗前、治疗 1个月后的心室重构及心功能指标,包括左室收缩末期内径(left ventricular end-systolic diameter,LVESD)、左室舒张末期内径(left ventricular end-diastolic diameter,LVEDD)及LVEF;(3)2组患者治疗30 d后,在患者无心绞痛发作、心力衰竭等症状基本消失及临床表现稳定且能自主运动后,观察并比较2组患者6 min步行距离。
1.4 统计学处理
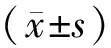
2 结 果
2.1 2组AMI患者临床基线资料比较
2组患者年龄、性别、吸烟史、高血压、糖尿病及高脂血症等方面比较,差异均无统计学意义(均P>0.05;表1)。

表1 2组患者基线临床资料比较
2.2 2组患者LVESD、LVEDD及LVEF比较
治疗后,2组LVEDD、LVESD水平较治疗前均降低,LVEF水平较治疗前均升高,差异均有统计学意义(P<0.05);观察组LVEDD、LVESD水平显著低于对照组,LVEF水平显著高于对照组,差异均有统计学意义(P<0.05;表2)。
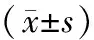
表2 2组LVEDD、LVESD及LVEF水平比较
2.3 2组患者血清 NT-proBNP水平和6 min步行距离比较
治疗后,观察组 NT-proBNP水平明显低于对照组,差异有统计学意义[(353.15±66.23)和(389.46±54.21)pg/ml),P<0.05];观察组6 min步行距离长于对照组,差异有统计学意义[(441.17±32.18)和(334.76±31.16)m,P<0.05]。
3 讨 论
近年来我国AMI的发生率和病死率呈现快速上升的趋势[6],尽管临床上及时有效的溶栓、早期急诊介入治疗,使得AMI病死率有所下降[7]。但AMI后发生的急性或慢性射血分数下降的心力衰竭仍然是公共卫生的主要难题[8],因此,当发生AMI时,及早干预和有效限制心肌梗死范围、逆转心室重构并减少心力衰竭的发生,对AMI患者的预后至关重要。
心脏重构使心脏收缩及舒张功能受损,导致压力和容量负荷过重,是心力衰竭发生、发展的基础[9],它贯穿了心力衰竭发生、发展的全过程。心肌梗死后由于心肌细胞坏死、细胞外基质损伤,在神经体液失衡、细胞因子表达、氧化应激及炎症反应等作用下发生细胞凋亡和纤维化,导致心室重构。治疗前2组LVEDD、LVESD水平均较高,表明急性心肌梗死后发生心室重构。肾素-血管紧张素-醛固酮系统和利钠肽系统失衡在心室重构致心力衰竭的发病过程中起重要作用[10]。重组人脑利钠肽抑制肾素-血管紧张素-醛固酮系统及交感神经系统等过度激活,减轻心脏毒性,延缓心室重构,改善心功能[11];沙库巴曲缬沙坦钠对血管紧张素Ⅱ受体和脑啡肽酶双重抑制,达到血管舒张、心室重构逆转和促尿钠排泄等效果[12]。虽然急性心肌梗死合并急性心力衰竭患者BNP、NT-proBNP分泌处于非常高的水平,但与机体过度应激反应相比,仍然存在BNP相对不足和(或)BNP抵抗[13],难以代偿急剧恶化的血流动力学状态,出现与外周血管阻力增加以及心脏充盈压升高相关的钠水潴留。此外,严重心力衰竭时,BNP因脑啡肽酶或清除受体而清除增加,BNP的生物学效应也明显减弱[14]。重组人脑利钠肽与沙库巴曲缬沙坦联用可以上调BNP水平,减少BNP清除。PIONEER-HF研究证实:对于急性失代偿性心力衰竭患者,沙库巴曲缬沙坦钠可于住院期间早期应用[15]。TRANSITION研究则证实,院内与院外起始应用沙库巴曲缬沙坦钠耐受性均良好[16]。PIONEER-HF、TRANSITION研究为心力衰竭患者住院期间尽早应用沙库巴曲缬沙坦钠提供了坚实的循证医学证据。急性心肌梗死合并心力衰竭患者及早应用重组人脑利钠肽,可发挥重组人脑利钠肽起效快,迅速缓解症状优势,让患者顺利度过危险期,沙库巴曲缬沙坦钠虽起效慢,但可持续获益,尽早启用沙库巴曲缬沙坦钠,可以在停用重组人脑利钠肽后,尽快发挥血管紧张素Ⅱ受体和脑啡肽酶抑制作用,两者有效衔接,起到协同互补作用,即有短期效果,又能长期获益,可明显提高疗效。治疗后1个月,2组的LVEDD和LVESD都降低,而LVEF则明显上升,且观察组变化更显著,表明重组人脑利钠肽与沙库巴曲缬沙坦钠联用可更有效改善左心室功能,逆转心室重构。PARADISE-MI是专门设计针对急性心肌梗死合并心力衰竭患者相关研究,将确立沙库巴曲缬沙坦在心肌梗死后心力衰竭治疗中的地位[17]。急性心肌梗死合并心力衰竭的患者因心肌坏死、心室重构,收缩期排血减少,心室容量和压力负荷过重,NT-proBNP的合成与释放增加,血浆NT-proBNP水平明显升高。NT-proBNP为心力衰竭诊断重要生化指标[18],也是心力衰竭独立危险因素,可评估心力衰竭患者的预后,如水平升高或不降,则再住院率和死亡风险会明显增加[19]。治疗前2组NT-proBNP水平均较高,治疗后1个月,2组NT-proBNP水平均降低,观察组降低更明显,表明联合应用沙库巴曲缬沙坦钠片和重组人脑利钠肽可以明显改善预后。6 min步行距离为评价心力衰竭活动耐量的重要指标[20],也可评估心力衰竭患者的症状改善程度[21]。观察组与对照组相比6 min步行距离延长,与治疗后患者心功能改善有关,同时,两药联合治疗使生活质量明显改善。
综上,重组人脑利钠肽与沙库巴曲缬沙坦钠片联用使急性心肌梗死合并心力衰竭患者明显获益,心室重构逆转,心功能改善,生活质量提高。但两者对血压均有一定的影响,在两者同时应用时,需关注患者的血压。
