从5-羟色胺受体变化探讨隔姜灸辅助治疗脾胃虚弱型癌性不全肠梗阻的作用机制
2022-05-15王洁,袁勇
王 洁,袁 勇
(1.山西省中医院,山西 太原 030012;2.山西省太原市中心医院,山西 太原 030009)
恶性肠梗阻(malignant bowel obstruction,MBO),是卵巢癌、结肠癌、胃癌、胰腺癌等常见的并发症,小肠梗阻较大肠梗阻常见,临床中依据梗阻部位不同表现不一,主要表现为腹痛、呕吐胃内容物、腹胀、停止排气排便,脾胃虚弱是其常见证型[1]。人体是一种良好的红外线吸收体,艾灸产生的近红外辐射穿透力较强,可为体细胞提供必要的能量[2]。艾灸作用于腧穴,不仅影响腧穴表层,还可深入体内,影响经气、脏腑乃至全身,发挥整体调节作用。相关研究表明,化疗可导致肠黏膜损伤,引起5-羟色胺(5-HT)水平及肠道菌群改变,进一步加重肠梗阻[3]。本研究观察隔姜灸辅助治疗脾胃虚弱型癌性不全肠梗阻的疗效,现报道如下。
1 临床资料
1.1 一般资料 选取2020年1—12月山西省中医院肿瘤科收住院的脾胃虚弱型癌性不全肠梗阻患者60例,按随机数字表法分为对照组和观察组,每组30例。对照组男18例,女12例;年龄30~69岁,平均(49.39±6.33)岁。观察组男16例,女14例;年龄32~61岁,平均(48.32±4.28)岁。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究通过医院医学伦理委员会审核并批准(SZYLY2019KY-0503)。
1.2 诊断标准
(1)西医诊断标准 恶性肿瘤病史;曾行腹部手术、放疗,或腹腔内灌注药物治疗;腹部体检可见肠型、蠕动波,叩诊呈鼓音,腹部压痛,肠鸣音亢进或消失;立体腹部平片和腹部CT可见小肠、结肠充气扩张,气液平面。
(2)中医诊断标准 参照《中医内科学》中脾胃虚弱型腹痛的诊断标准[4]。主症:纳差,倦怠乏力,面色萎黄,舌质淡红,有齿痕,苔薄白,脉弱无力。兼症:恶心呕吐,神疲懒言,失眠,大便稀溏或排便无力,口淡不渴。具有3个以上主症伴1个以上兼症者,可以明确辨证。
1.3 纳入标准 符合上述诊断标准;经影像学检查及病理活检确诊为恶性肿瘤;心、肝、肾功能正常;年龄18~60岁;患者签署知情同意书;患者未参加其他药物临床研究。
1.4 排除标准 患有绞窄性肠梗阻或完全性肠梗阻等须立即手术者;心、肝、肾、血液系统严重器质性病变者;无法配合治疗者。
2 治疗方法
2.1 对照组 给予化疗及西医常规治疗。根据患者实际病情给予化疗方案及化疗药物,如奥沙利铂联合卡培他滨等;常规治疗包括禁食、胃肠减压术、补液、纠正电解质紊乱、营养支持及给予抗生素等。症状明显者,可应用生长激素释放抑制激素抑制消化液分泌,醋酸奥曲肽注射液(北京百奥药业有限责任公司,国药准字H20061309)0.1 g皮下注射,每8 h注射1次,治疗1周。观察1个月。
2.2 治疗组 在对照组基础上给予隔姜灸治疗。取穴:足三里(双侧)、关元、中脘、脾俞(双侧)、胃俞(双侧)。将生姜饼置于各穴位,其最小直径不小于5 cm。在神阙穴上放置生姜饼并放置艾炷,点燃艾炷,待其全部燃尽,连续灸5壮。每日1次,于每日手阳明大肠经、足阳明胃经、足太阴脾经循行时间7:00-11:00,每个穴位持续30 min。疗程为1个月。
3 疗效观察
3.1 观察指标与疗效评定标准 ①5-HT水平。分别抽取两组患者治疗前后外周静脉血5 mL,用肝素抗凝,分离血浆,酸化后用日立HPF-4型荧光计测定5-HT水平。②临床疗效。参考《实用中西医结合诊断治疗学》[5]。治愈:临床症状、体征消失,恢复排气排便,影像学检查正常;显效:腹痛消失,腹胀减轻,恢复排气排便,影像学检查好转;有效:腹痛、腹胀减轻,有排气排便,腹部影像学检查改善;无效:症状、体征、影像学检查无改善,或加重。总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
3.2 统计学方法 采用SPSS 22.0统计软件处理数据。计量资料以均数±标准差(±s)表示,组内比较采用配对t检验,组间比较用单因素方差分析;计数资料以例(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
3.3 结果
(1)临床疗效比较 治疗组总有效率为80.00%(24/30),明显高于对照组的53.33%(16/30),差异具有统计学意义(P<0.05)。见表1。

表1 两组脾胃虚弱型癌性不全肠梗阻患者临床疗效比较
(2)5-HT水平比较 治疗前,两组患者5-HT水平比较,差异无统计学意义(P>0.05)。治疗后,两组患者5-HT水平均低于治疗前,且治疗组低于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组脾胃虚弱型癌性不全肠梗阻患者治疗前后5-羟色胺含量比较(μmol/L,±s)
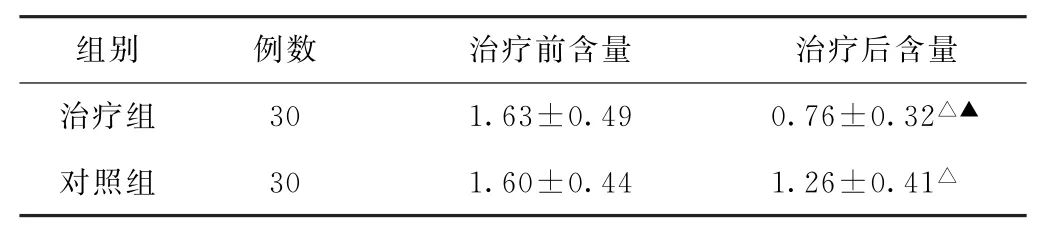
表2 两组脾胃虚弱型癌性不全肠梗阻患者治疗前后5-羟色胺含量比较(μmol/L,±s)
注:与本组治疗前比较,△P<0.05;与对照组治疗后比较,▲P<0.05。
组别 例数 治疗前含量 治疗后含量治疗组 30 1.63±0.49 0.76±0.32△▲对照组 30 1.60±0.44 1.26±0.41△
4 讨论
从病因上讲,肠梗阻可由原发性恶性肿瘤所致,也可能因恶性肿瘤出现复发和转移导致[6]。在临床中,肠梗阻患者长期受到进食影响,肠道菌群进一步紊乱,易出现肠道感染,严重者威胁患者生命。依据部位不同,小肠梗阻早期为反射性呕吐,后期为反流性呕吐,部位越高,呕吐越频繁剧烈。低位小肠梗阻时呕吐较轻;高位小肠梗阻时无明显腹胀,多以左半结肠梗阻为主,恶心呕吐出现较晚,腹胀较小肠梗阻明显。恶性肿瘤导致的肠梗阻主要包括功能性肠梗阻和机械性肠梗阻。肠腔内占位恶性肿瘤引发的息肉样病变,沿肠腔环形播散。肠梗阻发生后,消化道分泌的消化酶、胃肠液、电解质进一步刺激肠液分泌,形成分泌-扩张-分泌的恶性循环。肠腔内大量液体积聚,无法被机体重新吸收,故出现脱水、代谢性酸中毒;梗阻时细菌大量繁殖,也会从肠腔移位至腹腔,引起腹腔感染,甚至引起膈肌上抬导致呼吸及循环衰竭。肠梗阻可导致肠腔内压增高,肠壁静脉回流障碍,从而引起肠壁充血水肿。肠壁水肿可导致5-HT增多,进而刺激神经元促分泌活动,使各种分泌物潴留,导致肠腔压力进一步增加[7-9]。临床中,常规应用的西医治疗手段主要包括禁食禁水、补液、纠正电解质紊乱、抗生素、胃肠减压术等。
5-HT作为自体活性物质,广泛存在于大脑、血小板和胃部等器官组织中,在大脑皮层和神经突触内的含量较高。研究表明,人体约90%的5-HT由肠嗜铬细胞产生,并存在于消化道黏膜[10]。5-HT具有收缩血管、平滑肌的作用,同时可以调节胃肠道动力及肠道细胞内分泌功能,如刺激平滑肌收缩,同时可抑制胃酸分泌,扩张血管[11]。肠道受到机械、化学或神经刺激时,均可使肠嗜铬细胞释放5-HT,5-HT与三磷酸腺苷(ATP)等物质被释放到血液中,又会破坏胆汁成分,进而破坏肠道菌群生态平衡,造成肠道免疫细胞功能降低[12]。抑制消化间期移行性复合运动(MMC)有胃肠“清道夫”作用,有时相性及移行性,可以防止胃肠道细菌过度增长,促进胃、幽门、小肠和胆道运动的协调性,而肠神经系统中的5-HT是调控MMC周期及Ⅲ相扩布的重要神经递质[12]。研究发现,便秘型肠易激综合征大鼠结肠组织中乙酰胆碱酯酶(AchE)的表达降低,5-HT的表达升高,肠黏膜及肠肌间5-HT神经元共同调节结肠移行性复合运动的发生,推测5-HT受体表达增高可能会导致肠道运动紊乱[13-14]。
中医认为,肠道主受纳传化,以通降下行为顺,其功能为“传而不藏”“实而不能满”,胃肠通降功能失调,滞塞不通,发为该病。脾胃虚弱型癌性不全肠梗阻由饮食失常或劳倦过度、久病等导致脾胃升降失司,精微不运,食物传输、消化、吸收功能失常,消化系统功能失调。脾失健运是脾虚证的主要病理状态。根据中医寒者热之、血寒者灸之的治法,本研究以温经散寒、扶阳固脱、祛瘀止痛为治疗原则。脾胃虚弱证穴位以阳明经为主,足三里为胃之合穴,可健脾理胃,消胀止痛;中脘是胃之募穴,有健脾利湿、和胃降逆之功;关元属任脉穴,可培元固本,养精蓄血;脾俞、胃俞为脾胃之背俞穴,可调节脾胃。诸穴合用,补中益气,调和五脏,通理中焦,健脾和胃,调理气机。艾叶性温,善通十二经脉,具有理气除湿、散寒之功。艾灸时,艾炷燃烧所产生的红外辐射有较高的穿透能力,可通过经络系统更好地将能量送至病灶,充分发挥艾灸的温通、温补作用[15]。这种温补作用可增加腹部皮肤对红外线的吸收,促进炎症愈合及肠道黏膜修复。
本研究结果显示,治疗组总有效率明显高于对照组(P<0.05);治疗后,两组患者5-HT水平均低于治疗前,且治疗组低于对照组(P<0.05),提示隔姜灸治疗脾胃虚弱型癌性不全肠梗阻疗效显著,其作用机制可能是通过降低患者5-HT受体水平调整胃肠道运动。目前,关于5-HT的研究主要集中于功能性消化不良及肠易激综合征方面,癌性不全肠梗阻临床常见且治疗棘手,需要得到更多关注和重视。本研究存在不足之处,如观察病例数相对较少、观察指标少、随访时间较短,后续将进一步完善研究设计,扩大样本量,增加与5-HT相关的指标观察,加强随访,并进行相关基础研究,以期得出更加科学的结果。
