翻转课堂联合多学科协作诊疗在专业学位研究生血液学教学中的应用
2022-05-14王文平石国友唐桂莹师锦宁
张 巍 仇 玮 杨 涟 王文平 石国友 唐桂莹 师锦宁▲
1.南京医科大学附属江宁医院血液科,江苏南京 211100;2.南京医科大学附属江宁医院病理科,江苏南京 211100;3.南京医科大学附属江宁医院影像科,江苏南京 211100;4.南京医科大学附属江宁医院超声诊断科,江苏南京 211100;5.南京医科大学附属江宁医院检验科,江苏南京 211100
我国对临床医学专业学位硕士研究生(专硕)实行了33 个月的“双轨制”培养模式,该模式对专硕临床实践和研究能力的培养提出了更高的要求[1-2]。具有专科性强、知识范围广、更新速度快等特点的血液病学,一直是教学的难点。如何在2~3 个月的血液科轮转期间提高专硕透过疾病现象、分析解决常见及危重血液病的临床思维能力,提升血液病诊疗的临床胜任力,是各临床教学医院、带教老师及专硕生共同面临的挑战。翻转课堂(flipped classroom,FC)教学模式是指学生课前根据教师提供的教学材料自学并提出问题,课堂教学时学生发起讨论、教师解答问题并解释概念,课后对学生进行测试、教师总结教学效果并调整教学的策略和形式[3-4]。与传统教学方式比较,FC 强调以学生为中心,提高了学生的学习兴趣,促进了学生的自主学习和灵活运用课堂外科技的能力,能够在有限的课堂教学时间内更有效的进行师生互动[3,5]。多学科协作诊疗(multiple disciplinary team,MDT)是指两个以上相关学科专家组成员构成多学科联合诊治,向患者提供个体化和高质量的医疗服务[6]。将MDT 应用于医学教学,能够使相关专业领域的先进知识理论与专科特色诊疗有机整合,有助于培养医学生多学科融合的思维方式,成为一种重要的教育模式[7]。本文结合血液病学的专科特色,探讨FC 和MDT 模式在医学生教育中的应用前景,总结南京医科大学附属江宁医院(以下简称“本院”)以淋巴瘤为例应用FC 联合MDT 进行专业学位研究生教学的经验,并展望优化推广FC 联合MDT 模式的教学研究方向,为专业学位研究生的血液学教学提供一定参考。
1 FC 模式在医学生教育中的应用前景
十九世纪初西点军校Sylvanus Thayer 的教学方式具有了FC 的基本理念,2007年美国科罗拉多州洛杉矶林地公园的高中老师应用了FC 模式开展教学且明显提升了教学效果,2011年以来可汗学院推出的FC 等新型教学模式迅速风靡世界并且进一步推广了FC 模式的应用[8-9]。多项研究表明将FC模式应用于医学研究生教育,改变了传统的被动授课式教学,提高了学生的积极性和参与度,一定程度上提升了教学效果,华中科技大学同济医学院附属同济医院肿瘤科对16 名肿瘤学一年级专硕应用FC 模式进行理论教学,发现FC 有助于学生对肿瘤学知识的内化和巩固,与单纯课堂教学的研究生比较,该模式显著提高了学生成绩[(88.71±7.25)分vs.(76.18±9.98)分,P<0.05][10]。郑州大学第一附属医院肿瘤科应用FC 联合以案例为基础的模式进行了肿瘤学专硕教学,发现FC 模式具有可行性,FC 与案例为基础的教学模式相结合,对培养学生兴趣和自学能力、尽快建立临床思维具有一定优势[8]。
相较于其他内科系统疾病,血液病具有病种繁多、恶性血液肿瘤发病率较低、知识抽象难懂、内容涵盖面广、依赖更多的实验室检查项目和医学前沿治疗技术等特点[11]。因此,传统的授课教学模式难以在有限的课堂教学时间内向学生讲明讲透血液病的重点难点,往往造成学生难学、教师难教的困境。而FC 教学以学生为主体,通过课前有效预习、课堂解决难题、课后组织复习,有助于培养学生分析问题和解决问题的能力,加强了团队协作,进而达到知识内化的效果,成为血液病临床教学的新模式。西安交通大学第二附属医院对临床医学本科生进行了FC 模式的血液病教学,发现FC 模式不仅调动了学生学习的主动性和积极性,还提高了教师的教学能力,与传统授课相比显著提升了教学效果[学生综合平均成绩为(86.73±7.57)分vs.(79.56±10.81)分,P<0.05][12]。中国医科大学附属盛京医院应用FC 模式进行留学生的多发性骨髓瘤教学,发现FC 教学组的总成绩、教学满意度和学科兴趣度评分均高于传统教学对照组[(84.57±5.45)分vs.(75.47±6.55)分,P<0.001;(95.73±3.24)% vs.(90.20±3.85)%,P<0.001 和(96.10±2.95)分vs.(76.80±5.33)分,P<0.001][13]。
2 多学科协作诊疗模式在医学生教育中的应用前景
1965年美国加利福尼亚州制定了非大城市智障儿童多学科诊断咨询门诊,开始了MDT 的临床应用,之后MDT 逐步推广并引入我国用于恶性肿瘤等临床医学领域,一定程度上提高了患者的生存率[14-16]。将MDT 引入医学教学,能够训练学生多学科系统性临床思维,成为一种有前景的教学模式。多项研究应用MDT 模式进行医学研究生的临床教学,发现其能够提高教学效果,昆明医科大学第三附属医院应用MDT 进行肿瘤学专硕的教学,发现与传统教学组相比,MDT 组学生的考试成绩更高(P<0.05),分析表达和解决问题的能力更强(P<0.01)[17]。哈尔滨医科大学附属肿瘤医院将妇科肿瘤学研究生随机分为MDT教学组和传统教学组,发现MDT 模式能够提高学生对疾病分析的逻辑思维能力、自主学习能力、医患沟通能力及学习参与感,且临床综合能力考核成绩更高[基础理论为(92.71±3.24)分vs.(87.97±3.31)分,P<0.05;临床实践能力为(89.37±4.36)分vs.(82.46±3.29)分,P<0.05][18]。
血液系统恶性肿瘤的现代规范化诊疗同样需要多学科协作,这就要求恶性血液病的临床教学综合向学生讲授多种相关基础和临床学科的知识,帮助学生构建融会贯通的知识网络、建立系统性临床思维。以淋巴瘤为例,淋巴瘤的现代精准诊断涉及了基础医学中的细胞生物学、免疫学、细胞遗传学、分子生物学和病理学等相关学科知识,淋巴瘤的分期分组还需具备CT、B 超和MRI 等影像学基础,淋巴瘤的治疗更是需要普外科、放疗科和输血科等多学科协作制定方案。基于此,本院近五年来坚持定期组织相关学科开展线上+线下的淋巴瘤典型病例MDT 研讨会,并将MDT模式作为血液科教学的一个组成部分。随访36 名参加MDT 教学的专硕、本科毕业住培生和本科实习生,发现淋巴瘤典型病例讨论的MDT 教学模式拓展了学生的知识面,提升了学生的学习兴趣,受到了89%(32/36)的学生好评,提示MDT 模式具有较好的教学满意度,与既往研究应用MDT 模式进行临床医学本科实习生的教学和应用MDT 联合以问题为基础的模式进行住培医师的教学结论一致[19-20]。既往研究还发现血液病MDT 病例讨论能够强化住院医师和研究生的理论基础,提升学生的临床思维等综合能力[21]。
3 FC 联合MDT 模式在专业学位研究生血液学教学中的应用
在专业学位研究生“双轨制”的培养模式下,结合FC 和MDT 教学模式的优势,本院组织MDT 成员师资,针对血液科轮转的专业学位研究生,设计了FC联合MDT 的淋巴瘤课程(图1)。具体包括以下三个方面的内容:①课前准备。首先,血液科带教师资集体备课,通过查找美国国家综合癌症网(National Comprehensive Cancer Network,NCCN)指南[22]、中国临床肿瘤学会(Chinese Society of Clinical Oncology,CSCO)指南[23]、中国淋巴瘤治疗指南(2021年版)[24]和中国淋巴瘤患者全程管理模式专家共识(2021年版)[25]等最新学科进展文献,将专科知识点贯穿于淋巴瘤MDT典型病例中。例如,根据一例弥漫大B 细胞淋巴瘤患者的病程经过,设置不同场景的病例介绍及问题,从患者的完整诊断及鉴别依据、初诊一线治疗方案的选择、自体造血干细胞移植的应用、复发后基础病的再评估、嵌合抗原受体T(chimeric antigen receptor T-cell,CAR-T)细胞治疗的临床试验入组以及基础病的维持治疗等方面,再现实际临床诊疗全过程。接下来,血液科教师联合相关专业MDT 成员师资,共同设计含相关专业知识的课件和视频等,建立了本院FC 联合MDT 教学的资料库。例如,在上述弥漫大B 细胞淋巴瘤患者的诊断过程中,加入《病理学》中关于淋巴细胞分化与淋巴瘤类型关系的介绍,将基础学科知识与临床病例分析相结合。在课堂教学前一周,血液科教师通过微信、QQ 等多媒体平台将上述资料发给学生。学生根据学习资料进行课前自学,结合自身知识查阅教材和文献,主动提出问题、分析问题和解决问题。②课堂讨论。课堂教学过程以学生为中心,学生根据典型病例结合课前准备的材料展开讨论、提出困惑,MDT成员师资全程在线,血液科教师适当引导学生发言、适时连线相关学科教师进行答疑。③课后训练。血液科及相关专业教师联合指导学生课后学习,本节课结束和下次课开始前分别对学生进行重点知识和临床病例分析测验,随访解决学生学习中的困惑,评价教学效果、总结优化授课内容。
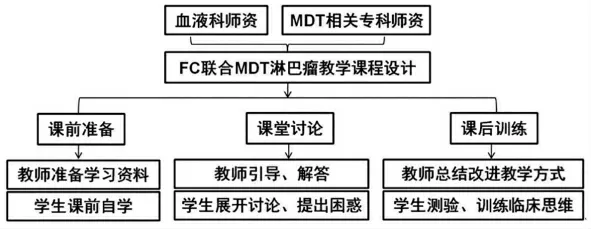
图1 FC 联合MDT 模式的淋巴瘤课程设计
本院对12 名专硕进行了淋巴瘤的课程教学,将学生1∶1 随机分为FC 联合MDT 教学组和传统授课式教学对照组,在教学结束后分别对师生进行满意度问卷调查,并对学生进行淋巴瘤及相关学科知识的测验(图2)。FC 联合MDT 教学模式能够调动教师和学生的积极性,加深学生对知识点的掌握,师生均能够从跨学科交流中获益,满意度评分较高,学生测试成绩较好,与美国梅奥诊所联合多家大学医学院设计的FC 联合MDT 模式进行非小细胞肺癌的GAIN 3.0 课程研究结果一致[26]。FC 联合MDT 模式虽然增加了师生课前准备的时间,但也有助于师生各自针对自身情况查缺补漏、提升教和学的兴趣,并未显著增加师生对淋巴瘤教学的心理负担。另外,FC 联合MDT 教学模式的应用,加强了血液科与相关科室的沟通交流,促进了交叉学科知识点的多维度分析,提升了MDT成员的教学和临床业务水平。在现今新冠病毒全球大流行的形势下,既往研究还发现借助多媒体平台应用FC 和MDT 等模式进行麻醉教学具有促进全民教育发展的潜力[27]。因此,FC 联合MDT 模式在专业学位研究生淋巴瘤教学中具有较好的应用前景。

图2 FC 联合MDT 模式在专业学位研究生淋巴瘤教学中的随机对照试验
4 小结与展望
既往研究[24-25]及本院对于专硕血液学教学的探索表明,FC 联合MDT 模式能够提高学生的多学科系统性临床思维能力,也有利于MDT 相关科室医生教学及综合诊疗水平的提升,具有较好的应用前景。然而,FC 联合MDT 模式对学生和教师的基线知识储备、文献检索、交流表达等能力要求较高,需要师生投入更多的前期准备和课后复习时间,课堂讨论任务较重,且要求相关MDT 团队成员师资保证讨论期间全程指导,目前尚缺乏大样本、高质量的循证依据。因此,本院拟联合相关学科改进FC 联合MDT 课程,依托“超星学习通”移动平台,以传统授课式教学法作对照,继续扩大样本开展随机对照研究,为专硕在血液科轮转期间的教学改革提供更多依据。此外,适当增加学生平时教学成绩权重、保障师资临床工作外教学时间投入、不断优化MDT 成员教学内容并整合入本院MDT日常诊疗等策略,也可能成为优化FC 联合MDT 教学模式的有益探索。
综上所述,本文为专硕在血液科轮转期间的教学方法改革提供了一个新方向,为提高专硕对血液病诊疗的临床胜任力、提升血液科及相关MDT 学科师资的教学水平提供参考。
