探讨妊娠期阻塞性睡眠呼吸暂停低通气综合征诊治方法
2022-05-09李多云张红玲
李多云 张红玲
(华中科技大学同济医学院附属同济医院,武汉,430030)
阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)是患者在睡眠过程中,由于上气道阻塞引起反复、频繁地发生呼吸暂停和低通气为主要特点的睡眠呼吸障碍性疾病[1-3]。多项研究结果已证实妊娠期OSAHS与多种母儿不良结局相关。OSAHS是妊娠期高血压、子痫前期、妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)等疾病发生的独立危险因素,同时也会增加胎儿早产、生长受限、新生儿窒息的风险,甚至有研究报道OSAHS可能影响婴儿的神经发育[4-5]。本研究选取华中科技大学同济医学院附属同济医院收治的妊娠期OSAHS的患者42例作为研究对象,探讨妊娠期阻塞性睡眠呼吸暂停低通气综合征的诊治方法,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年12月华中科技大学同济医学院附属同济医院收治的妊娠期OSAHS患者42例作为研究对象,平均年龄(33.63±5.72)岁,平均身高(161.35±4.57)cm,妊娠前平均体质量为(71.93±21.29)kg,妊娠前平均体质指数(28.42±7.03)kg/m2,42例患者均患有打鼾症状,包括初产妇30例,经产妇12例。
1.2 诊断标准 无呼吸-低呼吸指数(Apnea-hypopnea Index,AHI)是指平均1 h无呼吸及低呼吸事件的次数。氧减饱和度指数(Oxygen Desaturation Index,DI4)≥4次/h是平均1 h夜间动态血氧饱和度下降≥4%的次数。在成人,普遍将AHI高于5或DI4高于15诊断为睡眠呼吸暂停。在儿童,诊断数值未有定案,有人将AHI高于1.5或DI4高于4.5定义为睡眠呼吸暂停。根据最低SaO2和AHI将OSAHS区分为轻症、中症和重症,对应的AHI数值分别为5~20次/h、21~40次/h和>40次/h,对应的夜间最低SaO2分别为85%~89%、80~84%和<80%。
1.3 研究方法
1.3.1 监测患者睡眠呼吸及AHI值 睡眠呼吸监测系统是诊断睡眠呼吸暂停综合征的最准确的仪器,使用该系统记录患者睡眠状态下的脑电图、肌电图、眼电图、口鼻气流、胸腹运动、血氧饱和度、心电图、体位等生理信号,分析这些记录指标并计算AHI值,明确诊断患者是否患有睡眠呼吸暂停综合征及其病情严重程度,初步制定适用的治疗方案。
1.3.2 动态监测患者SaO2变化 采用监护仪监测患者夜间动态血氧饱和度。根据记录结果计算患者处于夜间睡眠状态时的最低血氧饱和度(LSaO2)、平均血氧饱和度(MSaO2)和DI4值。

2 结果
2.1 妊娠期患者治疗前后夜间SaO2变化比较 患者在确诊患有妊娠期OSAHS后由相关医护人员通知其治疗方案,在获得患者知情并同意后对其进行持续气道正压通气(Continuous Positive Airway Pressure,CPAP)的临床治疗,患者从接受治疗至妊娠终止治疗时间从最短的1 h到最长的201 h不等,治疗期间,所有患者均未发生任何不良反应,依从性良好。治疗后,患者LSaO2及MSaO2均显著高于治疗前,DI4值显著低于治疗前,差异均有统计学意义(均P<0.05)。见表1。
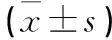
表1 妊娠期患者治疗前后夜间SaO2变化
2.2 妊娠期患者的母儿结局比较 本研究选取的42例研究对象中,终止孕龄时间从23~29周不等,平均孕龄(34.1±5.3)周,其中2例患者由于妊娠期高血压病情加重而引产。早产患者有20例,其中4例早产临产,8例妊娠期高血压病情略有加重,8例在宫内有缺氧征象。其余20例患者均足月产。
42例患者中有35例患者同时患有妊娠期高血压,其中有21例患者同时患有妊娠期糖尿病,7例患者出现产后出血,3例巨大儿在手术过程中发生子宫收缩乏力和产后出血,4例合并子宫肌瘤也出现相同现象。
3 结论
睡眠呼吸障碍指的是特发于睡眠期的与呼吸有关的障碍性问题,整体上可分为OSAHS和中枢性呼吸暂停2种类型,睡眠呼吸障碍是睡眠期通气不足和低氧血症的主要病因。其中阻塞性睡眠呼吸障碍是临床中最常见的睡眠呼吸障碍类型,临床症状以睡眠时打鼾伴呼吸暂停和日间嗜睡为主,本病直接由气道阻塞性因素引起,如上呼吸道狭窄或上呼吸道阻塞等,睡眠状态下呼吸道上括约肌的支配能力降低,在重力的影响下逐渐下沉压迫气道或发生气道塌陷后从物理层面上造成气体无法通过气道引起呼吸暂停现象。
就目前的研究来看,世界范围内尚未对孕产妇OSAHS进行大规模的流行病学调查,因此本病在世界范围内的确切发病率并不清楚,只能通过地区性研究来确认孕产妇OSAHS的地区发病率。如果将AHI大于5次作为妊娠期OSAHS的诊断标准,那么根据2015年美国女性OSAHS医学研究小组公布的调查报告来看,全球范围内30~70岁女性OSAHS发病率在26%左右,30~49岁的育龄女性OSAHS的发病率在13%左右,AHI大于15次的重症OSAHS发病率在6%左右,孕产妇由于受到妊娠的影响,其OSAHS发病率在33%左右,重症OSAHS发病率在11%左右。从整体上看,女性OSAHS发病率以年龄为变量呈现正向递增趋势,但由于妊娠这一特殊机制,影响21~40岁的妊娠女性OSAHS发病率与60岁女性发病率基本持平,因此OSAHS在妇科临床中较为常见,是一种不良妊娠结局的风险因素。
虽然无法明确OSAHS发病率发生的根本因素,但对于妊娠期女性OSAHS发病率显著高于同年龄段非妊娠女性的原因较为明确。受到妊娠影响,孕产妇的生理功能、激素水平和应激性均发生改变,引起气道黏膜充血、水肿等问题,同时受到胎儿生长发育影响,妊娠女性的膈肌会逐渐升高,这些变化会导致女性妊娠期气道阻力增加,更容易发生呼吸功能紊乱。此外,在妊娠超过10周后,孕产妇的睡眠模式和睡眠结构也会发生改变,具体表现为慢波睡眠时间减少、睡眠效率降低,随着妊娠时间的进一步增加,产妇虽然睡眠总时长在增加,但单次睡眠的持续时间减少、夜间觉醒次数提升,睡眠质量的降低会进一步加重患者的呼吸紊乱问题,最终可演变成特发于妊娠期的OSAHS。
OSAHS是高血压、冠心病、心律失常、认知功能障碍、2型糖尿病等慢性疾病的独立危险因素,同时多项针对孕产妇的研究表明,OSAHS与多种不良妊娠结局有着显著关联,尤其是妊高症、妊娠期糖尿病、新生儿窒息、胎儿发育迟缓等疾病均可被OSAHS诱发。相关统计数据表明,OSAHS孕产妇上述妊娠期疾病的发生率是一般孕产妇的3倍以上,不良妊娠结局的发生率是一般孕产妇的2.5倍以上。
研究发现,OSAHS和子痫前期有着密切联系,OSAHS可加速子痫的发生,也可加重子痫前期的症状,从这一研究结论可以推断出OSAHS和妊高症之间的关联性。子痫、子痫前期和妊高症都是一种以血压波动为主要改变症状的妊娠期疾病,子痫前期孕产妇夜间血压降低特征减弱或消失,甚至部分子痫孕产妇夜间血压还会上升,这种“白天-夜间”血压差降低是妊娠期高血压的特异性症状之一,而夜间的持续血压升高则是子痫前期的危象。
妊娠期OSAHS的治疗可分为2部分,一部分就是常规的孕期治疗,如孕期营养管理、运动指导、体位指导、药物干预等,这些诊疗措施的目的在于稳定产妇的妊娠状态,避免损害的进一步扩大。另一部分就是针对OSAHS的对症措施,我们指导OSAHS的核心问题在于睡眠期的呼吸障碍,归根到底就是睡眠过程中肺通气不足,那么我们只需要帮助产妇克服睡眠期供氧不足的问题即可,使用无创正压通气就可有效解决这一问题,且无创正压通气无明显的禁忌证,在妇产科临床中能够广泛适用,可作为克服妊娠期OSAHS的首选技术。当然,在实际的临床中很多妊娠期OSAHS患者只是受到妊娠影响发生的应激性改变,妊娠结束后症状即可消失,因此我们并不一定要消除OSAHS的病因,只需要帮助产妇平安渡过妊娠阶段即可。此外,非必要情况下我们要尽可能保证孕龄,但部分孕产妇OSAHS症状极为严重,甚至可能发生生命危险,对于此类患者则需要采用手术终止妊娠以避免损害的进一步加重。
OSAHS低是指患者在睡眠过程中由于上气道阻塞而导致呼吸暂停反复、频繁发生的一类疾病,其与糖尿病、高血压、冠心病等疾病的发生发展密切相关,并且是多种慢性疾病的源头[6],因此,探究妊娠期OSAHS诊治方法成为当今医学的重中之重。本研究分析探究了妊娠期OSAHS的判断标准和临床治疗方案,结果显示,患者在接受CPAP治疗后的最低血氧饱和度和平均血氧饱和度均明显高于治疗前,同时,DI4值在经过CPAP治疗后有明显下降。患者的母儿结局表明在妊娠期OSAHS患者中母亲同时患有妊娠期高血压、妊娠期糖尿病和早产的概率大幅度升高。由于患者数量有限,所以无法进一步对其进行分组对照研究,存在一定的局限性。但研究表明,患有妊娠期OSAHS并不可怕,通过持续气道正压通气治疗即可有效诊治,具有良好的治疗前景。
