高压氧治疗对脑外伤患者认知功能、脑血流动力学的影响分析
2022-05-07沙丁
沙丁


摘 要:目的 探究高压氧治疗对脑外伤患者认知功能、脑血流动力学的影响。方法 选取2020年1月~2021年5月冠县人民医院收治的72例脑外伤患者为研究对象,以随机抽签法分为对照组、观察组,每组36例,分别接受常规治疗、常规治疗联合高压氧治疗,比较两组患者治疗前后认知功能(MoCA)、智力水平(MMSE)、脑血流动力学、血清学指标(氧化应激反应及脑组织损伤指标)及生活自理能力(Barthel)。结果 治疗前两组蒙特利尔认知评估量表(MoCA)、MMSE评分相近,差异无统计学意义(P>0.05);治疗后两组患者MoCA、MMSE评分均较治疗前提升,且观察组MoCA、MMSE评分均较对照组高,差异有统计学意义(P<0.05)。治疗前两组大脑中动脉血管搏动指数(PI)、阻力指数(RI)、平均血流速度(Vm)水平相近,差异无统计学意义(P>0.05);治疗后两组PI、Vm水平均较治疗前高,RI水平均较治疗后低,且观察组PI、Vm水平较对照组高,RI水平较对照组低,差异有统计学意义(P<0.05)。治疗前两组丙二醛、超氧化物歧化酶、S100β蛋白、脑利钠肽(BNP)水平相近,差异无统计学意义(P>0.05);治疗后两组丙二醛水平均较治疗前低,且观察组丙二醛水平较对照组低;治疗后两组超氧化物歧化酶较治疗前上升,S100β蛋白、BNP水平均较治疗前下降,观察组超氧化物歧化酶、S100β蛋白、BNP水平较对照组低,差异有统计学意义(P<0.05)。治疗前两组患者日常生活能力指数(Barthel)评分相近,差异无统计学意义(P>0.05);治疗后两组患者Barthel评分均较治疗前高,且观察组Barthel评分较对照组高,差异有统计学意义(P<0.05)。结论 对脑外伤患者应用高压氧治疗,可提升治疗效果,改善患者认知功能、智力状态及血流动力学状态,减轻患者脑组织损伤,提升其日常生活能力,与研究目的一致。
关键词:脑外伤;高压氧;认知功能;脑血流动力学;治疗
中图分类号:R6 文献标识码:A 文章编号:1009-8011(2022)-9-0156-04
脑外伤为临床常见脑部创伤性疾病,主要临床表现为局部脑循环障碍伴脑神经损伤,使患者出现昏迷、运动障碍、认知功能障碍等神经障碍性症状,影响患者整体生理功能恢复,需尽早治疗,以改善预后[1]。脑组织循环障碍相关氧化应激反应为脑外伤患者脑神经功能损伤的重要影响因素,在对其常规治疗中,多以减轻脑水肿、营养神经、改善循环等治疗为主,但对清除患者脑神经氧化应激反應效果相对有限,还可能会影响患者康复速度。高压氧治疗为脑血管疾病主要治疗方案,通过高浓度氧气加压支持,以改善脑神经缺氧症状,抑制脑神经持续性缺氧损伤,同时可减轻脑水肿症状,改善微循环,减轻脑组织氧化应激损伤,改善预后[2]。相关研究表示[3],在对脑血管疾病常规治疗中联合高压氧治疗,可减轻其脑神经功能损伤,但此种治疗方案是否可改善患者脑血流动力学状态研究较少。为此,本次研究选取2020年1月~2021年5月冠县人民医院收治的72例脑外伤患者为研究对象,探究高压氧治疗对其影响。
1 资料与方法
1.1 一般资料
选取2020年1月~2021年5月冠县人民医院收治的72例脑外伤患者为研究对象,以随机抽签法分为对照组、观察组,每组36例。对照组男性21例、女性15例;年龄22~68岁,平均年龄(39.97±4.26)岁;受伤至入院时间1~7 h,平均时间(2.15±0.53)h。观察组男性23例、女性13例;年龄20~71岁,平均年龄(40.16±5.33)岁;受伤至入院时间1~8 h,平均时间(2.18±0.41)h。两组患者一般资料对比差异无统计学意义(P>0.05)。所有患者均知情同意参与本研究,且本研究已被冠县人民医院伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①明确脑部创伤史[4];②受伤前精神状态正常,无认知功能障碍;③均经头颅CT、MRI等诊断确诊存在脑出血、脑组织水肿等症状;④自主呼吸能力正常,可配合完成吸氧。
排除标准:①合并脑组织占位病变;②近期脑出血、脑梗塞病史;③脑组织手术治疗史;④合并心肝肾等脏器严重功能障碍;⑤高压氧治疗禁忌证(多发肋骨骨折、气胸、开放性胸部外伤、视网膜剥离等)。
1.3 方法
对照组(常规治疗):结合患者创伤情况,实施减轻脑水肿、营养脑神经、改善循环等基础治疗;符合手术指征患者实施手术治疗;康复期间结合患者脑神经缺损情况,实施针对性康复治疗,持续治疗1个月。
观察组(常规治疗联合高压氧治疗):(1)开始治疗时间。在常规治疗基础上,非手术患者病情稳定后实施高压氧治疗;手术患者在术后7 d左右病情稳定后实施高压氧治疗。
(2)治疗方法。设置加压舱压力为0.2 mPa,空气加压20 min;压力稳定后患者佩戴面罩吸纯氧治疗,40 min/组,2组/次,两次中间时间间隔为10 min;吸氧完成后缓慢减压,控制在20 min内减压完成,协助患者出舱;1次/d,持续治疗6 d后休息1 d,持续治疗1个月。
1.4 观察指标
(1)比较两组治疗前、治疗后认知功能,以蒙特利尔认知评估量表(MoCA)[5]表示,该量表主要评估内容包括命名、视空间与执行功能、记忆、抽象等7个评价内容,满分为30分,分数高表示认知功能好。(2)比较两组治疗前、治疗后智力水平,以简易智力状态检查表(MMSE)[6]表示,包括定向、注意力和计算力、记忆力等7个评价内容,该量表总分为30分,分数高表示智力水平好。(3)比较两组治疗前、治疗后血流动力学指标,由经颅多普勒超声血流分析仪(生产企业:南京科进,型号:KJ-2V1M)检测,检测部位为大脑中动脉,检测内容包括血管搏动指数(PI)、阻力指数(RI)、平均血流速度(Vm)。(4)比较两组治疗前后血清学指标:①氧化应激反应指标,包括丙二醛、超氧化物歧化酶;采集患者治疗前后5 mL空腹静脉血,离心(3 000 r/min,10 min)取上清液,丙二醇以硫代巴比妥酸比色法测定,超氧化物歧化酶以放射免疫法测定;②脑组织损伤指标,包括S100β蛋白、脑利钠肽(BNP),以酶联免疫法测定。(5)比较两组治疗前后日常生活能力,以日常生活能力指数(Barthel)[7]评分表示,包括大小便、修饰等评价条目,总分0~100分,分数高表示日常生活能力好。
1.5 统计学分析
应用SPSS 24.0软件处理数据,计数资料用[n(%)]表示,比较采用χ2检验;计量资料以(x±s)表示,比较采用t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 治療前后两组患者认知功能及智力水平比较
治疗前两组MoCA、MMSE评分相近,差异无统计学意义(P>0.05);治疗后两组患者MoCA、MMSE评分均较治疗前提升,且观察组MoCA、MMSE评分均较对照组高,差异有统计学意义(P<0.05)。见表1。
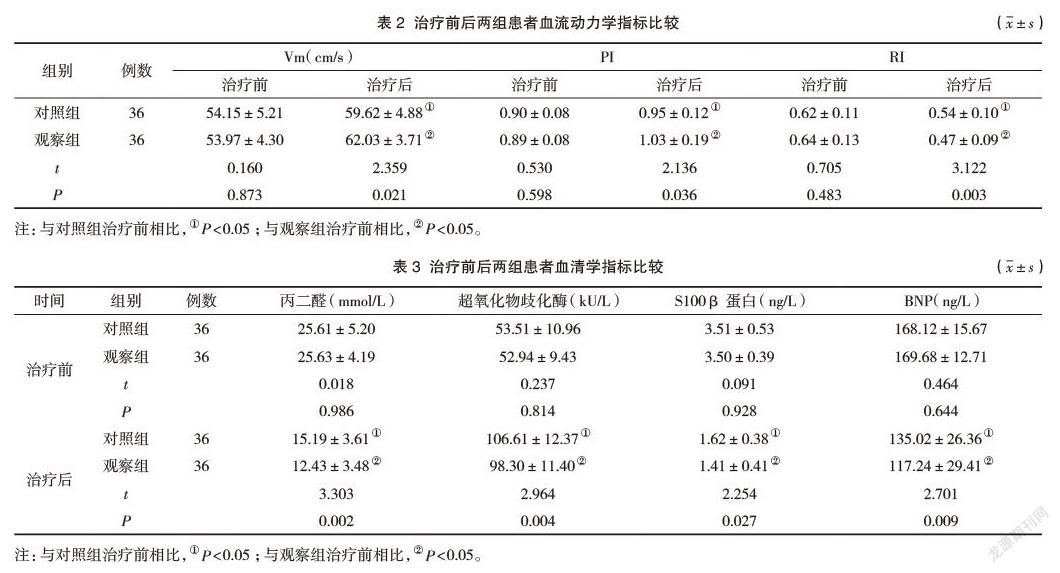
2.2 治疗前后两组患者血流动力学指标比较
治疗前两组PI、RI、Vm水平相近,差异无统计学意义(P>0.05);治疗后两组PI、Vm水平均较治疗前高,RI水平均较治疗后低,且观察组PI、Vm水平较对照组高,RI水平较对照组低,差异有统计学意义(P<0.05)。见表2。
2.3 治疗前后两组患者血清学指标比较
治疗前两组丙二醛、超氧化物歧化酶、S100β蛋白、BNP水平相近,差异无统计学意义(P>0.05);治疗后两组丙二醛水平均较治疗前低,且观察组丙二醛水平较对照组低;治疗后两组超氧化物歧化酶较治疗前上升,S100β蛋白、BNP水平均较治疗前下降,观察组超氧化物歧化酶、S100β蛋白、BNP水平较对照组低,差异有统计学意义(P<0.05)。见表3。
2.4 治疗前后两组患者日常生活能力比较
治疗前两组Barthel评分相近,差异无统计学意义(P>0.05);治疗后两组Barthel评分均较治疗前提升,且观察组Barthel评分较对照组高,差异有统计学意义(P<0.05)。见表4。
3 讨论
脑外伤患者常规治疗中,主要治疗目的为改善循环、营养神经等治疗,通过改善循环以清除局部微炎性反应状态、抑制氧化应激反应,以阻止脑神经损伤,并通过营养神经治疗以促进脑神经网重建,促进患者脑神经功能恢复[6]。但单纯实施常规治疗,患者需通过其自身脑循环逐渐清除局部炎性反应,康复速度相对较慢,因此单纯应用常规治疗效果相对有限。
高压氧治疗指患者在高浓度、高强度氧气环境下,通过快速提高患者血氧水平,增加患者脑组织中循环氧气溶解含量,以改善患者脑组织缺氧环境,抑制氧化应激反应,进而减轻因缺氧、微炎性反应引发的组织水肿症状,减轻脑神经功能损伤;同时可提升病灶周围毛细血管内氧气弥散能力,降低继发性缺氧性损伤,持续性改善患者脑神经功能,进而达到改善患者脑神经功能缺损症状的目的[8-9]。本次研究中,在观察组患者常规治疗基础上联合高压氧治疗,研究结果显示,治疗后观察组MoCA、MMSE评分均较对照组高,差异有统计学意义(P<0.05),考虑原因为,高压氧治疗可快速改善患者脑组织缺氧症状,避免持续缺氧状态下继发性脑神经功能损伤,并联合常规治疗中营养神经、改善循环治疗,可提升患者脑神经重建质量,达到改善患者认知功能及智力水平之效[10-11]。研究结果显示,治疗后观察组PI、Vm水平较对照组高,RI水平较对照组低,考虑原因为,脑组织循环障碍、缺氧状态下会引发局部脑水肿,增加周围血管机械性挤压力,进一步影响患者脑循环质量,联合高压氧治疗后,可改善缺氧引发的水肿症状,进而可改善脑循环,达到改善患者血流动力学之效[12-13]。
本次研究结果显示,治疗后观察组丙二醛水平、超氧化物歧化酶、S100β蛋白、BNP水平较对照组低,Barthel评分较对照组高,差异有统计学意义(P<0.05),考虑原因为,脑外伤患者主要表现为局部血肿、循环障碍,影响局部氧循环质量,引发氧化应激损伤,出现丙二醛水平下降,超氧化物歧化酶上升情况,且脑组织在氧化应激损伤影响下,出现脑细胞损伤,进而出现S100β蛋白、BNP水平升高状态;在患者常规治疗基础上,应用高压氧治疗后,通过增加病灶周围毛细血管内氧气弥散能力,抑制局部氧化应激反应,进而可降低丙二醛水平,提升超氧化物歧化酶水平;而随着局部氧化应激反应水平下降,脑组织炎性反应程度下降,脑细胞、脑神经细胞持续性功能损伤过程被抑制,并在后续营养神经、改善循环治疗中,完成脑神经网重建、脑细胞自我修复,可降低S100β蛋白、BNP水平[14-15]。本次研究结果显示,治疗后观察组Barthel评分较对照组高,差异有统计学意义(P<0.05),考虑原因与在高压氧治疗下,患者脑神经损伤程度降低、脑神经功能改善速度增加等因素有关,进而可快速改善脑神经功能障碍临床症状,促进其生活能力恢复。
综上所述,对脑外伤患者常规治疗基础上联合高压氧治疗,可改善其认知、智力水平及血流动力学指标,降低其脑组织氧化应激反应,提升患者日常生活能力,值得临床应用。
参考文献
[1]杜崇颖,朱迪,梁旭光.高压氧联合银杏达莫治疗对重型颅脑损伤患者的疗效和血清NSE与NGB表达的影响[J].神经损伤与功能重建,2019,14(5):54-56.
[2]陈霞婵,张顺开,陈盛.高压氧联合神经节苷脂对脑出血患者术后认知功能和脑源性神经营养因子的影响[J].中华航海医学与高气压医学杂志,2019,26(2):120-124.
[3]张其兵,石锋,张芳芳,等.电针刺激联合高压氧治疗对高血压脑出血患者神经功能及认知能力的影响[J].中华航海医学与高气压医学杂志,2020,27(2):188-191.
[4]王忠诚,只达石,凌锋,等.中国颅脑创伤外科手术指南[J].中华神经外科杂志,2009,25(2):100-101.
[5]孙伟铭,董香丽,张军,等.MoCA与MMSE在脑外伤患者认知功能障碍评估中的效果比较[J].现代预防医学,2019,46(5):939-943.
[6]张一,张瑜,王涯,等.简易精神状态检查评分正常的脑外伤患者行为记忆测评分析[J].中国康复理论与实践,2019,25(3):294-297.
[7]申向竹,张山,韩亚非,等.联合手术对脑外伤患者的临床效果及术后硬膜下积液的危险因素分析[J].实用临床医药杂志,2021,25(11):22-25.
[8]何保明,喻良.高压氧治疗血管性痴呆的效果及对患者认知学习记忆能力的影响[J].实用医院临床杂志,2019,16(2):115-118.
[9]丁政,周苏键,彭慧平,等.早期高压氧干预对创伤性脑损伤后认知功能障碍影响的DTI研究[J].中华物理医学与康复杂志,2019, 41(3):189-194.
[10]章奇,刘苏,孙丽,等.创伤性脑损伤患者认知功能影响因素分析[J].中华航海医学与高气压医学杂志,2020,27(4):427-430,457.
[11]彭其斌,黄良珍,陈宝智,等.高压氧、依达拉奉联合神经节苷脂治疗重型颅脑损伤术后患者64例疗效分析[J].神经损伤与功能重建,2019,14(3):28-30.
[12]彭小岭,曾宪容,潘福琼,等.高压氧对重型颅脑损伤患者血流动力学和颅内压影响的Meta分析[J].中华物理医学与康复杂志,2019, 41(11):862-870.
[13]王少帅,米英姿,杨菲,等.高压氧处理对脑动脉粥样硬化大鼠炎性因子及氧化应激水平的抑制作用[J].中华航海医学与高气压医学杂志,2020,27(5):566-569.
[14]宋丹.纳美芬联合高压氧对急性重型颅脑损伤血清S100β蛋白、缺氧诱导因子-1α、丙二醛及乳酸水平的影响[J].安徽医药,2020, 24(1):47-50.
[15]许俊凯,赵云辉,黄苡苹,等.高压氧辅助治疗对鼻咽癌患者放射性脑病的脑神经保护作用研究[J].中华航海医学与高气压医学杂志,2020,27(5):531-534.
