原发性高血压伴左心室肥厚患者常规治疗效果的影响因素分析*
2022-04-28张文婷李方江白雪琴要彤刘玉玉张爱婷任淑珍房志琴程佳媛
张文婷,李方江,白雪琴,要彤,刘玉玉,张爱婷,任淑珍,房志琴,程佳媛
(河北北方学院附属第一医院1.心脏功能检查科,2.心血管内科,河北张家口 075000)
原发性高血压(essential hypertension, EH)是一种与遗传、生活习惯、神经体液等多因素相关的慢性疾病,具有病程长、并发症多等特点。左心室肥厚(left ventricular hypertrophy, LVH)是EH 的常见并发症,一般来说由于EH 患者心脏后负荷压力增强,引起神经内分泌及血流动力学等代偿作用,患者心肌增厚;当心脏处于失代偿期时会发生离心性肥厚,从而导致心律失常、冠状动脉粥样硬化性心脏病等疾病的发生,造成心力衰竭,增加患者的死亡风险,尽早诊断与治疗左心室肥厚十分必要[1-2]。LVH 患者随着病情发展可出现不同程度的左心室肥厚伴劳损、间歇性左束支传导阻滞(left bundle-branch block, LBBB)、永久性LBBB 的心电图表现,LBBB 的预后与基础心脏疾病密切相关。心率变异性(heart rate variability, HRV)是目前评价心血管系统自主神经系统活性及其调节功能的定量指标,可反映交感神经及副交感神经的交互作用[3]。有研究发现,EH 患者HRV 明显低于体检健康者,且心率加快、交感神经活性升高是EH 发生、发展的危险因素[4]。鉴于此,本研究通过随访EH 伴LVH 患者的常规治疗效果,并通过多因素Logistic 回归分析相关危险因素,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2020年1月河北北方学院附属第一医院收治的EH 伴LVH 患者400 例作为研究对象。其中,男性247 例,女性153 例;年龄45~85 岁,平均(64.17±15.20)岁。本研究经医院医学伦理委员会批准,患者自愿参加试验并签署知情同意书。
1.2 纳入与排除标准
1.2.1 入组标准①符合EH 诊断标准,伴LVH;②接受厄贝沙坦治疗;③临床资料完整。
1.2.2 排除标准①继发性高血压;②厄贝沙坦过敏者;③采取其他方式治疗者;④合并先天性心脏病、风湿性心脏病、心律失常、心房颤动患者。
1.3 常规治疗方案
全部患者给予厄贝沙坦片(吉林长春修正药业集团股份有限公司,国药准字H20053912,规格:0.15 g×28 片)1 片/d,1 次/d,晨起口服,连续治疗3 个月。
1.4 疗效评估及分组
疗效评估参照参考文献[5]。显效:收缩压降低≥20 mmHg 或舒张压降低≥10 mmHg 或血压降至正常水平;有效:收缩压降低10~20 mmHg 或舒张压降低5~10 mmHg;无效:未达上述标准。根据治疗效果进行分组,显效、有效患者纳入有效组,无效患者纳入无效组。
1.5 调查方法
调查问卷内容包括患者年龄、性别、高血压病程、入院时舒张压及收缩压、入院时LVH 水平、间歇性LBBB 及HRV。LVH 程度根据患者心电图QRS 波群电压情况将分为轻度肥大、中度肥大、重度肥大;采用Myocadial Scan 动态心电分析系统(美国DMS 公司)检测两组患者24 h 动态心电图,统计间歇性LBBB 发生率;HRV 采用DMS-P4 软件分析,检测正常RR 间期标准差(standard deviation of all normal RR interval,SDNN)、相邻RR 间期之差的均方根(square root of the mean of the squares of successive RR interval differences, RMSSD)、相邻RR 间期差值>50 ms 的RR 间期所占百分数(the percentage of intervals > 50 ms different from preceding interval,PNN50)、高频(high frequency, HF)、低频(low frequency, LF)、极低频(verification of low-frequency,VLF)及LF/HF 值。
1.6 统计学方法
所有数据采用EpiData 3.1 双录入,数据分析采用SPSS 23.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以率(%)表示,比较用χ2检验;采用多因素Logistics 回归模型分析EH 伴LVH 患者常规治疗效果的影响因素。P<0.05 为差异有统计学意义。
2 结果
2.1 疗效分析
400 例患者治疗后,显效、有效、无效患者分别为269 例、90 例、41 例,有效率为89.75%。
2.2 EH伴LVH患者常规治疗效果的单因素分析
两组患者性别及入院时VLF、LF/HF 比较,经t或χ2检验,差异无统计学意义(P>0.05)。两组患者年龄、高血压病程、入院时血压、入院时LVH、入院时间歇性LBBB 发生率,以及入院时SDNN、RMSSD、PNN50、HF、LF 比较,差异有统计学意义(P<0.05)。见表2。
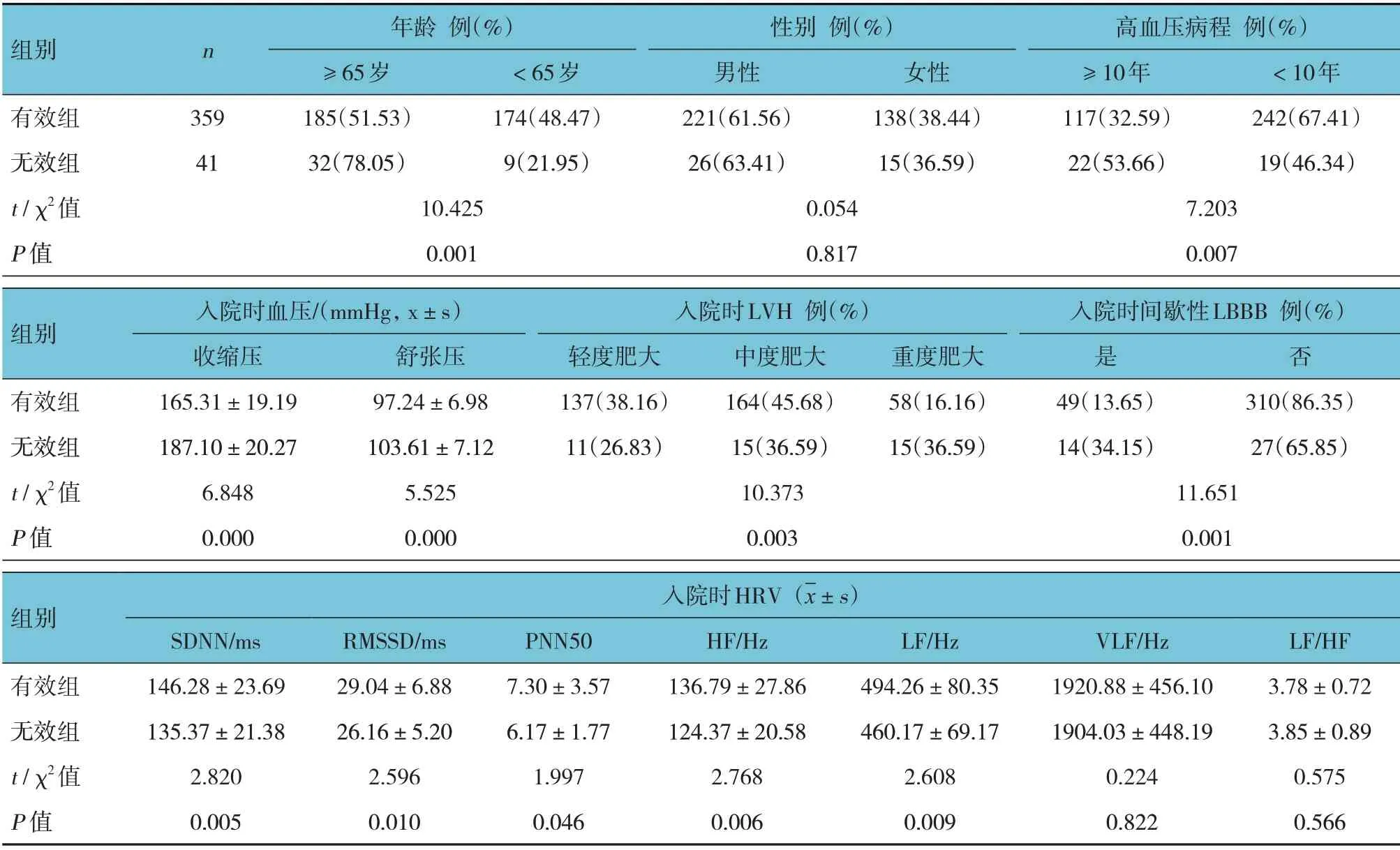
表2 EH伴LVH患者常规治疗效果的单因素分析
2.3 EH伴LVH患者常规治疗效果的多因素分析
以是治疗效果作为因变量(无效=1,有效=0),以单因素分析中差异有统计学意义的指标[年龄(≥65 岁=1,65 岁=0)、高血压病程(≥10年=1,<10年=0)、入院时舒张压(实际值)及收缩压(实际值)、入院时LVH(重度肥大=1,轻度/中度肥大=0)、入院时间歇性LBBB(是=1,否=0)、入院时SDNN(实际值)、入院时RMSSD(实际值)、入院时PNN50(实际值)、入院时HF(实际值)、入院时LF(实际值)]作为自变量,建立多因素Logistic 回归模型。结果显示:年龄≥65 岁、高血压病程≥10年、入院时舒张压较高、收缩压较高、入院时LVH 重度肥大、入院时发生间歇性LBBB,以及入院时SDNN、RMSSD、HF、LF 是EH伴LVH 患者常规治疗无效的危险因素(P<0.05)。见表3。
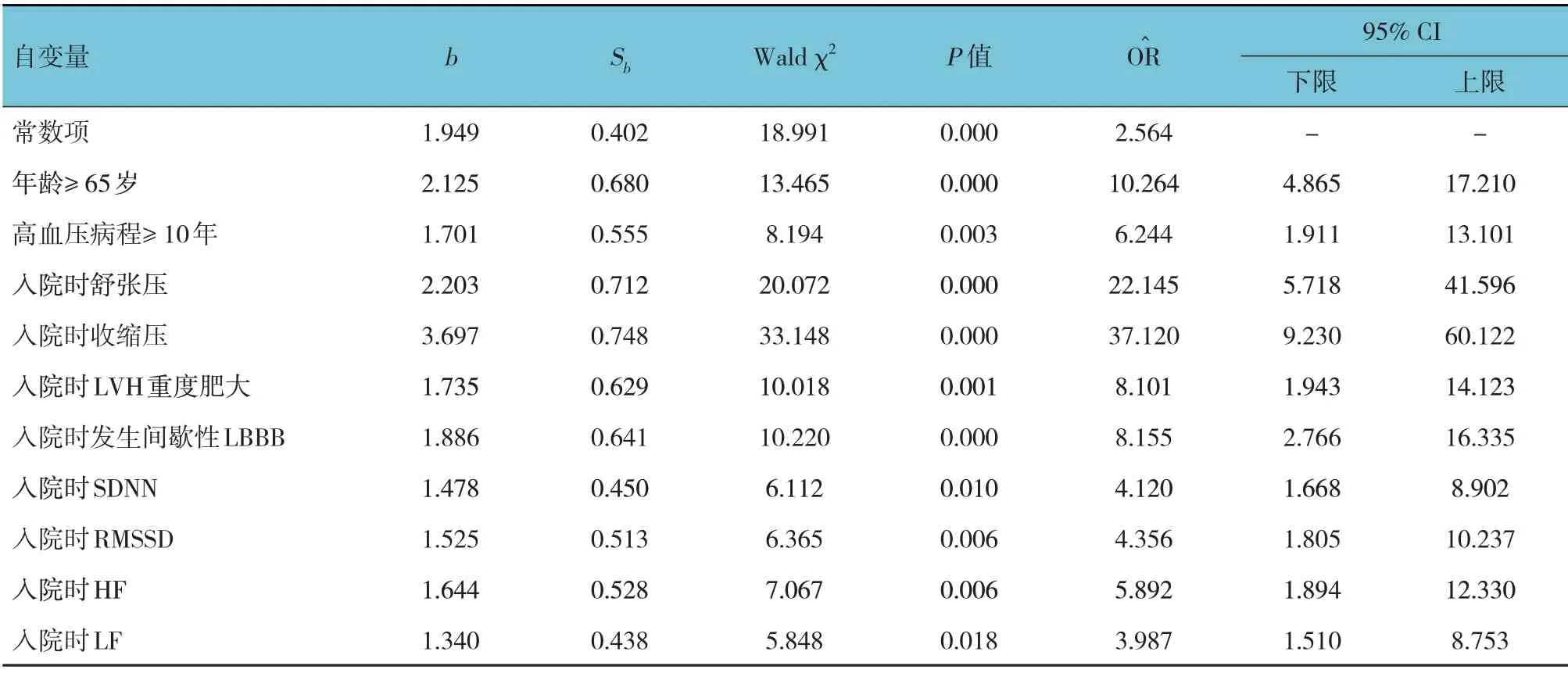
表3 影响EH伴LVH患者常规治疗效果的多因素Logistic回归分析参数
3 讨论
高血压属于慢性非传染疾病,随着人口老龄化、生活压力增大以及饮食习惯的改变,我国高血压患病率呈上升趋势[6-7]。LVH 是EH 的主要并发症之一,随着LVH 病情进展,冠状动脉储备能力逐渐下降,心肌缺血、心力衰竭等发生率升高,LVH 是心血管事件的一个独立危险因素[8]。ABDEL GHAFAR 等[9]报道,合并LVH 患者心率加快比单纯EH 患者更加明显,且心肌缺血、心力衰竭等发生率也比单纯EH 患者高,心脏性猝死发生风险增加30%~40%。所以EH 合并LVH 患者发病期间,为了更好地控制疾病的发生、发展,需要密切关注靶器官的情况,积极采取有效措施,分析影响治疗效果的影响因素,以预防心脑血管事件发生。本研究采用多因素Logistic 回归分析发现,除年龄(≥65 岁)、高血压病(≥10年)、入院时舒张压、收缩压较高、入院时LVH 程度(重度肥大)等已被证实的影响因素外,入院时发生间歇性LBBB 及入院时SDNN、RMSSD、HF、LF 也是EH 伴LVH 患者常规治疗无效的危险因素。
间歇性LBBB 在临床少见,是永久性LBBB 的前期,可表现为胸闷、胸痛、心悸、气促、呼吸困难、发绀等,无明显特异性,与基础心脏疾病密切相关,血流动力学一般无明显异常。本研究结果显示,无效组间歇性LBBB 发生率较高,治疗后效果与有效组差异较大,提示合并间歇性LBBB与疗效较差相关。分析其原因如下:当心肌缺血、心脏瓣膜病等疾病程度加重时,冠状动脉左束支发生供血不足[10],心脏的传导系统受损,导致有效不应期及相对不应期发生病理性延长,当危险因素经治疗及临床症状缓解改善后,阻滞程度相应减轻,心电图恢复正常,表现为间歇性完全性LBBB 的心电图改变。随着患者病情加重,间歇性LBBB 可能发展成为永久性LBBB[11]。间歇性LBBB为永久性LBBB 的前期表现,且高血压所致间歇性LBBB 不可逆转,因此治疗难度较大,疗效较差。
有研究表明,心脏不良事件的发生多与心脏功能及心肌电活动的稳定性有关,心血管患者多存在自主神经功能紊乱,而自主神经调控功能又影响心脏泵血功能及心肌电活动的稳定性,造成恶性心律失常、心力衰竭等[12]。交感神经激活在EH 发病中起着重要作用。有研究表明,HRV 降低后,EH 的发病率很可能上升,分析原因可能与患者交感神经活性增强、副交感神经活性降低有关,自主神经的紊乱引起HRV 异常,从而增加了EH 的发生风险,同时长期的交感神经过度兴奋会造成心血管系统多种并发症的发生[13-14]。HRV 主要反映心脏自主神经调节的动态平衡状态,可用于评价自主神经功能障碍,量化各种心脏和非心脏疾病的相关风险[15]。对患者的HRV 进行检测能够了解患者的血压是否保持在稳定状态,及时监测患者的心脏自主神经功能是否发生异常改变,从而采取有效的治疗及预防措施,有效降低EH 患者并发症的发生概率。HRV 指标中SDNN 主要反映交感神经和副交感神经的活性[16],RMSSD、PNN50 反映迷走神经活性,LF 反映交感神经和迷走神经的双重影响,LF/HF 反映交感神经和迷走神经张力的平衡[17],VLF 反映交感神经活性[18]。本研究中,治疗后无效组SDNN、RMSSD、PNN50、LF、HF 较低,提示治疗后无效组的自主神经系统恢复较有效组较差,与王晶等[19]原发性高血压伴靶器官损伤组SDNN、SDANN、PNN50 明显低于高血压组结果相似。其作用机制可能与交感神经活性降低和/或迷走神经活性增强时HRV 发生率升高,而切断迷走神经后HRV 消失有关,EH 会导致心脏交感和迷走神经功能失调,进而发生自主神经功能紊乱。且EH 合并LVH 患者多伴有心肌肥大和间质纤维化,由于心肌排列出现异常,同时交感神经活性增强可导致血管强烈收缩和血压持续上升,从而加重心脏的负荷,发生心肌重构[20],加重心肌缺血及心功能损害,使迷走神经功能进一步减弱、心脏应激性增强、心脏电生理紊乱,治疗难以取得较好的效果。
综上所述,合并间歇性LBBB、HRV 降低与EH伴LVH 患者常规治疗后疗效不佳有关。
