经皮椎板间入路内窥镜手术治疗腰椎间盘突出症的并发症及应对策略
2022-04-27田力升陈长胜
田力升,陈长胜
(驻马店市中心医院创伤骨科,河南驻马店 463000)
经皮脊柱内镜减压术主要有椎间孔入路(percutaneous endoscopic transforaminal discectomy,PETD)和椎板间入路(percutaneous endoscopic interlaminar discectomy,PEID)两种方式,前者在临床开展的时间久、应用也较广泛,在几乎各类型腰椎间盘突出症中均有良好的应用价值[1]。但部分L5-S1节段患者伴有高髂嵴影响或椎间孔限制,导致PETD手术入路存在严重困难,PEID则是理想的替代方案[2]。目前已有诸多临床证据和荟萃分析证实,PEID的疗效与PETD相当[3-4]。但是,关于PEID的并发症分析少见报道。PEID手术虽然创伤小,但手术空间和视野毕竟有限,术中若操作不当,仍可出现神经损伤、髓核残留等并发症,术后处理较棘手,同时也降低了患者的手术体验和预期疗效。本科自2018年3月~2020年9月开展PEID手术122例,术后发生相关并发症共14例,现整理相关资料,分析如下。
1 资料与方法
1.1 临床资料
纳入标准:①患者有下肢根性痛或伴腰痛,下肢麻木或无力等症状,经X线、CT及MRI检查证实为L5-S1腰椎间盘突出症;②入院前,接受过3个月以上的严格保守治疗,但症状缓解不明显或无效;③患者有高髂嵴或L5横突肥大等解剖异常,不符合椎间孔入路的常规穿刺入路条件。排除标准:①其他节段椎间盘突出,或多节段突出;②极外侧型椎间盘突出,或突出物钙化,以及存在全椎管狭窄者;③伴急性马尾神经压迫症状;④既往有腰椎手术史;⑤采用其他手术方案者。
122例中,男70例,女52例;年龄29~72岁,平均(42.9±11.3)岁;病程7~23个月,平均(11.2±3.1)个月;突出类型:中央型突出41例,旁中央型81例。
1.2 手术方法
所有患者均为同组医生完成PEID手术,硬膜外麻醉。患者取俯卧位,调整手术床使其腰前弓减小,以利于张开椎板间隙。经C臂透视对L5-S1间隙定位后,于其侧方5 mm处取7 mm左右切口,切开深筋膜,沿切口置入扩张管并旋转至椎板窗黄韧带表面。旋入工作通道,经X线透视确认位置后,将扩张管取出,沿工作管置入内镜。以髓核钳将黄韧带表面的纤维脂肪组织等清理干净,利用射频电极紧贴L5下关节突内侧缘于黄韧带打1个孔,使冲洗的生理盐水沿孔流入硬膜外,调整水压冲洗,使粘连松解,而后沿黄韧带开口紧贴L5下关节突内侧缘旋入椎管内,此时可见突出的髓核组织和受压的神经根,将神经根、硬膜囊和硬膜外脂肪等结构显露清晰,向外、上、下调整工作通道进行探查,将神经根肩部暴露后,进行松解,旋转工作套管将之保护;以髓核钳将突出的髓核组织摘除,同时向内、外侧移动工作套管,将相邻的退变髓核组织摘除。调整内窥镜角度,对S1神经根走行区进行探查,以免有残余髓核遗漏。探查见S1神经根活动度良好,硬膜囊和神经根已充分减压,检查椎间隙和相邻椎板,采用射频电极将进行纤维环皱缩成形。拔出工作套管,缝合切口。术中注意,若有中央型突出较大或L5-S1椎板窗较小者,可根据情况适当做椎板成形术,术中可利用磨钻将外侧椎板甚至下位椎体上关节突的内侧缘成形,以扩大操作空间,便于减少神经根牵拉、使髓核暴露清晰。
所有患者术中和术后均予抗生素静滴预防感染,术后24 h可尝试下床活动,术后定期门诊复查。
1.3 观察指标
对患者术前、术后随访期间的疼痛采用VAS评分进行评定;末次随访时,采用改良MacNab标准进行疗效评定[5];统计所有患者术中、术后随访期间的并发症发生情况。
并发症的判定依据:①髓核残留:术后症状缓解不佳或无缓解,经MRI检查证实为部分髓核残留导致神经根受压;②椎间盘感染:术后2~5周内出现严重的腰骶部活动障碍,经检查血沉、C反应蛋白等指标明显增高,细菌培养阳性;③术后复发:术后早期,患者症状明显缓解,但因过度活动后再次复发或出现原节段的对侧症状;④腹膜后血肿:经MRI检查提示腹膜后高密度影。
1.4 数据分析
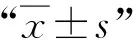
2 结果
2.1 总体手术情况和疗效
所有患者均完成PEID手术,手术时间为43~92 min,平均(64.2±11.3)min;术后随访1年。与术前相比,患者术后1年的VAS评分显著降低,差异有统计学意义[术后1年(2.18±0.52)vs.术前(7.26±1.83);t=44.841,P<0.001];术后1年采用改良MacNab标准评价疗效:优57例,良50例,中8例,差7例,优良率87.7%。
2.2 并发症情况
术后发生14例并发症,发生率11.48%,具体见表1。14例中,神经根损伤1例(0.82%),腹膜后血肿1例(0.82%),脑脊液漏1例(0.82%),髓核残留3例(2.46%),椎间隙感染2例(1.64%),术后感觉异常6例(4.92%),上述并发症均经药物、理疗或手术翻修处理后好转。

表1 14例PEID手术并发症情况详案
2.3 随访结局
术后随访1年,5例(4.1%)患者再次复发,包括术前症状复发3例(2.46%),对侧出现相应症状2例(1.64%)。此5例的复发时间为术后4~7个月之间,均为术后过度活动所引发。其中4例接受显微镜下髓核摘除术治疗,1例接受腰椎融合术治疗,术后均康复。其余患者术后均疗效稳定,未见症状反复或对侧出现相应症状者。
3 讨论
PEID手术有以下特点:①在突破黄韧带之后,所有操作均处于椎管内,工作通道的调整、摘除髓核等操作均可对椎管内神经结构产生影响,因此PEID手术一般选择全麻或硬膜外麻醉。但上述麻醉状态下,手术过程中无法实现医患互动,术中不能及时观测到患者下肢疼痛和活动状态,不利于及时反馈神经根刺激或损伤的征兆,从而增加了神经根损伤风险。②PEID从后路椎板间进入,该入路虽然更符合脊柱外科的手术习惯,学习曲线较短,但术中将工作套管直接突破黄韧带、置于硬膜囊背侧,且术中还需多次旋转工作套管,使硬膜囊和神经根损伤的风险有所增加。此外,PEID属于全内镜下操作,镜下视野有限,操作空间也迥异于传统开放手术,这无疑增加了彻底减压的难度。现有文献报道的PEID并发症包括:脑脊液漏,神经根损伤,术后感觉异常,椎间隙感染,髓核残留等,并发症发生率处于1.5%~23.2%之间[6-7]。本研究发生14例并发症,发生率11.48%,与文献报道相近。目前,关于PEID手术并发症原因及其应对策略的相关分析较少。本研究对此进行分析总结,有一定的借鉴作用。
3.1 神经根损伤
本研究术中发生1例神经根损伤,发生率为0.82%,与陶晖等[6]报道的3.56%相近。考虑其原因,此例患者的突出髓核组织与神经根产生粘连,术中神经根与髓核组织分辨不清,在钳夹髓核时误将神经根钳取,导致神经根不完全损伤,患者术后有明显的下肢疼痛并伴肌力下降。给予激素和神经营养药物、康复治疗1个月后,患者明显缓解。对此类情况,若MRI见神经根与髓核的界限不清,可予椎间盘造影,便于术中准确识别髓核组织;此外,若神经根与周围组织粘连,可先将神经根松解,而后再钳取髓核组织,以免产生误伤。术中要切记,对镜下判断不确定的组织不要轻易地用髓核钳摘除,一旦出现完全性神经根损伤,将造成严重的后果。
3.2 术后感觉异常
本研究发生术后感觉异常6例(4.92%),考虑术中操作刺激神经根所致,这也是本研究中发生率最高的并发症。Xie等[8]报道的术后感觉异常发生率为3.1%,与本文相近。一般认为,术中反复穿刺、频繁使用双极射频是导致术后神经根水肿和炎症的主要原因,因此术中应尽量减少穿刺和射频的使用次数。此外,工作套管对硬脊膜和神经根的过度挤压也可导致神经根受刺激,术后出现感觉异常。Tonosu等[9]曾报道3例此类患者,因工作套管对神经根或硬脊膜的过度挤压,导致相应神经根的下肢支配区域出现持续性麻木、短暂性肌无力现象。术后感觉异常发生后,应首先排除髓核残留,及时给予神经营养药物和合理的理疗有助于缓解症状。笔者的建议是:术中应仔细清晰地鉴别神经根与硬膜囊,旋管操作时尽量轻柔,避免暴力挤压刺激神经根和硬膜囊。
3.3 髓核残留
髓核残留的发生原因较多,一般与突出髓核的位置、手术入路、术者的熟练程度等相关。本研究发生3例(2.46%),考虑为术前MRI检查时忽略了游离髓核的存在,或术中探查未及时发现残留髓核所致。此3例均因残余髓核压迫神经根导致相关症状未解除或加重,再次行显微镜减压手术后好转。Choi等[10]曾报道了PETD手术的10228例患者,283例存在髓核残留,其中95例的出现原因是术中定位不当。避免髓核残留的关键是,术中减压完成后仔细探查残余碎片;此外,术前应仔细研读MRI片,如有髓核游离应高度重视,避免术中遗漏。但应注意,术中切勿为了避免髓核残留而过度摘除髓核组织,以免反复操作增加硬膜撕裂和神经根损伤的风险,只需神经根和硬膜恢复正常自然搏动即可[11]。
3.4 腹膜后血肿
脊柱内镜手术导致血管损伤的案例,既往已有报道。Chang等[12]曾报道显微镜减压术中出现左髂内动脉和静脉撕裂的案例,Sairyo等[13]也曾报道1例内镜术后发生硬膜外血肿的案例。本研究的1例系术中穿刺失误,导致椎间盘前方血管轻度损伤所致,经加压包扎和术后卧床休息3 d后,血肿已完全吸收。在PEID术中穿刺时,穿刺针切忌偏向椎体中份,同时术后应停止生理盐水冲洗,仔细观察术野是否仍有活动性出血;此外,对于存在出血倾向的患者,如肝硬化、血液疾病者,应高度警惕此类并发症。
3.5 椎间隙感染
现有文献报道的此类发生率为0.1~0.4%之间,多数由细菌感染所致[14]。与传统开放手术相比,PEID手术因创伤小,术中病原体侵入术野的可能性小,术后感染并不常见。Gu等[15]报道了1例腰椎内镜术后感染,发生率为0.47%。本研究发生椎间隙感染2例(1.64%),经积极行抗生素保守治疗后康复。对怀疑有椎间隙感染的患者,应尽早行血沉、C反应蛋白等指标检测,MRI在早期诊断中的参考价值有限,透视引导下穿刺抽吸行细菌培养具有较高的诊断价值。患者一旦确诊,应积极行抗生素治疗和卧床休息,有助于尽早康复;若患者症状和体征较严重,需予以椎间隙冲洗和引流,必要时需要开放性清创融合术治疗。
3.6 脑脊液漏
PEID手术中发生的脑脊液漏,与器械致硬膜损伤、椎管内粘连和手术粗暴等因素有关。多数硬膜撕裂发生于髓核摘除过程中,本研究发生的1例为术中髓核摘除时用力过猛,导致硬膜破裂,术中发现后,立即予明胶海绵覆盖,术后加压绷带处理,患者痊愈。临床上也有一些撕裂口微小、脑脊液渗漏量低的患者,因术中生理盐水持续冲洗,一般难以发现,但通常可自行愈合。对于硬膜粘连严重的患者,减压时应格外注意,切忌暴力操作;在髓核摘除时,避免过度抽拉,应严格控制髓核的进入深度,避免硬膜损伤;此外,工作套管应避免过度挤压硬脊膜。
现有文献中报道的PEID手术并发症种类较多,除本研究中提出的6类外,尚有导丝断裂[16]、癫痫发作[17]、硬膜外血肿[14]等。本研究手术开展的例次有限,所总结的14例并发症仅可起到“抛砖引玉”的作用,更深层次的总结讨论还有待收集大量高质量论文开展文献荟萃分析。
