PSI和CURB-65评分对艾滋病和非艾滋病社区获得性肺炎患者预后的临床评估价值*
2022-04-26付凯付永佳汪玲琴蒙达礼蒋忠胜
付凯,付永佳,汪玲琴,蒙达礼,蒋忠胜
(柳州市人民医院感染病科,广西柳州 545006)
社区获得性肺炎(community acquired pneumonia, CAP)是指社区环境中遭遇感染因子袭击而发生的肺部实质性炎症。全球每年有300 万人死于肺炎,已经超过其他感染性疾病的总和,包括肺结核、疟疾等感染[1]。由于部分临床医师对CAP 的严重程度预估不足,导致部分患者进展为更为严重的重症肺炎。重症肺炎作为内科系统多见的急危重病,其病情重,预后不良,病死率相对较高[2]。如何正确地评估CAP 病情的严重程度,从而选择相对应的诊疗计划显得尤为重要。肺炎严重指数(pneumonia severity index, PSI)和英国胸科协会改良肺炎评分(confusion, uremia, respiratory, BP,age 65 years, CURB-65)是目前临床使用比较广泛的CAP 病情严重程度评分系统,这两种评分系统在国内已经有了一些相关研究[3-4]。然而,关于这两种评分系统是否可用于艾滋病合并CAP,目前尚缺乏相关研究。艾滋病患者容易合并机会性感染,其中以肺部感染较为多见,特别是CAP,其病情进展快,且病死率高[5]。本研究通过把PSI 和CURB-65评分应用于艾滋病CAP 和非艾滋病CAP,旨在探讨PSI 和CURB-65 评分对艾滋病CAP 和非艾滋病CAP预后的临床评估价值。
1 资料与方法
1.1 研究对象
选取2015年10月—2018年6月柳州市人民医院住院的288 例艾滋病CAP 患者(A 组)和2017年10月—2018年8月于本院住院的201 例非艾滋病CAP 患者(B 组)为研究对象。A 组:男性204 例,女性84 例,平均年龄(54±15)岁;B 组:男性120 例,女性81 例,平均年龄(60±17)岁。CAP 的诊断标准参照中华医学会呼吸病学分会制定的2006年版《社区获得性肺炎诊断和治疗指南》[6],AIDS 诊断标准参照2015年版《艾滋病诊疗指南》[7]。排除标准:恶性肿瘤、医院获得性肺炎、长期使用免疫抑制剂或激素、活动性肺结核、预期为终末期患者、肺炎不是本次住院的主要原因者。本研究经医院医学伦理委员批准(2019-02-01),患者知情并签署知情同意书。
1.2 评分方法
回顾性收集所有患者新入院24 h 内的相关资料,包括基线资料(性别、年龄、CD4+T 细胞计数等)、生命体征、意识状态及实验室检查资料(血常规、凝血常规、肝肾功能、电解质、血气分析、血糖、胸片等),艾滋病CAP 患者均完善血培养。PSI 评分系统由一般基线特征、人口学数据、生命体征、实验室检查等共20 项评分指标组成,分为Ⅰ~Ⅴ级,根据分级选择不同的治疗方法[8]。PSI 评分的计分方法[9]见表1。CURB-65 评分系统是由年龄≥65 岁、呼吸频率>30 次/min、血尿素氮>7 mmol/L、收缩压<90 mmHg 或舒张压<60 mmHg、意识改变等5 项指标组成,每项1 分,总共5 分[10]。见表1。
1.3 预后判断与分组
观察时间起点为患者入院第1 天,终点为入院后第4 周。将A、B 组内观察期为4 周后的患者分成好转组和恶化组。好转组:观察期内患者的临床症状和血生化指标好转,患者痊愈出院或好转出院或继续在医院巩固治疗;恶化组:观察期内患者的临床症状和血生化指标加重,患者为未好转放弃治疗或在医院继续抢救治疗或死亡。
1.4 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料以均数±标准差(±s)或中位数和四分位数[M(P25,P75)]表示,比较用t检验或非参数检验(Mann-WhitneyU检验);计数资料以构成比或率(%)表示,比较用χ2检验;绘制受试者工作特征(ROC)曲线,两种评分的ROC 曲线下面积(AUC)的差异比较用Z检验。P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料
艾滋病CAP 患者中好转组和恶化组的性别构成、年龄、合并基础疾病、抗逆转录病毒治疗等比较,差异无统计学意义(P>0.05),好转组和恶化组的PSI 评分、CURB-65 评分、菌血症发生率、CD4+T 细胞计数比较,差异有统计学意义(P<0.05),恶化组的PSI 评分、CURB-65 评分及菌血症发生率高于好转组,CD4+T 细胞计数低于好转组。见表2。

表2 艾滋病CAP病情分组基本情况的比较
非艾滋病CAP 患者好转组与恶化组的年龄、PSI 评分、CURB-65 评分比较,差异有统计学意义(P<0.05),恶化组的年龄、PSI 评分、CURB-65 评分高于好转组。好转组和恶化组的性别构成比较,差异无统计学意义(P>0.05)。见表3。
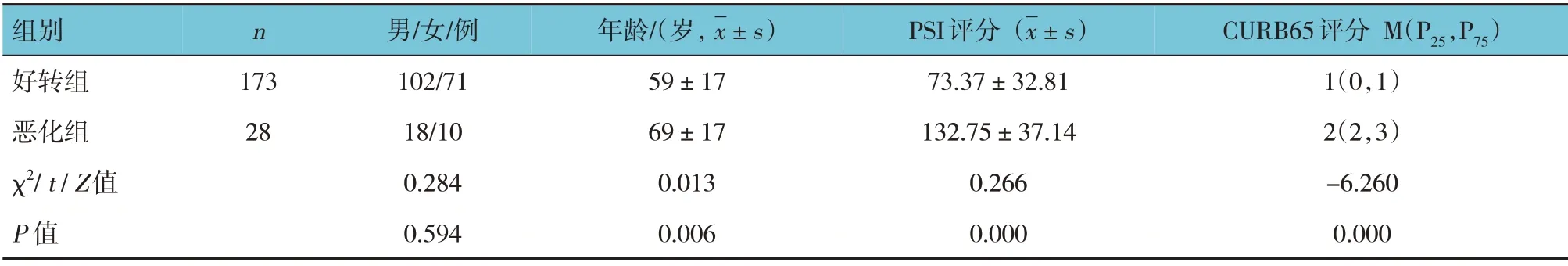
表3 非艾滋病CAP病情分组基本情况的比较
2.2 ROC曲线分析
采用PSI 和CURB-65 评分绘制A、B 两组的ROC曲线。A 组PSI 和CURB 评分的AUC 分别为0.672(95% CI:0.599,0.744)、0.603(95% CI:0.522,0.684);敏感性分别为67.14%(95% CI:0.549,0.779)、35.71%(95% CI:0.246,0.481);特异性分别为64.22%(95% CI:0.575,0.706)、85.78%(95% CI:0.804,0.901)。B 组PSI 评分、CURB-65 评分的AUC分别为0.863(95% CI:0.775,0.950)、0.848(95%CI:0.777,0.920);敏感性分别为85.71%(95% CI:0.673,0.960)、78.57%(95% CI:0.590,0.917);特异性分别为84.39%(95% CI:0.775,0.950)、79.19%(95% CI:0.724,0.850)。两组PSI 和CURB-65 评分的AUC 差异无统计学意义(Z=1.867 和0.443,P=0.062 和0.658)。见表4和图1、2。
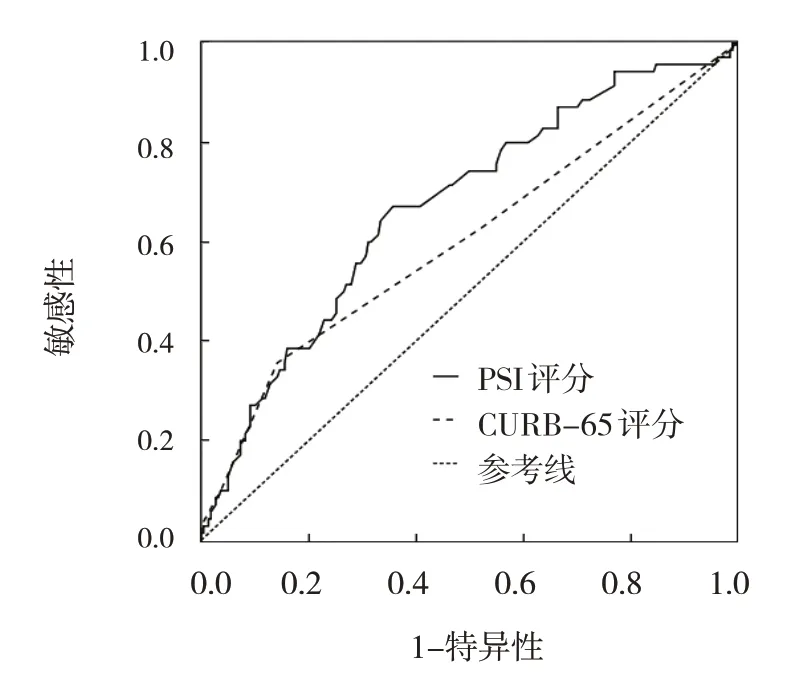
图1 PSI和CURB-65评分对艾滋病CAP患者临床预后预测的ROC曲线
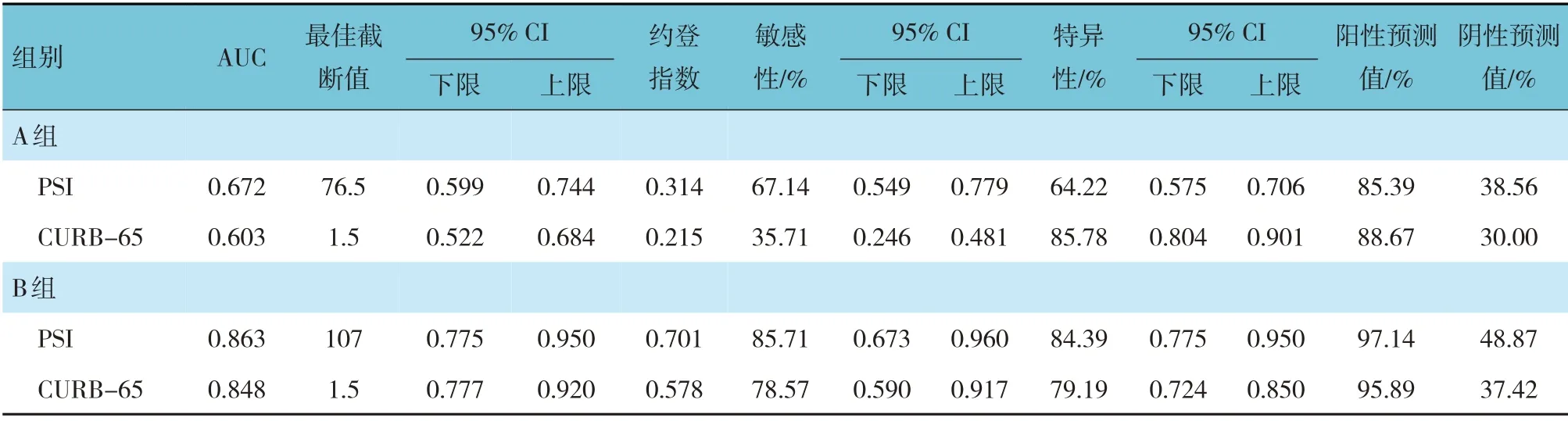
表4 PSI评分和CURB-65评分对艾滋病合并CAP和非艾滋病合并CAP患者临床预后的预测价值
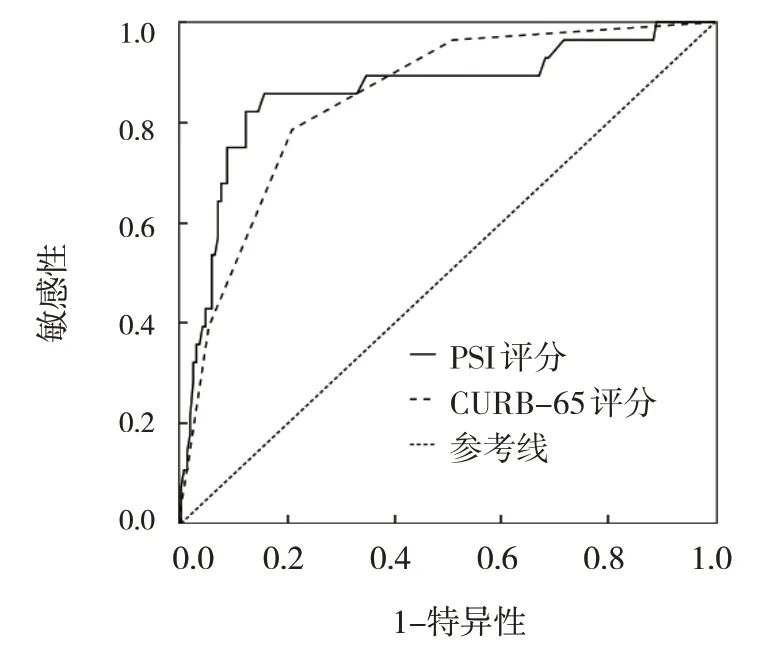
图2 PSI和CURB-65评分对非艾滋病CAP患者临床预后预测的ROC曲线
3 讨论
CAP 是肺部常见的疾病,发生于各个年龄段人群,且以老年人多见。近年来CAP 患者的病情越来越复杂化,需要临床医师判断病情严重程度。有研究[11]表明,老年人和高风险组人群住院费用及住院风险一直在上涨,这就需要准确地对患者进行相应的分级治疗,分级治疗不仅能有效地救治重症患者,还可以极大程度地节约医疗资源,避免过多的浪费。艾滋病是由感染人类免疫缺陷病毒(HIV)引起,由于其CD4+T 淋巴细胞减少,导致机体免疫功能严重受损,为机会性致病菌的感染提供了有利条件,从而容易造成肺部感染[12]。CAP仍是艾滋病患者高病死率的主要原因,且艾滋病并发细菌性肺炎的病死率高于非艾滋病人群[13]。美国共识指南也提出对CAP 患者早期判断危险程度和预后评估,对疾病的正确治疗具有重要意义[14]。
PSI 和CURB-65 评分系统目前已被多个CAP 权威指南推荐使用,应用最为广泛,能有效地帮助临床医师评估CAP 患者严重程度及其预后。PSI 评分系统根据评分值可分为Ⅰ~Ⅴ级。Ⅰ~Ⅲ级为低危组,具有较低的30 d 病死率,Ⅳ、Ⅴ级为高危组,病死率显著增加。通过此评分,低危组建议门诊或短期住院治疗,高危患者需接受住院治疗[9]。PSI 评分涉及面广,特别适用于病房对患者进行全面地判断,能够反映肺炎严重程度,还能评估其预后。CURB-65 评分较为简单,仅包括5 项指标,根据30 d 病死率可分为低危(0、1 分),中危(2 分),高危(3~5 分)。低中危患者可行院外或短期住院治疗,高危患者需住院治疗[10]。CURB-65 评分由于简单易操作,更加关注在急性感染方面的评估,特别适用于门诊、急诊的快速病情评估[15]。
本研究显示,非艾滋病合并CAP 患者恶化组的PSI 和CURB-65 评分、年龄高于好转组,可见年龄越大,其病情相对更严重。其ROC 曲线分析结果显示:PSI 评分的AUC 高于CURB-65 评分且均>0.8,但其差异无统计学意义,这和赵飞等[16]的报道一致,而一般认为AUC>0.7 有临床应用价值,0.5~0.7 应用价值较差。本文PSI 评分的敏感性为85.71%,特异性为84.39%,CURB-65 评分的敏感性为78.57%,特异性为79.19%,PSI 评分敏感性高于CURB-65,提示PSI 评分系统覆盖面比较广,更能够筛选出无潜在生命危险的非高危人群,这与MURILLO-ZAMORA 等[17]、但勇等[18]研究结果一致。但本文显示其PSI 评分特异性也高于CURB-65 评分,与相关研究结果不一致,其可能与研究纳入的非艾滋病CAP 患者均为住院患者有关,其阳性体征和各项指标可能表现更明显有关。但PSI 评分涉及参数多,且复杂,不适合急诊迅速评估病情[19]。PSI 评分预测非艾滋病CAP 患者预后的最佳诊断值为107 分,约登指数为0.701,高于CURB-65 的约登指数0.578,相关研究也证明了CURB-65评分预测预后的能力较弱,而PSI 评分系统对于CAP 患者预后具有预测价值[20-21],一项研究[22]表明PSI 评分对于肺炎患者严重分层及其死亡预测比CURB-65 评分更为敏感。
本研究显示,艾滋病合并CAP 患者好转组与恶化组在合并基础疾病、年龄、抗逆转录病毒治疗方面无差异,恶化组中PSI、CURB-65、CD4+T细胞计数、菌血症方面有差异。患者病情越重,其CD4+T 细胞计数越低,血培养阳性率越高,其可能与机体免疫力越低下,致病菌越容易突破血液屏障有关。有研究[23]发现其年龄、性别、WHO 临床分期及基线CD4+T 细胞计数、是否开始抗逆转录病毒治疗等因素都会影响艾滋病患者的预后。但是本研究结果显示PSI、CURB-65 两种评分单独预测艾滋病合并CAP 预后的应用价值非常有限(AUC<0.70),其原因可能是PSI 评分及其CURB-65 评分设计纳入研究对象时,已把HIV 感染者或艾滋病排除在外,没有考虑到免疫学因素在肺炎患者中的作用。GONZALEZ 等[24]发现对于免疫力低下的肺炎患者,PSI 评分和CURB-65 评分预测性能均不足。
综上所述,本研究显示PSI 评分和CURB-65 评分均能应用于评估非艾滋病CAP 患者的严重程度及其预后,以PSI 评分预测效能更佳,更适用于病房应用。对于艾滋病CAP 患者,PSI 评分和CURB-65 评分的临床价值均有限,到目前为止,国内外尚无可应用于艾滋病合并CAP 患者的评分系统,本研究的开展为日后其他学者设计专门应用于艾滋病肺炎患者的评分系统提供参考依据。
