腔内心电图f波形态变化在心房颤动患者PICC尖端定位中的应用研究
2022-04-21徐红霞金爱云
徐红霞,胥 喆,封 凤,王 铃,金爱云
浙江大学医学院附属第一医院,浙江杭州 310003
经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)是中长期静脉输液、危重症及反复化疗患者的最佳给药途径之一。文献报道PICC尖端的位置与堵管、化学性静脉炎、血栓、心律失常等并发症密切相关[1]。指南推荐安全性最佳的导管尖端留置位置为上腔静脉与右心房上壁交界连接点(cavo-atrial junction,CAJ)[2]。腔内心电图定位技术安全性高,无辐射,且能实时、精准、快速定位导管尖端位置,若置管过程中发现导管异位,可在不破坏手术野的情况下即时调整导管位置,因而被广泛应用。但腔内心电图技术适用于心电图正常有P波的患者,心房颤动患者因其心电图P波异常而未使用该项技术。但在临床PICC置管过程中可观察到心房颤动患者的腔内心电图中心房颤动波(f波)的波幅发生了类似于正常心电图P波波幅的变化,并且通过置管后胸部X线摄片定位,发现根据f波波幅的变化可初步判断导管尖端位置,现报告如下。
1 对象与方法
1.1 对象
2017年1月至2020年5月在浙江大学医学院附属第一医院进行PICC置管共计9 704例患者。本研究纳入标准为合并有心房颤动的PICC置管患者,共纳入221例,其中男129例、女92例,年龄33~108岁,平均(75.42±11.08)岁。置管主要原因为:长期输液124例(56.11%),静脉化疗80例(36.20%),长期静脉内营养17例(7.69%)。有PICC置管史34例(15.38%),无PICC置管史187例(84.62%)。本研究已通过医院伦理审批,编号 (2020)IIT快审第(794)号。
1.2 方法
1.2.1材料
前端修剪型PICC(4Fr,聚氨酯材质);PICC心电定位专用血管心电图机(型号:COMEN-C100),配带有鳄鱼夹的无菌连接导联线;便携式B型超声诊断仪(型号:SonoSite S-Nerve);PICC专用穿刺包及消毒用物等。
1.2.2PICC置管流程
主管医生开具PICC置管医嘱,患者或经授权的家属签署PICC置管知情同意书。置管人员为医院静脉治疗专科护士,均严格按照B超引导结合塞丁格技术操作流程,选择左侧或右侧上肢,经肘上贵要静脉或肱静脉置入PICC。置管步骤:护士充分评估患者状况,利用B型超声诊断仪选择穿刺血管,连接心电图机获得患者体表心电图;用2%葡萄糖酸氯己定消毒液消毒患者整只手臂,建立最大化无菌屏障;按PICC置管流程穿刺置管,穿刺成功后,根据体质量指数预测长度的方法修剪导管[3];预估导管送至右侧胸锁关节部位时,建立腔内心电图连接,边送管边观察f波变化情况;根据f波的改变调整导管置入长度,将导管保留在f波增幅最高处,妥善固定导管并记录;进行胸部X线摄片定位导管尖端。
1.2.3腔内心电图f波的获得和识别
置管前采用模拟标准肢体二导联,获得体表心电图(图1),观察f波的基础振幅。导管送至右侧胸锁关节刻度时,将右上肢导联线替换成无菌鳄鱼夹导联线,无菌鳄鱼夹夹住PICC内置支撑导丝尾端。心电信号通过导管内的导丝导出,在心电图机显示屏幕上可看到稳定持续的腔内心电波形。随着导管送入,f波平均波幅变高、变尖。以1 cm为单位缓慢送管,直至f波波形出现倒置或波幅再度降低(图2),往外撤导管,保留导管于f波平均波幅最高处(图3)。若导管送至预测长度时f波振幅没有增高,使用0.9%氯化钠注射液脉冲式冲管后用超声检查颈内静脉及前胸段腋静脉有无水流影,排除导管异位于颈内静脉或锁骨下静脉。
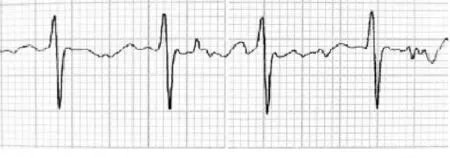
图1 体表心电图
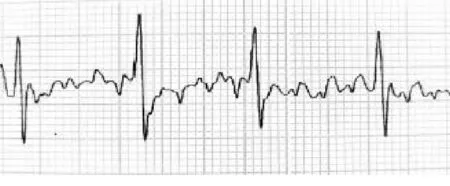
图2 f波波形改变时心电图
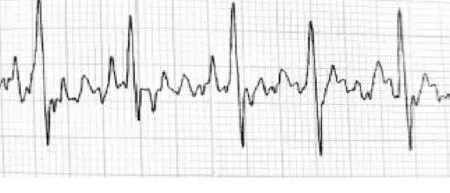
图3 f波波幅最高处时心电图
1.2.4胸部X线摄片对导管尖端理想位置的判断
根据胸部X线摄片,CAJ通常位于第三或第四前肋间,大约位于气管隆突下方两个胸椎体(0~4 cm)内[4]。本次研究以气管隆突作为判断导管尖端位置的影像学标志。
1.3 评价方法
以胸部X线摄片结果作为标准。测量1 s内f波的平均波幅,导管位于最佳位置的f波(f’)平均波幅,f波波幅的增加范围(f’-f)/f。
1.4 统计学方法
采用Excel 2010、SPSS 26.0对数据进行整理和分析,计量资料采用均数±标准差表示,计数资料采用例数、百分比表示。计算f、f’、(f’-f)/f以及(f’-f)/f的95%置信区间。
2 结果
2.1 PICC尖端位置
221例患者使用腔内心电图定位时,有203例患者出现f波平均波幅增高,18例患者f波波幅无明显改变。在f波波幅增高的203例患者中,导管尖端位置均进入上腔静脉,187例(92.12%)导管尖端处于最佳位置,位于气管隆突下2~4 cm处,但有1例患者导管走形异常,在同侧颈内静脉根部呈“又”字绕行后再前行至平气管隆突水平,经再次调整后导管尖端位于气管隆突下3 cm处;14例(6.90%)导管位置偏深,达气管隆突下4 cm以上,经胸部X线影像学软件测量后拔出相应长度;2例(0.99%)导管位置偏浅,位于气管隆突下0~2 cm处,因患者仅需常规补液治疗,故保留使用。在f波波幅没有明显改变的18例患者中,16例导管尖端位置理想;2例导管发生异位,1例异位进入对侧锁骨下静脉,1例在同侧腋静脉反折后前行至无名静脉。
2.2 PICC尖端位于理想位置的心电图特征
因心房颤动患者的f波特征为形态、大小不一。本次研究测量221例患者的1 s内f波的平均波幅为(0.017±0.005)mV,f’波平均波幅为(0.073±0.031)mV,(f’-f)/f为(3.541±2.643),95%CI:2.02~5.07。
3 讨论
3.1 心房颤动患者利用心电图定位PICC导管尖端位置的必要性
2018年我国心房颤动患病率为0.71%,75岁以上老年人患病率增至2.35%[5]。本研究资料显示,合并心房颤动的患者约占置管总人数的2.28%(221/9 704),平均年龄大于75岁,患者除心房颤动外可能患有多种合并疾病,需长期卧床或不适合活动。对于此类人群置入PICC时,使用胸部X线摄片定位存在延后性,不能在置管过程中及时发现导管有无异位,或进行床边摄片时图像欠清晰,导致阅片困难,影响导管尖端位置判断的正确性[6]。因此,对心房颤动患者行PICC置管操作时,选择无辐射,能实时、快速定位导管尖端位置的腔内心电图技术显得尤为重要。
3.2 心房颤动患者心电图定位的原理
腔内心电图技术通过P波振幅的变化来判断导管尖端位置。P波为心房除极波,其形态和振幅取决于探测电极与心房向量轴之间的相对距离。心房颤动患者心电图的特征性表现为P波消失,代之以大小、形状不同的f波,因此无法通过P波的特征性变化来判断导管尖端位置,但在置管过程中护士采用腔内心电图技术时观察到f波产生了类似于P波变化的规律,可能因心房颤动发生时心房肌除极向量大小不等、方向不一致、节律不规则,以致产生了波形、振幅、方向及间距不等的f波[7]。当导管进入上腔静脉,随着与心房向量轴间的距离越来越近,f波的波幅逐渐增高,当导管尖端到达CAJ处f波平均波幅达到最高;若导管继续深入,受与心房向量轴之间距离影响,f波平均振幅逐渐降低;若导管异位于上腔静脉外,则与体表心电图一致,f波无明显变化。本研究中,导管尖端位于上腔静脉下1/3段即气管隆突下2~4 cm的概率为92.12%(187/203),证实通过腔内心电图f波平均波幅的增高变化辅助心房颤动患者进行导管尖端定位是有效的。
3.3 心房颤动患者PICC置管时使用腔内心电图定位的局限性
心房颤动患者行PICC置管时,当腔内心电图出现f波的平均波幅较体表f波平均波幅增大时,可确认导管尖端进入了上腔静脉,排除异位于其他血管的可能,但不能排除尖端位置正常但走形异常的导管。本组有1例患者,腔内心电图中f波平均波幅已有增高,经胸部X线摄片定位导管尖端已进入上腔静脉,但导管走形发生异常,该导管在同侧颈内静脉根部反折后进入上腔静脉,尖端位置平第五胸椎水平。故护士应结合体表测量判断导管长度,再利用胸部X线摄片检查来确定导管放置于理想位置。心电图f波未发生改变但导管尖端位置正常的患者,可能与心房颤动持续时间有关,持续时间越长,心房发生电重构及组织重构,出现心房肌纤维化的可能性越大,心房肌细胞电生理特性改变可使左、右心房可激动的心肌细胞数量减少,从而在体表心电图上显示f波的振幅越低[8]。因此这部分患者表现为导管尖端位置正常但腔内心电图中f波的改变不明显。由于本研究样本量较小,还需要更多的临床资料来进一步研究确认。
