基于类淋巴系统机制治疗阿尔茨海默病的研究进展
2022-04-21路正钊路欣李峰
路正钊 路欣 李峰
中枢神经系统(central nervous system,CNS)通常被认为不包含淋巴管或淋巴循环,缺乏清除大脑代谢物的淋巴途径。类淋巴系统(glymphatic system)[1]和脑膜淋巴管的相继发现,证实大脑中存在着与淋巴系统相似的代谢废物清除途径。脑脊液可以经由血管周围间隙,将脑实质中的代谢废物定向运输到脑外颈深淋巴结进行清除,遂将此途径命名为类淋巴系统途径[2]。阿尔茨海默病(Alzheimer disease,AD)是一种存在异常蛋白清除障碍的疾病,类淋巴代谢通路的发现为AD提供了新的治疗靶点。本文回顾类淋巴系统的发现及其结构,并对影响类淋巴系统的相关因素及类淋巴系统在AD中的相关治疗进展进行综述。
1 类淋巴系统的结构与功能
类淋巴系统由脑脊液(cerebrospinal fluid,CSF)、血管周围间隙(又称Virchow-Robin腔)、水通道蛋白4(aquaporin 4,AQP4)及脑间质液(interstitial fluid,ISF)共同组成,在CNS中具有清除代谢废物的功能,其循环途径见图1[1]。
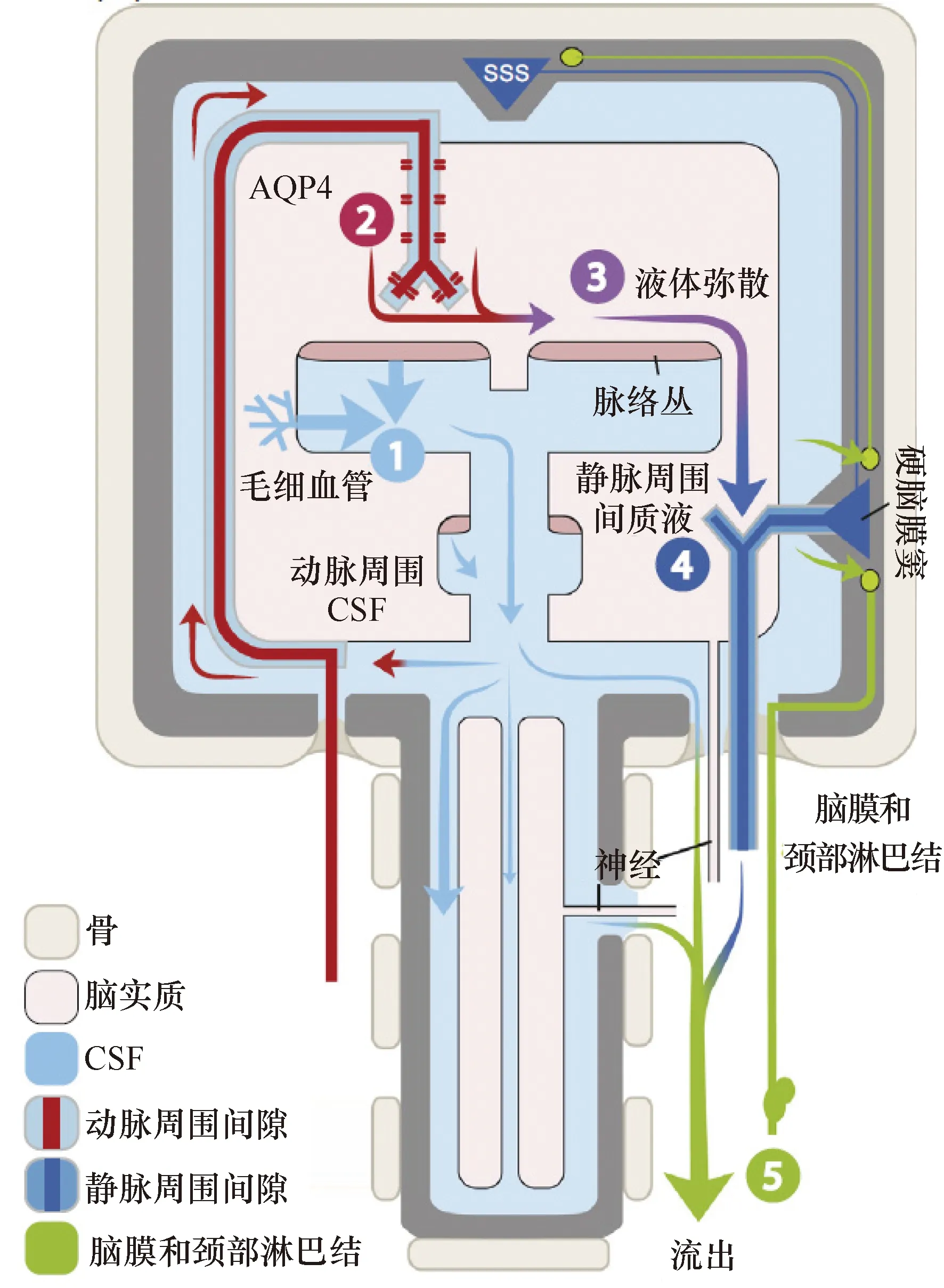
注:CSF:脑脊液;AQP4:水通道蛋白4;SSS:上矢状窦 图 1 类淋巴系统的循环途径[1]
在大脑皮层表面,脑动脉走行于蛛网膜下腔中,经由软脑膜包绕深入到脑实质中,延伸为穿支动脉。在软脑膜与穿支动脉之间形成的间隙称为血管周围间隙。蛛网膜下腔中的CSF可以进入到动脉周围间隙中,随后在血管壁搏动的驱动下,通过围绕在动脉周围间隙的星形胶质细胞终足膜上的AQP4[3],由血管周围间隙流入到脑实质中形成ISF的一部分〔此过程称为CSF的流入(CSF influx)〕。ISF在脑实质内进行弥散,分布到脑的各个区域。随后,部分ISF携带着脑实质中的代谢废物,经由星形胶质细胞终足膜上的AQP4蛋白,进入到静脉的血管周围间隙中,此过程称为ISF的流出(ISF efflux)。这些静脉周围间隙中的液体一部分直接进入脑膜淋巴管,另一部分先汇入硬脑膜窦,再进入脑膜淋巴管中,脑膜淋巴管中的液体最终流向颈深淋巴结,其中的代谢废物在颈深淋巴结中被清除[4]。
2 类淋巴系统与AD的关系
2.1 类淋巴系统在AD中的作用目前认为AD主要病理变化是β淀粉样蛋白(amyloid-beta protein,Aβ)和磷酸化tau蛋白在脑内的异常沉积,而蛋白清除途径受损是异常沉积的原因之一。目前已知的蛋白清除途径包括泛素-蛋白酶体系统,细胞自噬途径和经由血脑屏障(blood brain barrier,BBB)清除途径。近年研究发现类淋巴系统在大分子蛋白(如Aβ)的清除中也发挥着重要作用。
在过表达Aβ蛋白的AD小鼠模型中发现,Aβ在颈部和腋窝淋巴结中浓度很高,但在脾脏和其他外周组织中几乎检测不到,表明脑内Aβ可以进入到外周淋巴系统中进行清除。研究发现,在AD中向外周转运的Aβ减少,这与AD患者中的类淋巴系统功能降低有关[5];同时AD中存在脑膜淋巴管受损现象,也会影响脑实质中Aβ最终经颈深淋巴结清除。
2.2 影响类淋巴系统的因素近年来越来越多的实验证明,多种因素参与调控和介导了类淋巴系统的功能,进而影响了AD的疾病进程,下文介绍几类目前研究较多的影响因素。
2.2.1AQP4蛋白:AQP4蛋白是介导Aβ向脑外清除的关键蛋白之一。Rosu等[6]通过双光子显微镜发现Aβ通过星形胶质细胞上的AQP4蛋白进入到CSF,进而汇入到外周淋巴组织。在AQP4基因敲除的小鼠中,脑内可溶性Aβ增加了25%~50%,其机制并非是影响Aβ的合成或降解过程,而是通过减少CSF的流入和ISF的流出,使Aβ向脑外的清除减少[3]。
AD中存在着星形胶质细胞的极化(polarization)现象,表现为细胞上的AQP4移位,即终足膜上的AQP4减少,终足膜以外区域的AQP4增多[7],进而导致CSF-ISF交换障碍,脑中Aβ和磷酸化tau蛋白的清除异常。虽然存在磷酸化tau蛋白病理表现的AD小鼠模型中脑内AQP4的mRNA与蛋白表达增多,但由于AQP4移位,类淋巴系统对磷酸化tau蛋白的总体清除下降,进而可能增加tau蛋白在神经元间的累积分布,促进疾病的进展[8]。
2.2.2自然睡眠和麻醉状态:在自然睡眠和麻醉状态下,Aβ可以通过类淋巴系统进行清除。Xie等[9]发现在自然睡眠状态下,CSF-ISF的对流交换显著增加,类淋巴系统清除代谢废物的功能增强,同时观察到CSF-ISF的液体交换主要发生于非快速动眼期(non-rapid eye movement,NREM)中的慢波睡眠(slow wave sleep,SWS)期。临床试验发现,急性睡眠剥夺会导致健康成人的右侧海马和丘脑的Aβ负荷显著增加,同时,小鼠过表达AQP4可以改善慢性睡眠剥夺所导致的代谢废物异常累积,这表明睡眠参与了类淋巴系统对异常蛋白的清除过程。因此,激活类淋巴系统的清除功能以清除大脑在清醒时所产生的神经毒性废物可能是睡眠的功能之一。
麻醉剂的使用同样会影响类淋巴系统。研究表明,处于麻醉状态的小鼠的类淋巴系统功能增强。但另一项实验显示,清醒时小鼠CSF循环相对活跃,而大剂量麻醉剂会抑制CSF循环与类淋巴系统引流[10]。关于麻醉剂的种类、剂量、麻醉方式及标志物的分子大小等对于类淋巴系统的影响目前所知甚少,还有待进一步探索。
2.2.3去甲肾上腺素系统:越来越多研究表明,去甲肾上腺素系统可以调控类淋巴系统的功能。去甲肾上腺素的脑内浓度与类淋巴系统的蛋白清除速率成负相关,与脑间质空间体积成负相关。当去甲肾上腺素系统被抑制时,去甲肾上腺素浓度降低,使得星形胶质细胞体积减小,脑间质空间可扩大60%,CSF与ISF有更充分的空间进行对流交换,类淋巴系统清除Aβ功能增强。当去甲肾上腺素浓度升高时,作用于肾上腺素能β受体,使星形胶质细胞体积增大,脑间质空间减小,类淋巴系统清除Aβ功能减弱[11]。上述观点目前尚存在争议。有研究显示,在高碳酸血症小鼠中,血管舒张可能会减缓血管周围的CSF-ISF交换[12],这表明小动脉扩张可以减少血管周围间隙的体积。另有研究显示,去甲肾上腺素系统抑制的同时会使脑血管的小动脉扩张[13],而CSF-ISF交换正是沿着这些间隙进行的[2]。这种血管舒缩性的改变对血管周围CSF-ISF交换的调节作用可能是未来研究的一个重要方向。
2.2.4动脉搏动:动脉搏动为类淋巴系统中液体的流动提供了驱动力。早在类淋巴系统概念提出之前即有研究表明,心脏收缩为CNS血管周围间隙的液体流动提供了动力。Iliff等[14]对小鼠脑血管的平均搏动率进行测量,并评估了荧光剂进入和流出脑实质的速率,结果发现颈内动脉结扎使动脉搏动率明显降低(50%),同时血管旁CSF-ISF交换速率减缓,而多巴酚丁胺使动脉搏动率提高了60%,同时血管旁CSF-ISF交换速率增加。这些发现表明,脑动脉搏动是CSF流入脑实质和在脑实质弥散的关键驱动因素之一。
2.2.5其他:其他影响类淋巴系统功能的因素还包括脑膜淋巴管[15]、动物体位[16]、分流术[17]、光生物调节[18]等,但目前对于这些因素的研究较少。
3 AD中类淋巴系统相关的治疗方式
3.1 影响AQP4的药物
3.1.1人类脐带血细胞(human umbilical cord blood cells,HUCBC)移植:AD模型研究显示,HUCBC输注可以改善AD小鼠模型的运动和认知功能、延缓AD病理进程。HUCBC移植治疗可使AQP4、microRNA-126(miR-126)表达增加。其中miR-126是一种分泌因子,在调节内皮细胞功能、促进血管生成方面发挥重要作用。HUCBC移植同时使转化生长因子-β(transforming growth factor-β,TGF-β)表达减少,抑制TGF-β增加引起的脑血管硬化,进而促进了通过血管周围途径的脑代谢废物清除,显著改善了类淋巴系统功能[19],使经由此途径清除的Aβ增加,脑中的淀粉样斑块负荷减低。
3.1.2多不饱和脂肪酸(polyunsaturated fatty acids,PUFAs):越来越多证据表明,增加PUFAs摄入可能对脑血管疾病、神经退行性疾病(如AD)有预防与治疗作用,其机制可能与降低大脑葡萄糖转运体1(glucose transporter 1,GLUT1)表达、增加Aβ经由BBB途径清除、改善类淋巴系统功能有关。
PUFAs可以通过改善AQP4的功能来改善小鼠的类淋巴系统功能,N-3多不饱和脂肪酸(n-3 PUFAs)中的二十二碳六烯酸与亚麻酸都显示出对APQ4的改善作用。通过胶质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)抗体和AQP4抗体对星形胶质细胞上的AQP4进行定位,fat-1转基因(可额外增加体内n-3 PUFAs产生)小鼠与补充鱼油的野生鼠均可以抑制Aβ诱导的AQP4的移位与脑内Aβ清除增加,表明内源或外源性补充n-3 PUFAs均可增强CSF-ISF对流交换,使类淋巴系统途径的Aβ清除增加[20]。
3.2 促进睡眠药物与麻醉类药物
3.2.1褪黑素:褪黑素是一种与昼夜节律同步的神经激素,其可以延长睡眠时间,提高睡眠质量,改善昼夜节律紊乱,同时褪黑素与AD的进展紧密相关。临床试验表明褪黑素对轻、中度AD患者的认知功能有明显改善,其可能作用机制之一是睡眠中经由类淋巴系统途径清除的Aβ增加[21]。
3.2.2麻醉剂:麻醉剂对类淋巴系统的影响,目前还存在争议。有实验表明氯胺酮/赛拉嗪对类淋巴系统的CSF脑外引流促进作用大于右美托咪定,但也有实验表明氯胺酮/赛拉嗪、异氟烷等对CSF流动、CSF-ISF对流交换有抑制作用[10]。这些研究的结果差异可能与实验动物模型的不同有关。
3.2.3其他:食欲素受体拮抗剂是一类新兴的促睡眠药物,莱博雷生(lemborexant)已被证明可以改善入睡困难型失眠和保持睡眠障碍性失眠[22],目前,一项探究莱博雷生对于类淋巴系统功能影响的临床试验正在日本启动[23]。生物钟靶向药物,如川陈皮素(nobiletin),为时钟调节基因REV-ERBs的拮抗剂,也被证明可以延缓APP/PS1小鼠中AD的病理进程,但目前还缺少相关实验探究时钟调节基因影响类淋巴系统的具体分子机制。
3.3 去甲肾上腺素受体拮抗剂此类药物主要代表为右美托咪定,是一种选择性α2-肾上腺素能激动剂,静脉或鞘内注射右美托咪定可以增加小分子药物从CSF向脑实质的运输。之前理论认为,右美托咪定通过诱导睡眠增强淋巴系统功能,而另有实验证明,右美托咪定+低剂量异氟醚组的大鼠CSF与ISF之间的物质交换速率较单独异氟醚麻醉大鼠增强32%,表明右美托咪定不单纯通过诱导睡眠,还可以通过其他机制影响类淋巴系统,其中之一即抑制去甲肾上腺素分泌[24],但此实验存在争议,因测量脑电图时需在脑内放置电极片,而电极片可能引起脑膜淋巴管增生,进而增强类淋巴系统的引流[25],因此还需进一步排除此因素的干扰。
3.4 促进血管动力的药物
3.4.1西洛他唑:西洛他唑是一种Ⅲ型磷酸二酯酶(phosphodiesterase,PDE)抑制剂,目前用于缺血性脑卒中和周围血管疾病的二级预防,回顾性研究发现西洛他唑还可以降低脑血管病人群痴呆的风险,提高轻度认知障碍人群的认知水平[26]。脑内有Aβ沉积的患者的血管平滑肌细胞中PDE-3表达上调,西洛他唑通过抑制PDE-3上调,抑制周细胞和血管平滑肌细胞的变性,提高血管顺应性,促进血管周围可溶性Aβ1-40的引流,从而改善患者认知功能障碍。
此外,西洛他唑还可能通过增加脉搏频率、延长脉搏持续时间来增强CSF流动的驱动力,同时,也可以通过促进淋巴内皮的增殖加快淋巴流动,来增加脑膜淋巴管的淋巴引流,增强类淋巴循环的清除功能[27]。
其他磷酸二酯酶抑制剂,如咖啡因[28]、咯利普兰[29]、优克那非[30-31]、他达拉非[31]、西地那非[32]也均可增加脑血管Aβ清除、改善认知障碍,具体机制还有待进一步研究。
3.4.2丁基苯酞:丁基苯酞是一种常用的神经保护药物,可以缓解轻中度AD患者的认知障碍[33]。丁基苯酞可以增加星形胶质细胞终足膜上的AQP4数量,抑制AQP4的移位,从而增强类淋巴系统对于Aβ的清除,改善认知功能。丁基苯酞也可通过增加脑血管搏动,促进Aβ向血管周围间隙流动,同时这一作用可以被普萘洛尔抑制[34]。
3.4.3氯沙坦:氯沙坦是血管紧张素Ⅱ受体拮抗剂类的抗高血压药物。近些年逐渐发现其对部分CNS疾病也存在药理学作用,如氯沙坦可以降低卒中型自发性高血压大鼠(spontaneous hypertensive rat-stroke prone,SHRSP)血管周围的Aβ负荷。氯沙坦可以增强血管内皮生长因子(vascular endothelial growth factor,VEGF)的作用,而VEGF对脑血管具有双向作用,既可增大血管通透性、损害代谢物清除的BBB途径,又可改善血管内皮功能,从而提高血管顺应性,增强动脉搏动的传播,为CSF的流动提供驱动力,促进Aβ流入血管周围间隙进而被清除[35]。
综上,类淋巴系统作为AD研究的新型靶点,受到越来越多的关注。但目前的研究主要集中于小型临床试验与动物组织学层面,缺少成熟的、大规模临床试验研究,特别是缺少分子机制水平的深入探讨。目前对于食欲素受体拮抗剂和去甲肾上腺素受体拮抗剂等药物的研究较少,同时针对时钟调节基因、APQ4基因的药物也可能成为治疗AD药物的方向。总之,类淋巴系统是脑内清除代谢废物的重要途径,其发现为AD的治疗开辟了新的道路,更深入的机制探究和应用仍有待进一步开展。
