胸腔镜食管癌切除术联合管状胃-食管吻合术治疗老年食管癌的效果观察
2022-04-20翟立强陈振岗
翟立强 陈振岗
(天津市宝坻区人民医院肿瘤科,天津市 301800)
食管癌居世界癌症死亡顺位的第六位且预后较差,而我国是世界上食管癌多发的地区之一,随着人口老龄化进程的加快,每年新发的食管癌患者占全世界新发患者的50%[1-2]。食管癌的治疗目前主要是以外科手术为主的综合治疗,解剖上依据食管的行程可将其分为颈部、胸部和腹部三段。因食管位于身体中线附近,因此对食管癌的手术路径、手术方式、吻合方式、淋巴结清扫等问题一直没有统一标准[3]。胸腔镜手术具有创伤小、疼痛轻、恢复快等优势,适合食管癌早期及耐受能力差的老年患者[4]。食管切除术后的消化道重建是食管手术的主要挑战之一,其后的长期和短期效果与消化道重建密切相关[5],因此寻找具备个体化及创新性的手术技术对改善老年患者预后至关重要。本研究探讨老年食管癌治疗中应用胸腔镜食管癌切除术联合管状胃-食管吻合术的临床疗效。现报告如下。
1 资料与方法
1.1 一般资料 将2017年1月至2019年12月我院肿瘤科收治的126例老年食管癌患者纳为研究对象,利用随机数字表法分为对照组和观察组,各63例。其中对照组男45例,女18例;年龄60~75(68.35±12.69)岁;病理类型为鳞癌39例,腺癌24例;TNM分期Ⅰ期29例,Ⅱ期30例,Ⅲ期4例。观察组男42例,女21例;年龄60~77(69.15±12.83)岁;病理类型为鳞癌37例,腺癌26例;TNM分期为Ⅰ期25例,Ⅱ期30例,Ⅲ期8例。两组患者性别、年龄、病理类型、TNM分期等一般资料比较,差异无统计学意义(均P>0.05),具有可比性。纳入标准:(1)经病理学等检查确诊为食管癌;(2)首次确诊为食管癌;(3)符合国际肿瘤TNM分期,且在Ⅲ期以内;(4)心、肝、肺等脏器功能正常;(5)临床资料完整且患者对本研究知情同意。排除标准:(1)非原发性食管癌;(2)肿瘤出现远处转移;(3)酗酒或过度肥胖;(4)有胸部手术史;(5)依从性差、有手术禁忌证。本研究已获得医院医学伦理委员会批准。
1.2 方法 所有患者均行胸腔镜食管癌切除术。手术操作过程:患者取侧俯卧位,行静脉复合麻醉与单腔气管插管,建立人工气胸后(维持8 mmHg压力),分别于患者右侧腋前线第6肋间、腋前线第3肋间、腋前线第7肋间做2~3 cm 切口作为观察孔、操作孔及辅助操作孔,置入胸腔镜并检查患者的肿瘤情况,电凝钩将食管纵隔胸膜切开,注意提醒巡回护士开放胸腔引流瓶,避免腹腔内的气体压力对肺及心脏造成压迫。游离切除肿瘤周围食管,清扫食管胸上、中、下旁和隆突下及左右喉返神经旁淋巴结,清点无误后,对胸腔进行冲洗,放置胸腔闭式引流管,关闭trocar孔。
1.2.1 对照组 行食管胃弓上吻合术重建消化道。手术操作过程:切开膈肌后,将胃游离至幽门,对胃左动脉、右动脉、短动脉及胃网膜左动脉的近端(2~3支)做结扎后切断,部分食管和贲门均按食管切除术标准切除(上下缘与肿瘤距离≥5 cm)。将胃上提到主动脉弓上,机械法将胃底部与颈段残端食管吻合后,缝合吻合口。予患者以平卧式,于其腹部上中部做切口行腹部手术,使用上述方法游离胃部,手术操作严格按照规范操作要点进行,完成腹部手术后,将胃体提到左颈部与颈部食管进行吻合。
1.2.2 观察组 行管状胃-食管吻合术重建消化道。手术操作过程:切开膈肌后,将胃游离至幽门,注意对胃右动脉幽门支及胃网膜右动静脉的保护。于残胃幽门上方约3~5 cm处以线性切割闭合器沿胃小弯侧对残胃进行裁剪,制成长10~15 cm、管径2~3 cm的管状胃。于胃小弯胃角处出发,利用吻合器沿胃小弯侧和胃大弯平行的曲线进行缝合至胃底,并清扫腹部区域肿大淋巴结。最后将管状胃体沿食管床上提到颈部与颈段食管行食管胃吻合术。
1.3 观察指标 (1)观察记录两组患者的临床指标(手术时间、住院时间、术中出血量、术后引流量);(2)记录两组患者治疗前后胃功能指标(胃蠕动频率、胸胃收缩压和舒张压)和肺功能指标[肺活量(vital capacity, VC)、呼气流量峰值(peak expiratory flow, PEF)、第一秒用力呼气容积占预计值百分比(forced expiratory volume in one second percent predicted, FEV1%pred)]。胃功能指标以XDJ-S8C型消化道动力检测仪(上海寰熙医疗器械有限公司)检测,肺功能指标以肺功能检测仪(济南好来宝医疗器材有限公司,型号:FGC-A+)检测。(3)观察记录两组患者不良反应(声带麻痹、肺部感染、切口液化、放射性食管炎、吻合口瘘)发生情况;(4)生存率及复发率。在合适时间对所有患者进行不定时电话或者门诊随访,随访内容为近期是否有胃灼热、反酸、腹痛、恶心等症状,以及服用药物等情况,随访截止时间为2020年8月。
1.4 统计学分析 采用SPSS 23.0统计学软件分析数据,计数资料用例数和百分率[n(%)]表示,组间比较用χ2检验;计量资料用均数±标准差(x±s)表示,组间比较用两独立样本t检验,组内比较采用配对t检验;生存分析采用生存函数Kaplan-meier法。以P<0.05代表差异有统计学意义。
2 结 果
2.1 临床指标比较 观察组患者的手术时间、住院时间、术中出血量、术后引流量显著短/少于对照组,差异均具有统计学意义(均P<0.05)。见表1。

表1 两组患者的临床指标比较 (x±s)
2.2 胃功能及肺功能指标比较 治疗前,两组患者的胃功能指标(胃蠕动频率、胸胃收缩压、胸胃舒张压)及肺功能指标(VC、PEF、FEV1%pred)比较差异均无统计学意义(均P>0.05);治疗后,两组患者胃蠕动频率、胸胃收缩压、胸胃舒张压、FEV1%pred均较治疗前下降,VC、PEF均较治疗前升高,观察组上述指标水平均高于对照组(均P<0.05)。见表2、表3。

表2 两组患者的胃功能指标比较 (x±s)
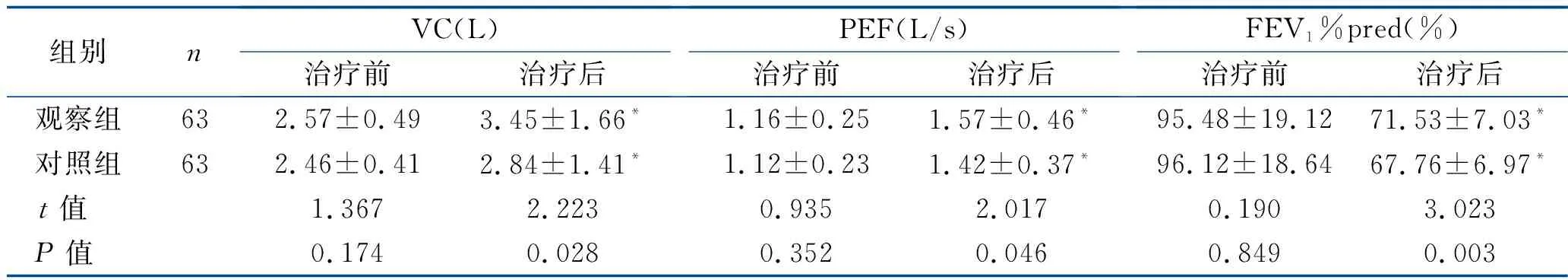
表3 两组患者的肺功能指标比较 (x±s)
2.3 不良反应 对照组患者中发生声带麻痹7例、肺部感染2例、切口液化8例、放射性食管炎3例、吻合口瘘5例,不良反应发生率为39.68%(25/63);观察组中发生声带麻痹3例、肺部感染1例、切口液化4例、放射性食管炎2例、吻合口瘘1例,不良反应发生率为17.46%(11/63),两组比较差异具有统计学意义(χ2=7.622,P=0.005)。所有患者均经对症治疗后症状缓解,无严重不良事件发生。
2.4 生存率及复发率 截至随访日期,126例患者随访时间为1~44个月,观察组的生存率为73.02%(46/63),对照组的生存率为63.49%(40/63)。Kaplan-meier法分析结果显示,观察组与对照组的预后情况差异无统计学意义(χ2=1.499,P=0.221),见图1。观察组复发率为12.70%(8/63),明显低于对照组的26.98%(17/63),差异有统计学意义(χ2=4.042,P=0.036)。
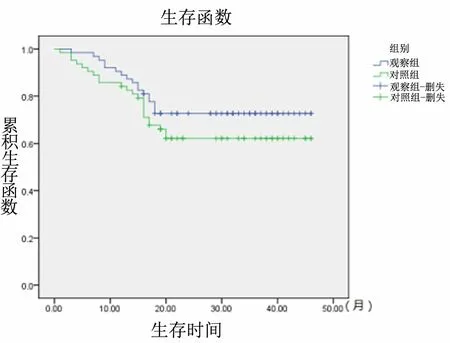
图1 两组患者的Kaplan-meier生存曲线
3 讨 论
研究表明[6],食管癌主要好发于40岁以上人群,吸烟者比不吸烟者患食管癌的风险增高3~8倍,饮酒者增加7~50倍,40%左右的患者年龄在60岁以上,且男多于女。早期食管癌的症状不明显,敏感度不高的中老年人很难意识到患病,除了吞咽粗硬食物可能会引起轻微不适,其他正常饮食几乎不受影响;中晚期患者的主要症状是吞咽困难,刚开始难以吞咽粗硬食物,逐步发展到难以吞咽粥、水等流动性食物,表现为消瘦、脱水、虚弱、精神不济体征[7-8]。迄今为止,手术切除是最基本也是最有效的根治性治疗方式。
老年患者的机体免疫力较低,不易耐受放化疗,微创胸腔镜手术具有术中出血少、创伤小、手术流程优化、手术时间和住院时间短等优势。只要在术前积极雾化、化痰治疗,进行肺功能的锻炼,输注营养液改善营养状况,老年食管癌患者行微创胸腔镜食管癌切除术的近期、长期预后与年轻患者相当[9]。食管切除术后消化道重建是食管手术的主要挑战之一,传统采用食管胃弓上吻合术、全胃代食管方式进行消化道重建,虽然具有取材方便、手术操作简单、血供良好的优点,但也出现了较严重的缺陷,例如术后胸胃扩张,占据胸腔,压迫肺部,影响心肺功能;胸腔胃容积过大,食管缩短,易导致胃液和食物潴留等[10]。国际公认的消化道重建基本原则为重建后具备正常消化道生理功能,能够维持患者营养状态和保证其生活质量。
本研究结果显示,与食管胃弓上吻合术相比,食管切除术后采用管状胃-食管吻合术进行消化道重建,大大缩短了手术和住院时间,减少了出血量和引流量,同时可改善胃功能及肺功能。可能的原因是管状胃-食管吻合术操作方便,克服了角度和操作空间受限的问题,提供了更多操作空间,从而缩短手术时间。管状胃-食管吻合术最大限度地保留胃功能,管状胃的直径和食管相近,促进了食管内食物的蠕动,避免发生胃潴留,减少了食物反流现象的发生。另外管状胃保留了胃大弯的绝大部分,从而缓解了吻合口张力,降低了出血风险。同时患者术后疼痛轻、心肺并发症少,故术后恢复快,因而住院时间较短。管状胃在胃血供不变的情况下,切除胃小弯侧和贲门,使残胃血供更为丰富,有利于吻合口愈合,消除吻合后吻合口张力。采用管状胃-食管吻合术的优点:一方面管状胃的形态与食管相近,易于放置在食道床上,由于扩张空间较小,对纵隔与肺的压迫感较轻,术后对心肺功能影响较小,减少呼吸、循环系统并发症发生。另外管状胃在功能上也与食管相似,限制了术后胃膨胀,缩短食物潴留时间,管状胃比全胃体积小,胃收缩压高及蠕动频率快使得排空更有效率[11-12]。另一方面术中切除了胃小弯部分组织,降低胃酸分泌,避免术后发生胃溃疡;切除小弯侧淋巴、脂肪组织,利于降低肿瘤复发率,改善预后[13-14]。本研究对所有患者进行随访,结果发现观察组复发率显著低于对照组,两组生存率差异无统计学意义。但由于本研究样本量较小、随访时间较短,后期需增大样本量及增加随访时间进一步验证。
综上所述,食管切除术后联合管状胃-食管吻合术,可缩短手术时间及患者的住院时间,较好地优化了临床各项指标,改善胃功能及肺功能,安全性较好,值得临床推广普及。
