女性生殖道疾病HPV感染型别的对比分析
2022-04-20孙大伟耿建祥赵光明王晨亮张守成叶晓霞杨永国
孙大伟,黄 健,耿建祥,赵光明,刘 标,王晨亮,张守成,叶晓霞,杨永国
0 引 言
人乳头瘤病毒(human papillomavirus, HPV)是一类庞大异族性家族微小的环状DNA病毒,它们主要通过性传播的方式感染人体的黏膜和皮肤上皮细胞,引发人类的各种良、恶性病变。临床上,HPV可分为高危型人乳头瘤病毒(high-risk human papillomavirus, HR-HPV)和低危型人乳头瘤病毒(low-risk human papillomavirus, LR-HPV)两类,一般LR-HPV常诱发人体的低级别上皮内瘤变、生殖器疣类病变等,而HR-HPV则可导致人体的高级别上皮内瘤变、癌性病变[1-4]。因HPV型别众多,其分布存在着种族和地域的差异性,分析我国各地女性生殖道的尖锐湿疣、上皮内瘤变、癌性病变组织中HPV感染型别及出现频率次数,有利于此类患者疾病的诊断、治疗及随访。本研究对女性生殖道上皮6种病变组织中HPV感染型别的排序及分布状况进行分析。现报道如下。
1 资料与方法
1.1 一般资料收集2000年1月至2021年3月南京市妇幼保健院、南京市大厂医院、南京市中医院、南京市江宁医院、南京市梅山医院、常熟市中医院、靖江市人民医院、扬州市洪泉医院、苏州市第九人民医院、徐州市沛县人民医院、苏州市市立医院东院、扬州市江都人民医院、九江市第一人民医院、安庆市第一人民医院、马鞍山市中心医院、当涂县人民医院、宁波市鄞州人民医院、乐清市妇幼保健院、临沂市肿瘤医院病理科的病理组织形态学诊断为女性外阴尖锐湿疣患者248例,年龄为14~69岁,平均31.02岁;宫颈尖锐湿疣患者144例,年龄为19~75岁,平均32.86岁;宫颈上皮内瘤变(cervical intraepithelial neoplasia, CIN)1级病变患者281例,年龄为24~71岁,平均43.71岁;CIN2级病变患者172例,年龄为24~70岁,平均44.27岁;CIN3级病变患者209例,年龄为23~74岁,平均43.60岁;宫颈鳞癌患者456例,年龄为25~87岁,平均53.03岁;共计1510例女性生殖道上皮6种病变患者。由一位病理科副主任医师和一位主治医师根据WHO(2003年)妇科肿瘤组织学的分类标准进行复片,并复习其临床病理资料。
1.2 方法
1.2.1 仪器与试剂PCR仪为美国Life Technology公司生产的ABI7500型,高速冷冻离心机为德国eppendorf公司生产的5810 R型,-20 ℃冰箱由青岛海尔有限公司生产。26种HPV基因分型检测试剂盒(用于科研)由湖南省圣湘生物技术有限公司提供。
1.2.2 标本的采集先除去所有受检的石蜡组织周围多余的石蜡,再将其石蜡组织切成厚约10 μm的蜡片,切5~8片。用无菌性镊子将蜡片夹入小离心管中,编号后待检。随后,用次氯酸钠溶液的棉球对用过的刀片及镊子各擦拭3次。
1.2.3 DNA的提取将所有装有组织蜡片的待测小离心管取出,按照DNA提取说明书的实验步骤,规范操作,分批提取DNA溶液。得到所有提取好的DNA溶液,分批从其DNA溶液中取5 μL液体,上荧光定量PCR仪,行DNA扩增,扩增完成后,读取每一份检测样本的循环值(CT值),CT值低于或者小于39为阳性值(分7个检测管,其中6个管都有4个不同的荧光标记物代表不同的HPV型别,1个管有2个不同的荧光标记物代表不同的HPV型别再加上一个内标荧光标记物)。HPV检测型别,低危型:6、11、40、42、43、44、54、55、57型,高危型:16、18、31、33、35、39、45、51、52、53、56、58、59、66、67、68、73型。
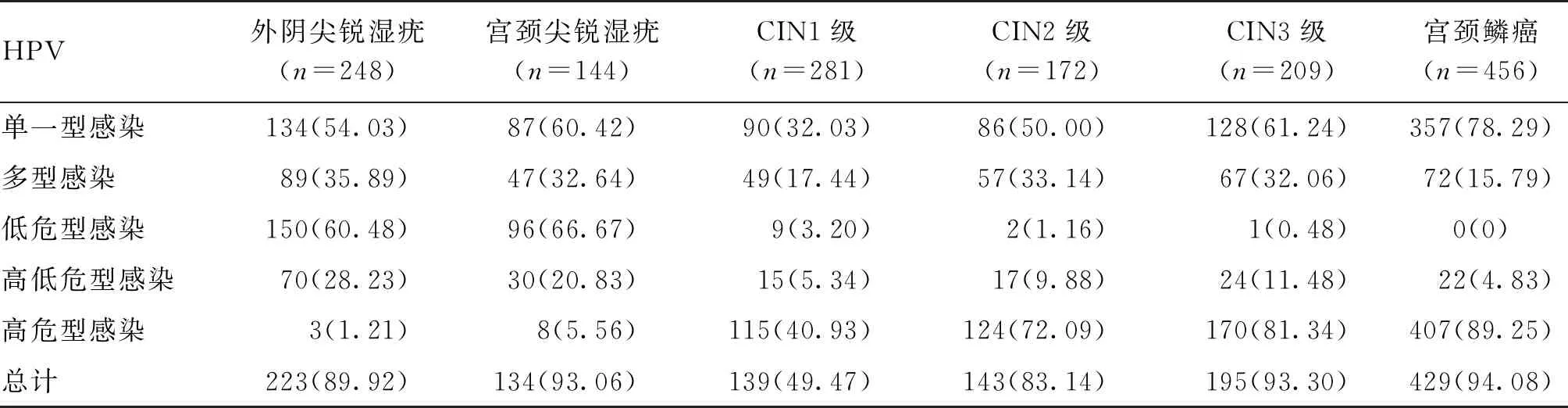
表2 女性生殖道上皮6种病变患者的HPV感染人数[n(%)]
1.3 统计学分析HPV感染率及各种HPV型别的比例应用HPV分型统计软件(由南京倍宁医疗器械有限公司提供)进行分析,对分析出来的相关数据,应用统计软件包SPSS 13.0对相关数据进行统计学处理,计数资料采用百分率(%)表示,采用χ2检验比较, 以P≤0.05为差异有统计学意义。
2 结 果
2.1 女性生殖道上皮6种病变患者HPV感染的状况女性生殖道上皮6种病变患者中26种HPV感染型别出现总频率次数(低危型频率次数、高危型频率次数,对多型HPV感染者,各型别重复计算)见表1;HPV总感染率、单一型、多型、低危型、高低危型、高危型HPV感染人数及感染率见表2。
2.2 女性生殖道上皮6种病变患者中高危型HPV感染率的比较外阴尖锐湿疣患者、宫颈尖锐湿疣患者高危型HPV感染率分别与CIN1~3级病变、宫颈鳞癌患者的高危型HPV感染率比较,差异有统计学意义(P<0.05);CIN1级病变患者高危型HPV感染率分别与CIN2级病变、CIN3级病变、宫颈鳞癌患者的高危型HPV感染率比较,差异有统计学意义(P<0.05);CIN2级病变、CIN3级病变、宫颈鳞癌患者的高危型HPV感染率两两分别比较,差异无统计学意义(P>0.05)。从外阴尖锐湿疣、宫颈尖锐湿疣患者到CIN1级病变、CIN2级病变、CIN3级病变患者,再到宫颈鳞癌患者,随着病变程度的增加,高危型HPV感染率也随着增加。见表2。
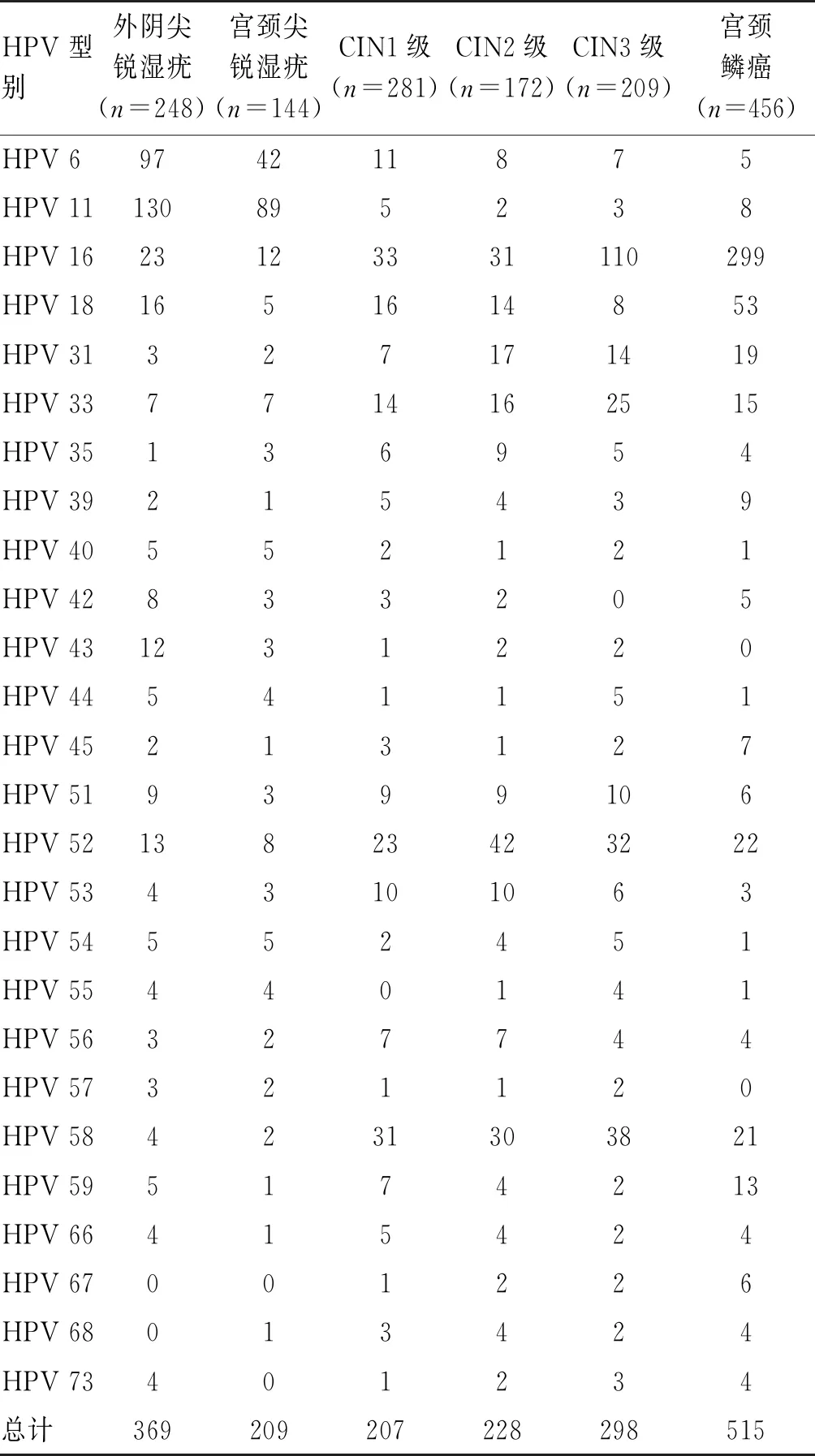
表1 女性生殖道上皮6种病变患者HPV感染各型别出现频率数(次)
3 讨 论
HPV感染引起的女性生殖道上皮疾病主要包括疣性病变、上皮内瘤性病变、癌性病变。HPV感染的型别存在着种族和地域的差异性以及致疣、致瘤、致癌的型别、出现频率次数和风险度不一样[5-8]。因此,明确各地致疣、致瘤、致癌的HPV型别、出现频率数和风险度排序的分布状况,可为病理科医师对女性生殖道尖锐湿疣的病因学诊断,也可为临床妇产科医师对宫颈癌的防治策略的制定提供帮助。在HPV感染性疾病中,不同HPV型别的研究是以其病变组织标本中检出的HPV型别结果作为评判标准的。对女性生殖道上皮病变组织行26种HPV分型检测,对其疾病的早期筛查、诊断、治疗、随访都有着积极的重要意义。
丹麦一项(Kjaer,2010年)对22~23岁和40~50岁初筛时宫颈细胞学正常,HPV检测阳性女性经10年随访,其发生CIN2级以上病变患者分别为13.6%、21.2%,其主要HPV感染型别为16、18、31、33型,CIN3级中有12%以上患者会进展为宫颈浸润性癌[9]。本研究女性生殖道上皮6种病变中前9位HPV感染型别出现频率次数:外阴尖锐湿疣依次为11、6、16、18、52、43、51、42、33型;宫颈尖锐湿疣依次为11、6、16、52、33、18、40、54、44、55型;CIN1级依次为16、58、52、18、33、6、53、51、31、56、59型;CIN2级依次为52、16、58、31、33、18、53、35、51型;CIN3级依次为16、58、52、33、31、51、18、6、53型;宫颈鳞癌依次为16、18、52、58、31、33、59、39、11型。女性生殖道上皮6种病变中除了CIN2级外,前9位HPV型别出现频率次数中都有低危HPV型别,一般来说,低危HPV型别主要是致疣、致瘤。本研究尖锐湿疣组织中以低危HPV6型和11型感染为主,11型明显多于6型,分别排名前两位;CIN1级病变患者中5例是由单一型6型、3例是由单一型11型引起的、CIN2级病变患者中2例是由单一型6型引起的、CIN3级病变患者中1例是由单一型6型引起的、宫颈鳞癌患者中未检测出单一型6型和单一型11型。低危HPV6型和11型在人群中感染率是最高的,一般认为这两型病毒只是引起良性病变。有研究表明,6型也具有增强子和转化潜能,并已在恶性肿瘤中分离到,这是一个新的危险信号。CIN1级至CIN3级病变患者中,均有单一型6型被检出,说明HPV6型是一个具有转化潜能的增强子,可引起女性生殖道上皮细胞的瘤变或癌变[10]。本研究尖锐湿疣患者中,6型和11型是感染的优势病毒,以11型为主,与国外报道尖锐湿疣中以6型为主[11]的研究结果不同,提示6型和11型感染比例在尖锐湿疣患者中存在着种族地域的差异性,6型可单独诱发高级别CIN,应引起妇科医师重视和关注。随着女性生殖道上皮病变程度的增加,高危HPV16型和18型感染率也随着增加,尤其在宫颈鳞癌患者中,16型和18型依次排名前两位,16型为最优势病毒。与国外报道宫颈鳞癌中以16、18、31、33型为主不同[9,12]。本研究结果表明在宫颈鳞癌患者中52、58型排在31、33型之前,59、39型排在45型(国外排序第3位)之前。提示我国临床妇产科医师在诊治HPV感染的女性生殖道疾病时,除关注和追踪16型和18型感染外,也要关注52、58、31、33、59型、39型。
目前,我国的三级和二级医院中,主要使用的是21种或23种HPV分型检测技术(低危HPV型别6种,分别为6、11、42、43、81、83型),本研究采用的是26种HPV分型检测技术(低危HPV型别9种)。本研究宫颈尖锐湿疣患者中,1例被检出低危44+54型,外阴尖锐湿疣患者中,2例被检出低危40型,1例被检出低危54型,这4例尖锐湿疣患者被检出的低危型别都不在以上6种低危型别检测范围之内(这4例尖锐湿疣患者使用了以上一般为6种低危HPV分型检测结果都为阴性)。可见针对女性生殖道尖锐湿疣患者开展26种HPV分型检测,将有利于病理科医师,对女性外阴和宫颈尖锐湿疣的诊断,也有利于临床妇科医师,对女性外阴和宫颈尖锐湿疣的治疗以及对伴有高危HPV型别感染者的追踪和随访工作。本研究说明我国目前用于女性外阴和宫颈尖锐湿疣患者的HPV分型检测技术,存在着少数漏检现象,值得我们进一步扩大对女性外阴和宫颈尖锐湿疣患者进行26种HPV分型的深入研究。
根据HPV的属种分类原则,同一属种的HPV型别之间会有相同或相似的分子特点和致病属性。a-PV属第9种中有16、31、33、35、52、58、67型7个成员,这7个成员都属于高危型,可引起人体上皮的癌变,是一类值得高度关注和深入研究的高危型属种,前6位型别被我国选入申报的13种高危型HPV检测试剂中,除35型外,有5个型别(16、31、33、52、58型)被选为国际上广泛接种的九价预防性HPV疫苗之中,可见第9种的HPV型别是宫颈鳞癌筛查和预防的非常重要的一大类。此第9种中唯一被冷落的就是67型。从本研究宫颈鳞癌患者中检出的高危HPV型别出现频率次数分析来看,67型在宫颈鳞癌患者中,以6+67型、67型、67型、67型、67型和11+35+67型感染方式出现了6次,除11+35+67型以多型方式与35型协同致癌外,其他5次都是主要致癌因子,其出现频率次数位于高危型感染出现频率次数排名第十位(见表1),紧随45型之后(45型出现频率为7次)。由于九价预防性HPV疫苗对我国宫颈鳞癌保护谱为90.82%[3]。可见随着我国九价预防性HPV疫苗,在女性群体中的广泛接种,会使得此疫苗中的7种高危HPV型别,其致癌率从目前的90.00%以上降到10.00%以下。这样就会导致现次要出现频率次数的高危HPV型别强劲反弹,从而出现高危HPV型别的重新分布。本研究提示在宫颈鳞癌患者中,59型(13次)、39型(9次)、67型(6次)是一个值得临床医师高度重视和关注的潜在的致癌型别,可能是后疫苗时代,HPV型别重新分布后几个重要的型别。
综上所述,男女通过性生活,可将HPV从女性的外阴输送至宫颈,引起的女性生殖道上皮不同的HPV感染性疾病。对女性外阴和宫颈尖锐湿疣患者开展26种HPV分型检测,一可明确尖锐湿疣的诊断,减少患者的漏检,以便妇科医师开展该病的针对性治疗,二可对伴有高危HPV型别感染的尖锐湿疣患者进行密切随访,以防止高危HPV型别引起女性生殖道上皮内瘤变和癌变。明确宫颈鳞癌组织中,高危HPV型别的分布状况,感染率,最常见致癌的HPV型别,对妇科医师追踪这些高致癌及高出现频率的HPV型别感染者,对CIN患者诊治、随访,具有现实的临床指导意义。同时对我国9价预防性HPV疫苗的研制,具有重要的参考作用。随着我国女性广泛接种9价预防性HPV疫苗,现阶段妇产科医师在面对我国女性宫颈疾病患者时,即要重视高危HPV16、18、52、58、31、33型外,也要关注HPV59、39、45、67型。只有对我国女性生殖道HPV感染疾病患者,实行整体全面的HPV感染型别的管控,才能达到最佳的防治效果,造福于广大的女性生殖道HPV感染相关疾病的患者[13-16]。
