麻疹疑似病例血清麻疹病毒IgM 抗体检测结果的分析
2022-04-15刘斌
刘斌
(临沂市疾病预防控制中心 微生物检验科,山东 临沂 276001)
0 引言
麻疹属于一种急性呼吸道疾病,有着很强的感染性[1-2]。麻疹和风疹在临床上表现相类似,所以只单纯观察患者症状,就极易混淆,进而耽误治疗,同时,麻疹若防控不严也引发大面积的传播及爆发,威胁人的身体健康,甚至生命安全[3-4]。由此可见,加强麻疹的IgM抗体检测及相关研究有着非常重要的现实意义。
1 资料与方法
1.1 一般资料
选择2017年2月-2020年2月检测的400例麻疹疑似患者作为本次的研究对象,其中男213例,女187例,患者的年龄段是从5个月至65岁,平均(35.2±4.3)岁。
1.2 方法
对采集的患者血液样本做离心处理得到上层血清,放置于-20℃冰箱进行保存和待检。利用酶联免疫吸附法(ELASIA)对麻疹病毒IgM抗体做检测,判断依据参考麻疹诊断方法(WS296-2008),且所用到的检测试剂盒为省疾病预防控制中心麻疹实验室所统一发放,参考试剂说明书严格、规范操作。具体试验过程中,分别设置了2个阳性对照、3个阴性对照、1个空白对照,1个内部质控对照。利用酶标仪检测样本的OD值,若其OD值超出临界值范围,就判定其属于麻疹病毒IgM抗体阳性[5-6]。
结合血清检测得到的麻疹病毒IgM抗体OD值,准确算出阳性抗体的检出率,并针对阳性患者的年龄分布、发病时间分布及疫苗接种情况分布等流行病学特征做相关分析。
1.3 统计学方法
统计学分析选用的是SPSS 17.0软件,并用“n(%)”来表示计数资料,检验方法选择卡方检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 麻疹阳性患者的年龄分布特征
依据年龄把麻疹疑似病例分成了5个不同的年龄段,并对比分析了每个年龄段麻疹病毒IgM抗体阳性的检出率情况,如表1所示。从表1中可知,21~40岁的麻疹疑似患者中阳性患者构成比达41.38%,明显比其他年龄段的阳性检出率高,差异有统计学意义(P<0.05)。

表1 麻疹阳性患者的年龄分布(n,%)
2.2 麻疹阳性患者的发病时间分布特征
按月份把麻疹疑似病患的发病时间分成了12组,如表2所示。由表2可知麻疹发病高峰期集中在11月至次年5月,且发病患者人数占比高达89.65%(26/29),尤其是12月发病人数构成比24.14%,明显比其他月份发病率高出许多,差异有统计学意义(P<0.05)。

表2 麻疹阳性患者的发病时间分布(n,%)
2.3 麻疹阳性患者的疫苗接种情况分布特征
通过分析麻疹病毒IgM抗体阳性患者的疫苗接种情况(如表3所示)得知,其中没有做过疫苗接种或是接种情况不详的患者占比高达93.10%(27/29),明显比做过疫苗接种的患者人数要多,差异有统计学意义(P<0.05)。
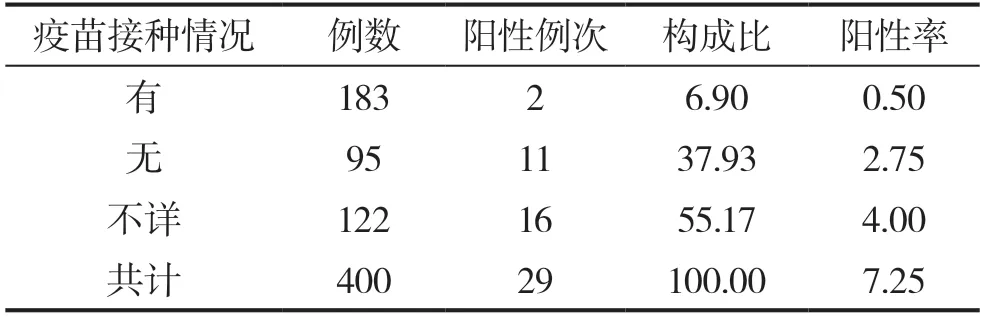
表3 麻疹阳性患者的疫苗接种情况分布(n,%)
3 讨论
麻疹属于自限性疾病的一种,其具有极高的传染性,麻疹患者发病后,可见口腔麻疹黏膜斑、流眼泪、流鼻涕、咳嗽等表现,在上述症状发生4d左右时间段范围内,患者会产生全身斑丘疹,且出疹过程中,患者的体温上升状况更加显著。在病症发生后,患者大都存在终生性的喉炎和肺炎等终身免疫性疾病。麻疹病症的易感人群主要涵盖8个月龄之前未接种疫苗的幼小儿童,也发生于未接种疫苗的成人之中。麻疹患者在出疹前后的五天时间内均可传染他人,若是产生并发症传染症状,可导致其传染性的延长,至出疹后十天。麻疹在一年中任意阶段均可发生,其中最高的发病期为4个月左右。麻疹疫苗研发以后,世界范围内麻疹病症的死亡率均在不断降低,部分区域及国家已经消灭了麻疹病毒,但是麻疹依然属于世界范围内儿童死亡的最主要因素。当前,我国麻疹防控工作不断优化,麻疹的流行已经被有效控制,且麻疹患者数量持续性降低,但是该病症依然属于导致全球幼儿死亡的重要因素。麻疹防控工作开展中成就巨大,下降趋势明显。分析麻疹病症的类型,主要包括典型和非典型两种麻疹,由于缓和的年龄不同,机体免疫状态不同,接种麻疹疫苗情况不同,麻疹疫苗种类不同、病毒效力和病毒感染的数量各不相同,所以非典型麻疹也可能存在。非典型麻疹涵盖异型麻疹、重型麻疹和轻型麻疹病症。异型麻疹指的是在进行麻疹灭活疫苗接种中所导致的麻疹病毒感染,重型麻疹主要发生于免疫力下降和营养不良的继发严重麻疹病毒感染者,轻型麻疹大都在体内存在麻疹免疫能力的患者之中,若是在潜伏期内接种过丙种球蛋白的患者,其在8个月龄以下会由母体获取被动抗体。麻疹传播的主要方式为呼吸道飞沫传播,大都为鼻咽分泌物被患者直接或者密切接触,也可能被传染。在接受麻疹病毒以后,十分之一的易感染群将被麻疹病毒所感染。由于麻疹病毒属于麻疹病症主要的病原体,其属于传感性最强的一种病症,麻疹病毒唯一的宿主为人类。在麻疹病毒发生的早期,其在人体中侵入2~3d病毒会大量复制于患者的呼吸道之中,在感染者说话、打喷嚏或者咳嗽的过程中,受感染以后的分泌物会排出患者体外,落在物体上或者进入空气之中,其与人吸入或者接触分泌物以后,将被传染。由于麻疹病毒在人体外具有较差的生存能力,耐热程度不高,其可被胰蛋白酶、乙醚、酸性溶液及高温和紫外线所影响,降低其活力。病毒随飞沫排出以后,其在室内存活的时间大都为32h,在阳光下或者流通的空气中,将导致麻疹病毒的活力降低[7]。
分析麻疹病毒发生的高危性因素,主要涵盖三种:第一,未进行疫苗接种;第二,国际旅行史,由于发展中国家中,麻疹发生概率较高,若是前往麻疹疫情发生较高的国家之中,麻疹感染风险随之提升;第三,维生素A缺乏症的患者,若是患者未进行充足度的维生素A的获取,在感染麻疹病毒以后,将出现严重的临床症状,产生严重的并发症。麻疹病症发生以后,其症状与普通感冒的症状存在相似性,比如眼睛泛红、流鼻涕、咳嗽和发热等表现,随之患者的症状会愈发严重,比如体温极高,其高达40℃,在几天范围内,患者的脸上会呈现红色皮疹表现,发热以后,皮疹会持续2~3d时间,皮疹会自上而下向全身扩散。总体分析,麻疹患者在发热3d开始会产生皮疹,在3d以内,会逐渐向头面部、颈部、胸腹部位、上肢及下肢、手心和脚心,由上而下向全身扩散,退疹的顺序会与出疹相同,先出疹后退疹,后出疹后退疹。分析典型麻疹患者的临床症状,在麻疹潜伏期以内,麻疹的持续时间大都为6~18d,平均出疹时间为10d,潜伏期后期可能会产生全身不适或者低温较低的表现。前驱期症状一般维持的时间为3~4d,主要为体温上升,呼吸道感染表现,包括咽部充血、喷嚏和咳嗽等表现,会存在结膜炎表现,产生畏光、流泪和结膜充血病症,患者大都会形成麻疹黏膜斑,属于早期特异性表现,在麻疹出疹前的1~2d,在上下磨牙之间会产生相对颊黏膜之上形成,其中涵盖沙粒大小的灰白色斑点,斑点周围会形成红晕,在出疹后的1~2d时间内数量不断增加,出疹后会逐渐消退,此外,患者可能产生精神萎靡、食欲下降和全身不适表现,部分婴儿可见腹泻和呕吐表现[8]。在出疹期,大都于患者发热3~4d以后形成,初始于面部发生,进而逐渐向四肢部位和躯干部位蔓延,最终可在足底和手掌部位形成,皮肤初期按压会产生褪色表现,其为红色斑丘疹,不痒,部分皮疹会逐渐融合,成为片状,颜色深度不断提升,部分情况下可产生瘀点。在出疹期过程中,初期表现会加重,出疹3d左右会达到病症峰值,咳嗽表现会加剧,若是患儿会导致其烦躁、嗜睡的表现形成。在病症恢复期,若是无并发症情况下,3~4d以后,患者体温逐渐下降,精神状态改善,食欲上升,依据皮疹出疹先后顺序,逐渐消退,存在棕褐色色素沉着,可能产生脱屑表现,在7~10d以后,皮疹完全消退。
综上可知,21~40岁的麻疹疑似患者中阳性患者构成比达41.38%,明显比其他年龄段的阳性检出率高,麻疹发病高峰期集中在11月份~次年5月份,且发病患者人数占比高达89.65%(26/29),尤其是12月份发病人数构成比24.14%,明显比其他月份发病率高出许多,没有做过疫苗接种或是接种情况不详的患者占比高达93.10%(27/29),明显比做过疫苗接种的患者人数要多,差异有统计学意义(P<0.05)。
综上所述,麻疹多发于11月至次年5月,且21~40岁没有做过疫苗接种或是接种情况不详的患者属于麻疹的高发人群,因此,应重点加强麻疹高发时间段及高发人群的监控,针对没有做过麻疹疫苗接种的或是接种不详的人实施补种,并针对性实施麻疹强化免疫,增强人体对麻疹的免疫能力,减小感染麻疹病毒的概率。同时,也要针对出疹患者及时做IgM抗体检测,并建立相应的数据库,以便做好麻疹病毒的全面防控。
