超声引导下经皮肾镜取石术与可视超微通道经皮肾镜取石术治疗儿童肾结石的效果比较
2022-04-14卞少华李颖毅康启源刘双宁
卞少华,李颖毅,张 辉,朱 江,康启源,刘双宁,刘 玮,杜 乔
(宝鸡市人民医院泌尿外科,陕西宝鸡 721000)
肾结石早期表现为尿路感染,后期可进展至肾功能损害,临床数据显示,我国肾结石总发病率为5%~10%,儿童肾结石占其中的1%~3%[1-2]。以往儿童肾结石主要采用开放手术,由于肾结石患儿肾盂较小且薄脆,术中暴露困难,手术操作易造成肾盂损伤。随着泌尿腔镜技术发展,微创技术应用愈加广泛[3]。超声引导下经皮肾镜碎石取石术(percutaneous nephrolithotomy,PCNL)为治疗肾结石的主要方法之一,也是儿童肾结石的一线治疗方案[4-5]。曾国华等[6]于2013 年研制出外径为F7 的超细肾镜用于PCNL,穿刺通道为F10~12,操作更加精细,对肾脏损害更小,被命名为超微通道经皮肾镜取石术(super-mini percutaneous nephrolithotomy,SMP)[7]。本研究将超声引导下PCNL 与超声引导下可视SMP 用于儿童肾结石取石术中,对比其临床疗效,现报道如下。
1 资料与方法
1.1 基本资料回顾性分析2018 年5 月-2020 年8月宝鸡市人民医院收治的55 例接受超声引导下PCNL 治疗的肾结石患儿为PCNL 组,另纳入同期55例接受可视SMP 治疗的肾结石患儿的临床资料作为SMP 组。纳入的110 例患者中,结石直径<20 mm 者67 例,其中PCNL 组36 例,SMP 组31 例;结石直径≥20 mm 43 例,其 中PCNL 组19 例,SMP 组24 例。纳入标准:①年龄4~12 岁,经计算机断层扫描(computed tomography,CT)、尿常规等检查确诊为肾结石;②未合并其他脏器疾病;③临床资料完整。排除标准:①合并凝血功能障碍;②合并泌尿系狭窄畸形;③合并精神性疾病;④合并未控制的急性尿路感染。比较两组一般资料,差异无统计学意义(P>0.05,表1)。

表1 PCNL 组和SMP 组患儿一般资料比较 [例(%)]
1.2 手术方法PCNL 组:采用超声引导下PCNL治疗。气管插管后全身麻醉,取截石位,用Wolf F8.0/9.8 输尿管肾镜将F4~5 输尿管导管逆行插入患侧输尿管,生理盐水冲洗,改取俯卧位,B 超床旁定位,选取第11 肋间或第12 肋缘下、腋后线与肩胛线之间为穿刺点,超声实时监测下于定位点进针,穿刺目标肾盏,穿刺成功后退出穿刺针,引入软头导丝,再沿导丝置入Peel 扩张器,依次扩张穿刺通道至F16 建立经皮肾通道,将Peel away 推入肾脏集合系统;F8.0/9.8 Wolf 输尿管硬镜经通道送入目标肾盏,钬激光碎石,而后使用灌注泵水压冲洗出碎石,使用取石钳将不能冲洗出的结石取出,避免硬取贴壁的结石导致内膜撕脱出血;对于术中出血较多的患儿不可强行取石,可暂停并择期行二期取石;待目标肾盏结石取净后,依次检查肾盏、肾盂、输尿管上段等处有无残留结石,术后放置F4.7 小儿专用双J 管,退出肾镜,缝线固定肾造瘘管。对侧肾结石以同法取出。
SMP 组:采用可视SMP 治疗。患儿全身麻醉,取截石位,沿患侧尿路置入F4 输尿管导管,准备穿刺;患儿再取俯卧位,B 超可视下定位;选取第11 肋间或第12 肋缘下、腋后线与肩胛线之间为穿刺点,借助筋膜扩张器逐级扩张至F12,建立超微经皮肾通道,置入“卜”形鞘;超微经皮肾通道置入F7 超细肾镜进行钬激光碎石,带负压吸引功能的“卜”形鞘吸出碎石;并观察有无结石残留、明显出血,导丝引导下置入输尿管支架管。术毕常规使用抗生素并进行止血。
1.3 观察指标观察两组患儿的①结石直径<20 mm 和≥20 mm 者的手术时间、经皮肾通道建立时间、术中出血量、住院时间;②两组一期结石清除率、术后血红蛋白损失量、术后红细胞比容降低量;③根据改良Clavien 分级系统对并发症进行进行分级,术后出现发热、血尿但不需对症治疗,可自行消失的患儿不计入,术后出现发热、血尿,且需对症治疗为Ⅰ级并发症,术后出现发热、血尿需对症治疗,同时需治疗性抗感染,定义为Ⅱ级并发症,输尿管镜治疗输尿管内残石为Ⅲ级并发症。
1.4 统计学处理本研究由双人录入相关数据。采用SPSS 22.0 软件。计数资料如一期结石清除率、并发症发生率等以例(%)表示;组间比较采用χ2检验或Fisher确切概率法,以±s描述手术相关指标、血红蛋白损失量等计量资料,两组间比较采用独立样本t检验。以P<0.05 为差异有统计学意义。
2 结 果
2.1 不同大小结石患儿相关指标比较结石直径<20 mm 患儿中,SMP 组经皮肾通道建立时间、住院时间短于PCNL 组,术中出血量少于PCNL 组(P<0.05);SMP 组手术时间略长于PCNL 组,但组间差异无统计学意义(P>0.05)。结石直径≥20 mm 患儿中,两组手术时间、经皮肾通道建立时间、术中出血量及住院时间比较,差异均无统计学意义(P>0.05,表2)。
表2 不同大小结石患儿PCNL 和SMP 手术相关指标比较 (±s)

表2 不同大小结石患儿PCNL 和SMP 手术相关指标比较 (±s)
PCNL:经皮肾镜碎石取石术;SMP:超微通道经皮肾镜取石术。
参数t值P值t值P值手术时间/min经皮肾通道建立时间/min术中出血量/mL住院时间/d结石直径<20 mm PCNL组(n=36)92.39±23.17 14.31±3.66 17.02±4.31 9.67±2.46 SMP组(n=31)99.58±25.89 10.73±2.70 12.99±3.28 8.24±2.11 1.200 4.492 4.251 2.532 0.235 0.000 0.000 0.014结石直径≥20 mm PCNL组(n=19)94.05±23.86 14.92±3.85 17.54±4.60 10.55±2.69 SMP组(n=24)101.67±26.41 12.95±3.29 14.98±3.83 9.07±2.30 0.980 1.809 1.992 1.944 0.333 0.078 0.053 0.059
2.2 两组患儿术后指标比较SMP 组一期结石清除率、术后血红蛋白损失量、术后红细胞比容降低量与PCNL 组比较差异无统计学意义(P>0.05,表3)。
表3 PCNL 组和SMP 组患儿一期结石清除率、术后血红蛋白损失量、术后红细胞比容降低量比较 (±s)
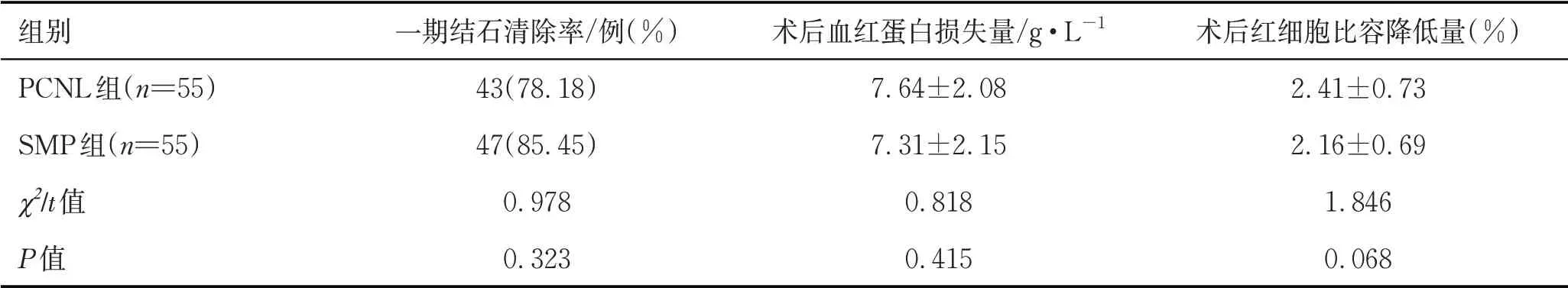
表3 PCNL 组和SMP 组患儿一期结石清除率、术后血红蛋白损失量、术后红细胞比容降低量比较 (±s)
PCNL:经皮肾镜碎石取石术;SMP:超微通道经皮肾镜取石术。
组别PCNL组(n=55)SMP组(n=55)χ2/t值P值一期结石清除率/例(%)43(78.18)47(85.45)0.978 0.323术后血红蛋白损失量/g·L-1 7.64±2.08 7.31±2.15 0.818 0.415术后红细胞比容降低量(%)2.41±0.73 2.16±0.69 1.846 0.068
2.3 两组患儿并发症发生情况比较两组患儿均未出现大出血、尿漏等严重并发症。PCNL 组Ⅰ级并发症发生率为7.27%(4/55),Ⅱ级并发症发生率为10.91%(6/55),总发生率为18.18%(10/55);SMP组Ⅰ级并发症发生率为5.45%(3/55),Ⅱ级并发症发生率为3.64%(2/55),总发生率为9.09%(5/55)。SMP 组并发症发生率与PCNL 组相比差异无统计学意义(χ2=1.930,P=0.165)。
3 讨论
小儿肾结石的主要症状为血尿、尿频、腰痛等,国内指南推荐的治疗方法包括PCNL、体外冲击波碎石等[8]。其中PCNL 被认为是直径≥2 cm 和复杂性结石患儿的一线治疗方案,相比开放性手术创伤较小、术中出血少,更有利于术后恢复[9-10]。研究表明超声引导下PCNL 治疗肾结石的安全性和有效性较好[11]。小儿肾结石患者相比成年人血容量小、体温自控能力差、免疫功能较低,PCNL 术后由于尿路畸形,结石排出受阻,易导致出血、术后感染、发热等并发症[12]。临床研究发现,碎石通道的大小与术后出血、感染、发热等密切相关,更小直径的碎石通道不仅可减少出血量,还可减少术后并发症[13]。SMP 通道由F16 缩小至F12,术野、操作空间等受到一定限制,需要配合更细小的肾镜及高效的碎石方式,以避免手术时间延长及肾盂内压升高所致的并发症。SMP 的“卜”形鞘连接的斜壁上调压孔能够使负压增加,促进碎石排出,从而提高取石效率[14-15]。同时“卜”形鞘持续负压吸引能够有效减少肾内液体灌注量,从而降低肾内压。
国外学者GUDDETI 等[16]对<20 mm 的肾结石患者分别采用PCNL 与可视SMP,结果显示可视SMP 具有更高的安全性,住院时间更短,但所需手术时间更长。有研究指出,SMP 治疗儿童上尿路结石具有较高的清除率和安全性[17-18]。本研究结果提示可视SMP 治疗结石直径<20 mm 的儿童肾结石可缩短肾通道建立时间,减少术中出血量,且术后恢复更快。而对于结石直径≥20 mm 的患儿是否更适合采用可视SMP 治疗,有待下一步增加样本继续探讨。可视化可明显降低通道建立的时间,减轻肾及周围组织的损伤,减少术后并发症的发生[19]。本研究中结石直径<20 mm 的经皮肾通道建立时间较超声引导下PCNL 短,可能原因为可视SMP 避免了反复穿刺,对降低手术相关风险及术后恢复有一定帮助。
SMP 组一期结石清除率与PCNL 组无明显差异。提示可视SMP 在提高一期结石清除率方面无显著效果,与既往报道具有一致性[20]。儿童肾结石治疗的首要目的是解除尿路梗阻,若一味追求高清石率与超微创,可能使手术时间延长,从而增加术中、术后出血、低钠血症等风险。研究表明,肾结石术后儿童相比成年人血红蛋白下降更为严重,且可能诱发肾脏出血、器官功能障碍等[21]。本研究结果显示两组术后血红蛋白、红细胞比容均下降,但组间差异无统计学意义,且均未予以输血治疗。原因可能在于容量稀释性血红蛋白下降,术后导尿管与肾造瘘管未出现活动性出血,因此患儿均无需输血治疗。
血尿是儿童肾结石的常见症状,本研究中SMP组40 例,PCNL 组47 例出现血尿,均未经治疗,3~5 d自愈(根据研究设计,未纳入术后并发症统计)。血尿的出现可能与术中过度操作、碎石排出等过程中黏膜出现损伤有关。平秦榕等[22]研究显示,32 例行SMP患者均出现不同程度血尿,但均未治疗而自行消失。
发热在小儿肾结石术后较常见,既往报道显示,小儿肾结石术后发热发生率在5%~50%之间[23]。本研究中SMP 组、PCNL 组术后发热分别为32 例、36例,未予退热治疗,自行降温(未纳入并发症统计),SMP 组Ⅰ级、Ⅱ级并发症发生率为9.09%,低于PCNL 组的18.18%,但差异无统计学意义,2 组均未出现大出血、尿漏等严重并发症。SOFIMAJIDPOUR 等[24]指 出,SMP 适用于 直 径10~20 mm 泌尿系结石儿童,术后并发症较少,与本次研究结果一致。
综上所述,超声引导下PCNL 与可视SMP 治疗儿童肾结石均安全、有效,但可视SMP 更有利于治疗结石直径<20 mm 的肾结石患儿,相比超声引导下PCNL 清石率高,并发症少,且经皮肾通道建立时间更短,术后恢复快,具有一定的临床应用价值。由于本研究纳入患儿尚处于生长发育阶段,不同体重指数患儿的手术效果差异较大,下一步应根据患儿的体重指数进行分组,比较不同体重指数对可视SMP 治疗效果的影响,这对可视SMP 手术的选择可能更有帮助。
