不同入路方式下显微镜手术治疗基底节区脑出血的效果比较
2022-04-13祖向阳
祖向阳
(新乡医学院第三附属医院神经外科,河南 新乡 453000)
基底节区脑出血(HICH)作为临床中高血压患者极易发生的一种并发症,其患者群体主要为50~60 岁的中老年群体[1],男性发病率略高于女性。该病主要发病原因为高血压患者在情绪异常、过度疲劳等刺激因素作用下使自身血压发生急剧升高,从而对部分病变血管造成较强压迫,引起该部位血管发生破裂出血。目前临床研究表明,高血压脑出血患者最常见的出血部位为基底节区,其中主要破裂动脉为豆纹动脉[2]。手术治疗作为目前HICH 治疗的主要方式,其操作主要为血肿清除、出血情况得到遏制、颅内压降低以及受压迫神经元得到有效恢复等目的,从而减少一系列继发反应出现。其中经颞叶皮层入路实施的血肿清除手术明显暴露出组织损伤大、并发症多等劣势[3],而显微镜下经侧裂入路脑血肿清除术因其手术创伤小,已于近年来在临床逐渐推广[4]。本研究将探讨不同入路方式下显微镜手术治疗HICH 的效果,现报告如下。
1 资料与方法
1.1 一般资料:选取2018年9 月至2019年9 月我院收治的92例HICH 患者为研究对象,以随机数字表法将其分为观察组和对照组各46例。纳入标准:①影像学资料符合HICH 相关诊断标准[5];②年龄18~80 岁;③发病后1d 内入院。排除标准:①合并严重感染性疾患;②存在肝肾功能异常;③存在凝血功能异常;④合并脑部肿瘤或肿瘤血管破裂。将本研究对象随机分为观察组和对照组,观察组男 31例,女 15例;年龄 41~79 岁,平均(65.23±8.61)岁;出血量 31~52mL,平均(41.59±5.18)mL;破入脑室者6例。对照组男30例,女16例;年龄40~79 岁,平均(65.47±8.54)岁;出血量 30~51mL,平均(41.27±5.09)mL;破入脑室者 7例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法:对照组采用经颞叶皮层入路显微镜下脑血肿清除术,患者姿势取仰卧位,将头部偏向健侧,角度控制在30°左右,此时患者患侧颧弓所处位置较高,可对其行插管全麻,随后进行常规开颅,随后剪开硬脑膜,于颞中回作皮质造口,长度为2~3cm,随后沿切口进行探查,充分暴露血肿腔后于显微镜下进行血肿抽吸及双极电凝止血。观察组行经侧裂入路显微镜下脑血肿清除术,取平卧姿势,行全麻后经血肿侧翼点切开,作手术切口,随后实施骨瓣开颅,剪开硬脑膜,借助显微镜技术探查此处血管分布情况,随后将侧裂池开放,以此使脑脊液得到释出,并降低颅内压;发现岛叶皮质后,经此处无血管部位造口,长度为1cm,暴露血肿腔后行对照组相同操作。
1.3 评估标准:格拉斯哥昏迷指数(GCS 评分)评测领域主要包括睁眼反应、语言反应、肢体运动三项[6],得分越高体现出患者具备越良好的意识状态;昏迷康复量表(CRS-R)主要调查领域包括视觉、听觉、觉醒,可对脑损伤患者意识康复情况进行有效评估[7],得分越高体现出患者意识恢复情况越满意。
1.4 指标检测:方法分别于术前、术后7d 时采用放射免疫法检测两组 S100β 蛋白(S100β)、神经元特异性烯醇化酶(NSE)水平,采用酶联免疫吸附试验法(ELISA)检测两组白细胞介素-6(IL-6)水平。
1.5 观察指标:记录两组手术相关情况(手术时间、术后清醒时间、术中出血量)及血肿清除率,观察术前、术后7d 时两组脑组织损伤相关指标(S100β、NSE、IL-6)、意识状态及康复情况(GCS 评分、CRS-R)评分,记录术后14d 时两组并发症发生情况。
1.6 统计学方法:运用SPSS21.0 分析数据,计量资料用()表示,采用独立样本 t 检验,组内同期比较采用配对t 检验,计数资料以例数、百分率(%)表示,组间比较采用χ2检验,等级资料采用秩和检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 手术情况比较:观察组手术时间、术后清醒时间均显著短于对照组(P<0.05),观察组术中出血量显著低于对照组(P<0.05),详见表1。
表1 两组手术情况比较 ()
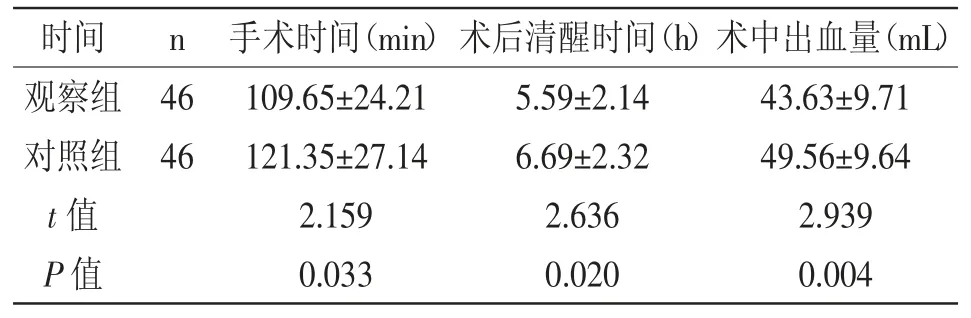
表1 两组手术情况比较 ()
时间 n 手术时间(min)术后清醒时间(h)术中出血量(mL)观察组 46 109.65±24.21 5.59±2.14 43.63±9.71对照组 46 121.35±27.14 6.69±2.32 49.56±9.64 t 值 2.159 2.636 2.939 P 值 0.033 0.020 0.004
2.2 血肿清除率比较:观察组血肿清除率显著高于对照组(F=2.398,P=0.016),详见表 2。

表2 两组血肿清除率比较 [n(%)]
2.3 脑组织损伤相关指标比较:术后7d 时,两组S100β、NSE、IL-6 均显著降低,且观察组显著低于对照组(P<0.05),详见表 3。
表3 两组 S100β、NSE、IL-6 比较 ()
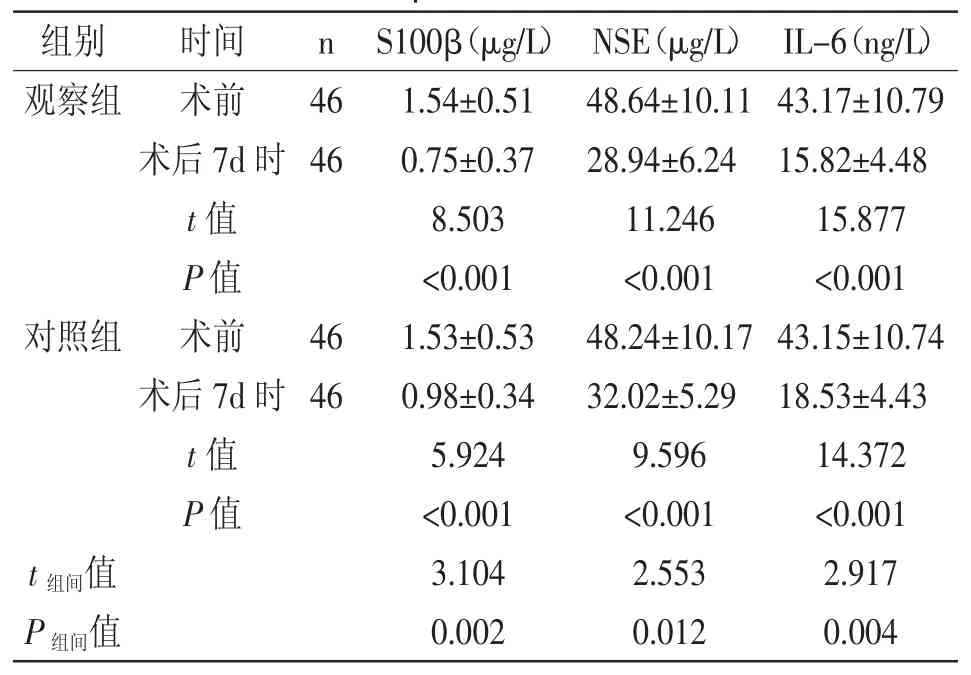
表3 两组 S100β、NSE、IL-6 比较 ()
组别 时间 n S100β(μg/L) NSE(μg/L) IL-6(ng/L)观察组 术前 46 1.54±0.51 48.64±10.11 43.17±10.79术后 7d 时 46 0.75±0.37 28.94±6.24 15.82±4.48 t 值 8.503 11.246 15.877 P 值 <0.001 <0.001 <0.001对照组 术前 46 1.53±0.53 48.24±10.17 43.15±10.74术后 7d 时 46 0.98±0.34 32.02±5.29 18.53±4.43 t 值 5.924 9.596 14.372 P 值 <0.001 <0.001 <0.001 t 组间值 3.104 2.553 2.917 P 组间值 0.002 0.012 0.004
2.4 意识状态及康复情况比较:术后7d 时,两组GCS、CRS-R 评分均较术前显著提高,且观察组显著高于对照组(P<0.05),详见表4。
表4 两组 GCS、CRS-R 评分比较 ()

表4 两组 GCS、CRS-R 评分比较 ()
组别 时间 n GCS CRS-R观察组 术前 46 4.44±1.31 7.54±1.46术后 7d 时 46 11.18±2.44 15.94±3.03 t 值 16.506 16.938 P 值 <0.001 <0.001对照组 术前 46 4.49±1.34 7.56±0.39术后 7d 时 46 10.07±1.39 14.42±2.95 t 值 19.601 15.635 P 值 <0.001 <0.001 t 组间值 2.680 2.437 P 组间值 0.008 0.016
2.5 并发症比较:术后14d 时,两组并发症发生率均差异无统计学意义(P>0.05),详见表5。

表5 两组术后并发症发生率比较 [n(%)]
3 讨论
近年来随着高血压患者基数持续增加,HICH发病率亦呈现持续上升趋势[8]。该病患者大多病情较重,且进展速度快,极易引起脑内大量血肿聚集,而此类聚集可向周围释放诸多毒性物质,加剧脑内炎症反应,进一步造成神经损伤,故患者发病后急需得到有效治疗,清除血肿。
目前临床针对HICH 多采用血肿清除手术,此类治疗办法多可使患者脑内血肿得到有效消除,同时亦可降低患者颅内压、清除患处炎性介质、修复组织神经损伤,其中以传统开颅手术为主。但临床实践结果表明,因人体大脑结构较为复杂,手术部位神经分布较为丰富,传统手术易造成切口过大、脑组织牵拉损伤等问题[9],在术中进行的凝血操作亦存在一定盲目性,故血肿清除后患者仍难以取得良好预后。为进一步贯彻微创理念,经侧裂入路显微镜下脑血肿清除术逐渐运用于HICH 治疗中,表现出手术切口小、安全系数高的特点[10]。本研究中,观察组各项手术情况指标均显著优于对照组,且血肿清除率明显高于对照组,两组并发症发生情况差异无统计学意义,提示经侧裂入路显微镜下脑血肿清除术相较于经颞叶皮层入路在操作上更为便捷,同时对患者造成的血管损伤较小,具有良好的血肿清除作用,原因在于该术对出血位置的定位更准确,其显微操作器械可通过最短路径到达患者基底节区血肿存留区域,有效降低脑组织及周围血管的损伤,同时经侧裂入路手术于岛叶皮质无血管区域造口,对脑组织产生的牵拉作用较小,而低血管损伤的特性使其在血肿清楚的同时减少脑组织二次伤害,更利于脑内血肿的彻底清除。
相关研究表明,患者血清NSE、S100β 水平波动与其神经功能损伤关系密切,故常用于评价脑损伤程度及脑出血治疗情况[11]。前者作为一种烯醇化酶,主要存在于神经细胞质,可参与糖酵解,而后者作为一类酸性钙结合蛋白,多分布于神经胶质细胞内,脑组织损伤发生后,两者在血清中的表达水平可显著增高。而IL-6 作为一类可参与机体炎症反应、细胞免疫反应的细胞因子,其在脑组织发生损伤时可被星形胶质细胞、小胶质细胞诱发产生,使其在血液中的表达水平明显提升。除上述指标,手术造成的脑组织损伤程度亦可直接反映与患者的意识状态及术后康复。本研究中,两组术后7d 时,血清 S100β、NSE、IL-6 水平均明显降低,而 GCS、CRS-R 评分均得到明显提升,且观察组数据变化幅度相较于对照组更大,提示经侧裂入路显微镜下脑血肿清除术相较于经颞叶皮层入路在降低脑组织损伤、改善患者术后意识状态、改善患者预后方面均具有显著优势。原因在于,经侧裂入路选取的入路方式更符合HICH 患者血肿定位,其手术操作时间短,抵达术野速度快,沿途造成的脑损伤及神经损伤更小,且其造口部位的选择可明显减少血管损伤,使患者脑组织受到的刺激作用更小,加之血肿清除效率较高,均可使相关炎性介质得到有效清除,多种作用使血清S100β、NSE、IL-6 水平显著降低。
综上所述,经侧裂入路显微镜下脑血肿清除术相较于经颞叶皮层入路手术在HICH 患者血肿清除方面优势明显,且手术方式简便,对患者脑组织损伤较小,利于患者术后意识状态恢复。
