老年脓毒症患者临床特征及预后影响因素
2022-04-07张智琪陈星湘谭玉洁吴青青
汪 浪,张智琪, 沈 雪,陈星湘,谭玉洁,吴青青
(1. 贵州医科大学检验学院临床微生物与免疫学教研室,贵州 贵阳 550004;2. 泰安市中心医院临床检验中心,山东 泰安 271000;3. 贵州医科大学附属医院临床检验中心,贵州 贵阳 550004)
脓毒症(sepsis)被定义为宿主对感染的反应失调而危及生命的器官功能障碍性疾病,是一种高病死率的临床综合征[1-2]。研究[3]发现年龄是导致脓毒症患者死亡的独立危险因素。数据[4]显示,60%以上的老年患者(>65岁)可发展为脓毒症,而其中75%以上的患者死于脓毒症,主要是由于老年患者机体免疫功能降低,又常合并多种慢性疾病,容易进入免疫抑制状态,导致机体对抗原的抵抗及清除能力下降,易反复感染多种病原菌和机会性致病菌,使病情进一步加重而导致患者死亡,因此老年人是脓毒症高病死率的主要群体[5-6]。虽然近年来有关脓毒症发病机制及其治疗的研究取得了一定程度的进展,但脓毒症的发病率和病死率仍居高不下,目前也尚无针对脓毒症的特效药物治疗方法,因此早发现、早预防、早干预是降低脓毒症发病率和病死率的主要诊疗措施[7]。为此,本研究通过单中心回顾性研究方法分析老年脓毒症患者的临床特征及预后的影响因素,筛选有意义的临床实验指标,为临床脓毒症早期治疗和预防提供有效的参考,进一步改善老年脓毒症患者的预后。
1 对象与方法
1.1 研究对象 选取2020年7月—2021年9月某三级甲等医院收治的老年脓毒症患者为研究对象。病例纳入标准:(1)年龄≥65岁;(2)符合国内外最新的脓毒症诊断标准[8-9]。排除标准:(1)年龄<65岁;(2)恶性肿瘤晚期、血液系统疾病、重度心力衰竭及自身免疫性疾病患者;(3)人类免疫缺陷病毒(HIV)感染及长期使用免疫抑制剂的患者;(4)家属放弃治疗或非医嘱离院的患者;(5)临床资料不完整的患者;(6)非脓毒症原因导致患者死亡的疾病如心源性休克、严重心血管疾病、急性心肌梗死等。本研究经贵州医科大学附属医院伦理学委员会审核批准,患者或亲属均签署知情同意书。
1.2 研究对象分组 根据患者28天预后情况,将老年脓毒症患者分为存活组与死亡组。
1.3 研究方法 采用单中心回顾性研究方法,记录所有入选患者的一般临床资料,包括年龄、性别、入院时原发感染部位、合并症以及血培养和病原菌鉴定结果,同时收集患者入院24 h内的序贯器官功能衰竭评分(sequential organ failure assessment,SOFA)、急性生理与慢性健康状况评估(APACHEⅡ)评分及实验室指标,主要包括血常规白细胞计数(WBC)、淋巴细胞绝对计数(ALC)和血小板计数(PLT);白细胞介素-6(IL-6)、降钙素原(PCT)和C反应蛋白(CRP);肝肾功能指标;凝血功能指标活化部分凝血酶时间(APTT)、凝血酶原时间(PT)、D -二聚体(D -D),并记录所有入选患者的28天临床结局(存活或死亡)。

2 结果
2.1 患者一般资料 本研究共纳入121例患者,其中74例患者诊断为脓毒症,47例患者诊断为脓毒性休克。男性82例(67.77%),女性39例(32.23%),平均年龄(70.93±6.15)岁。根据患者28天预后情况,将121例老年脓毒症患者分为存活组92例,包括男性62例(67.39%),女性30例(32.61%),平均年龄(70.57±5.67)岁;死亡组29例,包括男性20例(68.97%),女性9例(31.03%),平均年龄(72.90±7.63)岁。
死亡组29例患者中24例患者死亡归因于脓毒性休克继发多器官功能衰竭,5例患者死亡归因于脓毒症导致的严重感染,其他非脓毒症原因导致患者死亡的病例均被排除在外,未纳入死亡组中进行分析。存活组与死亡组的性别、平均年龄、血培养阳性情况比较,差异均无统计学意义(均P>0.05);而死亡组患者发生脓毒症性休克及合并症个数≥2的比例均高于存活组患者,差异具有统计学意义(均P<0.01);本研究进一步将老年脓毒症患者的感染部位进行分层分析,存活组与死亡组的不同感染部位个数所占比例比较,差异无统计学意义(χ2=5.159,P=0.076)。见表1。
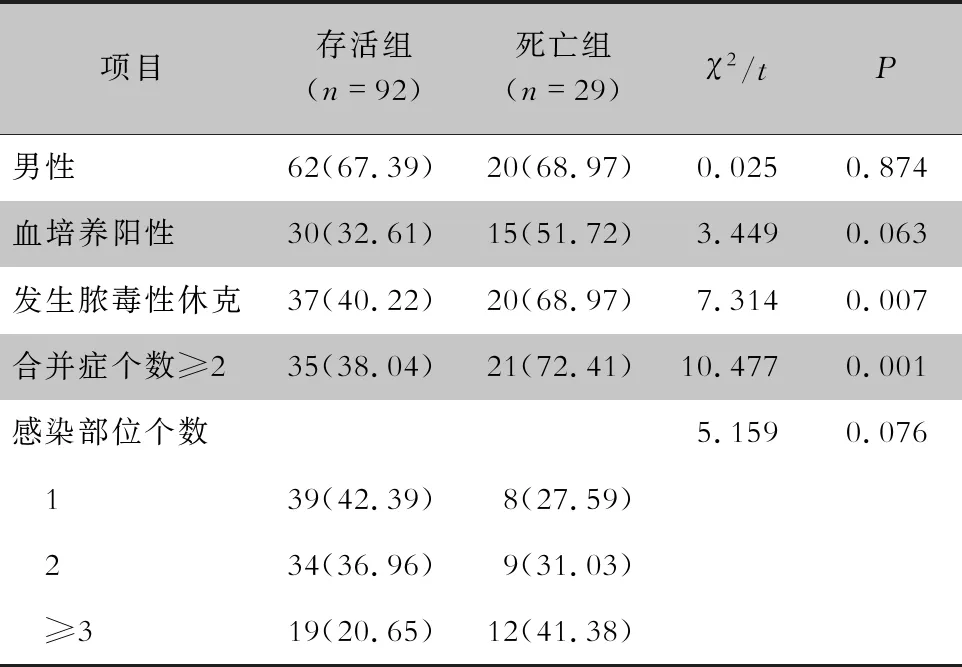
表1 老年脓毒症患者的临床特征[例(%)]
2.2 老年脓毒症患者感染部位分布 121例老年脓毒症患者入院24 h内发生的感染部位分别为肺部60例(49.59%),泌尿系统22例(18.18%),腹腔15例(12.40%),皮肤软组织12例(9.92%),中枢神经系统8例(6.61%),肝胆系统4例(3.31%)。存活组与死亡组患者的感染部位分布情况比较,差异无统计学意义(χ2=2.617,P=0.759),见表2。
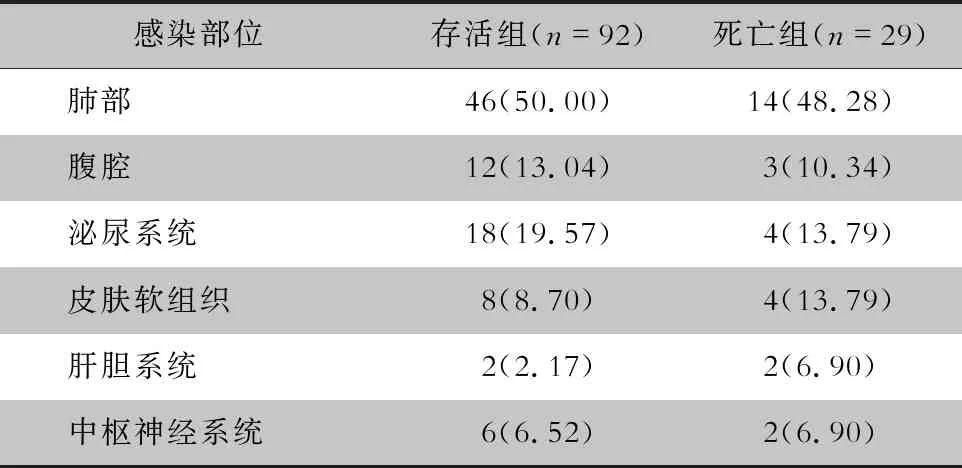
表2 不同预后老年脓毒症患者的入院时主要感染部位分布[例(%)]
2.3 老年脓毒症患者感染病原菌分布 121例老年脓毒症患者的血、体液及分泌物标本共检出病原菌84株,其中革兰阴性菌37株(44.05%),革兰阳性菌18株(21.43%),真菌29株(34.52%)。老年脓毒症患者感染病原菌主要为白念珠菌(19株),其次为大肠埃希菌(17株)、肺炎克雷伯菌(11株)、金黄色葡萄球菌(10株),不同预后老年脓毒症患者的感染病原菌分布情况比较,差异无统计学意义(χ2=0.491,P=0.782)。见表3 。
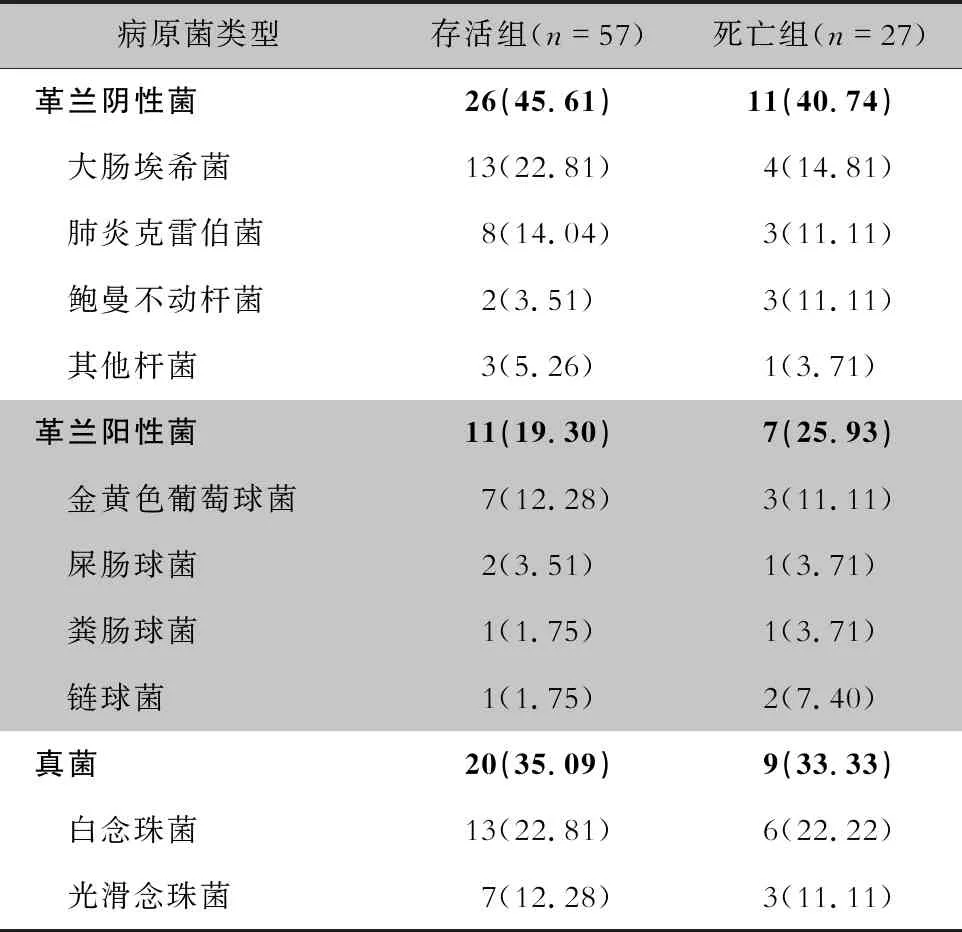
表3 不同预后老年脓毒症患者的病原菌分布[例(%)]
2.4 老年脓毒症患者存活组与死亡组的实验室指标比较 存活组与死亡组的WBC、PLT、CRP、总胆红素(TBIL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、肌酐(Cr)、APTT比较,差异均无统计学意义(均P>0.05);与存活组相比,死亡组患者SOFA评分和APACHE II评分较高,差异均有统计学意义(均P<0.05);IL-6、PCT、胱抑素C(Cys-C)、PT、D -D的表达水平增加,差异均有统计学意义(均P<0.05);而清蛋白(ALB)、ALC表达水平降低,差异均有统计学意义(均P<0.01)。见表4。
2.5 影响老年脓毒症患者预后的二元logistic回归分析 以患者28天预后为因变量(赋值:0=存活,1=死亡),将表4中差异具有统计学意义的各项临床指标为协变量,纳入二元多因素logistic回归模型中,排除其他混杂因素的影响,结果显示脓毒性休克、SOFA评分、D -D和Cys-C表达水平是影响老年脓毒症患者28天预后的独立危险因素(均P<0.05)。见表5。
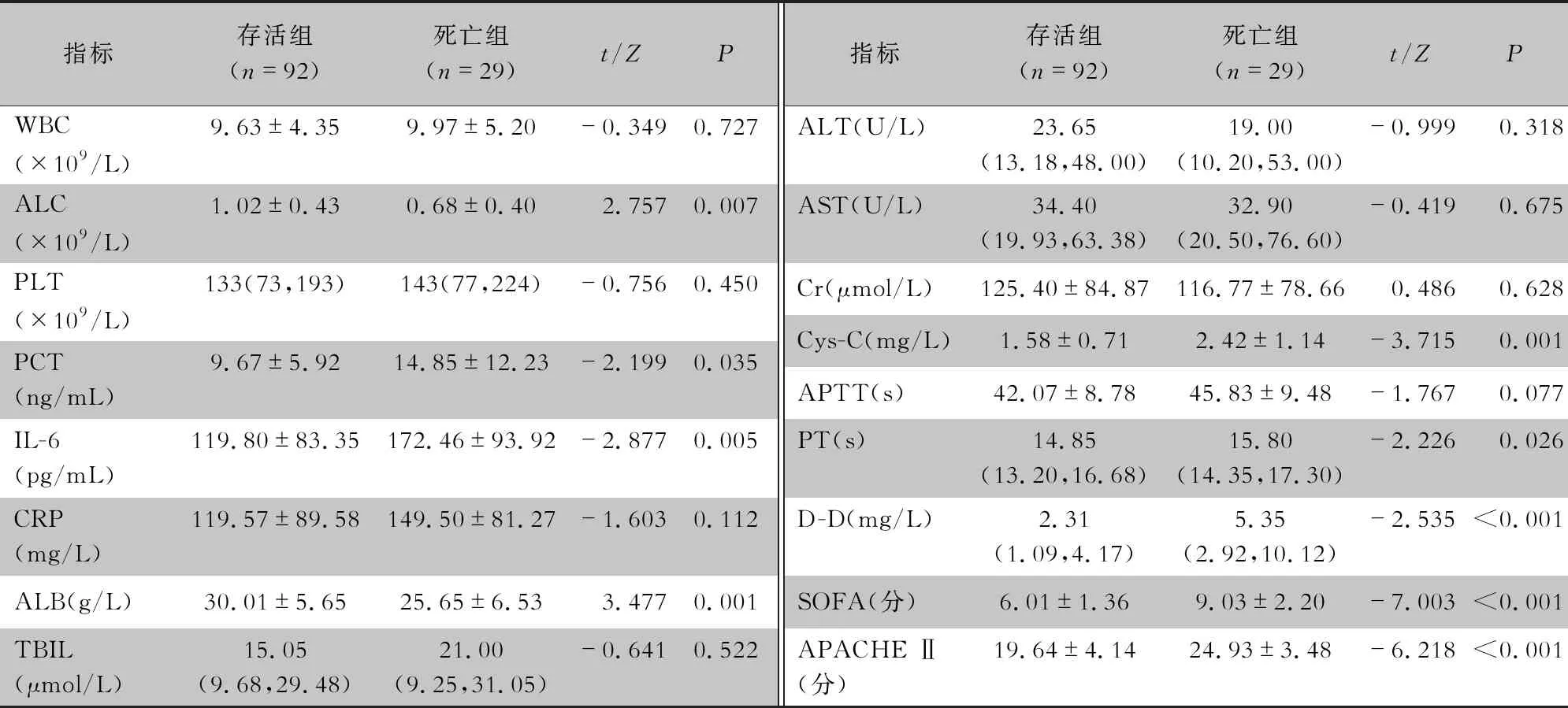
表4 不同预后老年脓毒症患者的实验室指标比较
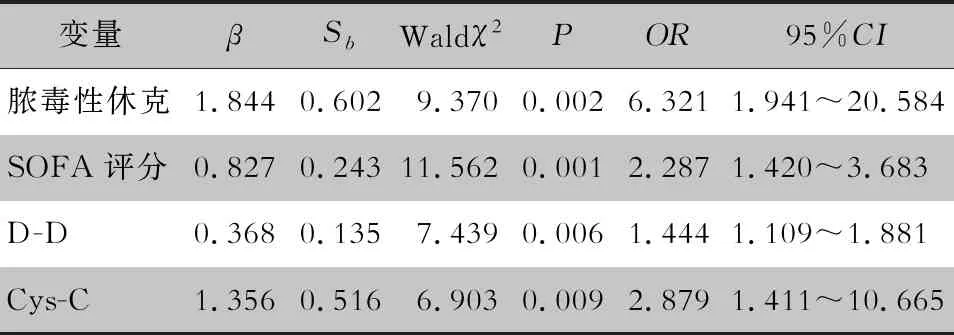
表5 老年脓毒症患者预后影响因素的多因素logistic回归分析
2.6 不同指标预测老年脓毒症患者28天预后的价值 进一步绘制ROC曲线,分析SOFA评分、D -D、Cys-C以及指标联合检测预测老年脓毒症患者预后的价值,结果显示SOFA评分、D -D、Cys-C预测老年脓毒症患者28天预后均有一定的价值(P<0.05),且SOFA评分(AUC=0.758)和D -D(AUC=0.774)预测患者28天预后的AUC高于Cys-C(AUC=0.650),表明SOFA评分和D -D预测患者预后的价值高于Cys-C,见表6。当SOFA评分与D -D、Cys-C联合检测时;发现三个指标联合检测时的AUC(0.882)高于SOFA评分与D -D、Cys-C两指标联合检测(AUC分别为0.849、0.815)及单个指标检测时的AUC,表明三个指标的联合检测预测老年脓毒症患者的28天预后具有更高的价值,见图1。

表6 不同指标预测老年脓毒症患者预后的ROC曲线分析
3 讨论
脓毒症是一种危及生命的感染性疾病,病情进展迅速,一旦发展为严重脓毒症、脓毒性休克和多器官功能障碍,严重影响患者的预后,从而导致更高的病死率[10]。尽管脓毒症的医疗技术和器官支持系统取得了一定进展,但患者的病死率仍居高不下[11]。研究[12]显示年龄是导致脓毒症患者预后不良的独立危险因素,主要是由于老年患者机体免疫功能较弱,且合并多种并发症,是脓毒症的主要发病人群,也是脓毒症病死率最高的人群。目前关于老年脓毒症患者预后影响因素的分析仍然没有明确的结论,主要是由于脓毒症发病机制十分复杂,个体异质性强,并涉及炎症反应平衡失调、免疫功能和凝血功能障碍等多个方面,导致预后判断存在一定的困难[12]。因此,深入研究老年脓毒症患者的临床特征及影响预后的危险因素,进一步探寻早期标志物预测脓毒症患者的不良预后,实施针对性治疗措施对于改善治疗效果、降低病死率至关重要[13]。
脓毒症是主要由病原微生物感染引起的全身性炎症反应,不同感染部位和感染病原菌类型是否会导致患者的预后不同,值得研究。本研究纳入的121例老年脓毒症患者中,28天内存活人数92例,死亡人数29例,病死率为23.97%,本研究显示不同预后患者的原发感染部位多见于肺部感染,主要为社区获得性肺炎,其次为腹腔感染和泌尿系统感染,与既往报道[14-15]一致 。其次本研究中病原菌检出率达69.42%,存活组与死亡组患者检出的病原菌主要为革兰阴性菌,分别占45.61%、40.74%,其次为真菌和革兰阳性菌,表明老年脓毒症患者感染的病原菌主要以革兰阴性菌为主,包括大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌等。革兰阴性菌外壁含脂多糖,可促进脓毒症病程的发生、发展。因此,临床上多使用抗菌药物治疗该疾病,但革兰阴性菌耐药性较强,导致有些抗菌药物无法发挥作用,提示临床医生应根据感染病原菌的类型针对性用药,避免滥用抗菌药物[16]。本研究结果进一步显示不同预后的老年脓毒症患者的感染部位和感染病原菌类型无统计学差异,与Zahar等[17]研究一致,说明病原菌感染类型和原发感染部位可能不是影响老年脓毒症患者预后的危险因素。
研究[18]报道凝血功能障碍是导致脓毒症多器官功能障碍和死亡的主要因素之一,而弥散性血管内凝血(DIC)是脓毒症常见的并发症,会增加患者的死亡风险。D -D检测是DIC诊断中最常用、简单且快速的纤维蛋白相关标志物[19]。研究[20]发现,D -D在脓毒症患者中显著升高,且D -D表达水平的升高与患者的病情严重程度和预后相关。本研究结果显示,死亡组患者的D -D表达水平高于存活组患者(P<0.01),二元logistic回归分析显示D -D是影响老年脓毒症患者预后的独立危险因素(P<0.01),表明随着老年脓毒症患者病情加重,其D -D水平逐渐升高,死亡风险也增加。进一步通过ROC曲线分析发现当D -D浓度最佳截断值为3.54 mg/L时,灵敏度为72.4%,特异度为70.7%,对老年脓毒症患者的28天预后具有较好的评估价值(AUC=0.774)。
脓毒症也是重症监护病房(ICU)常见的疾病,主要以老年危重患者为主, 研究发现急性肾损伤(AKI)是导致脓毒症危重患者死亡的主要原因之一,且AKI的发生率在50%左右[21]。老年患者因机体免疫功能减弱,使发生AKI的概率明显增加,进而导致总住院时间延长,病死率增加,因此在脓毒症AKI的早期识别与干预治疗对降低老年脓毒症患者的病死率非常重要[22]。目前,AKI诊断主要基于肌酐(Cr)水平的升高,但研究证实该指标的检测对早期肾损伤的预测价值较低,不能准确反映脓毒症患者的肾小球滤过率(GFR),被认为是晚期肾损伤的标志物[23]。因此,确定可用于脓毒症相关AKI早期诊断的其他指标至关重要。近年来研究[24]发现Cys-C可能要比Cr更优于脓毒症AKI早期识别与干预治疗。本研究收集了老年脓毒症患者入院24 h内肾功能指标Cr和Cys-C,结果显示Cr水平在存活组与死亡组患者之间差异无统计学意义(P>0.05);死亡组患者的Cys-C水平高于存活组患者(P<0.01),进行二元多因素logistic回归分析发现Cys-C是老年脓毒症患者死亡的独立危险因素;对Cys-C进行ROC曲线分析显示,AUC曲线面积为0.650(P<0.05),当最佳截断值为1.49 mg/L时,灵敏度为72.4%,而特异度仅54.3%。说明Cys-C对患者28天预后具有一定的预测价值,但特异性不高,在临床上容易增加误诊率,结果的差异可能与老年脓毒症患者机体内诸多影响因素相关。
脓毒症是一种异质性综合征,本研究为进一步评估老年脓毒症患者临床结局的相关性,以患者28天预后为因变量,将合并症、感染部位、脓毒性休克以及SOFA评分和APACHE Ⅱ评分等可能影响患者病死率的危险因素为协变量纳入多因素logistic回归分析模型中,结果显示脓毒性休克、高SOFA评分是老年脓毒症患者28天死亡的独立高危因素。SOFA评分是目前临床上公认的脓毒症识别和诊断的一种手段,Kim等[25]研究表明,患者SOFA评分越高,病死率越高。本研究结果与该报道一致,死亡组患者SOFA评分高于存活组患者,差异有统计学意义(P<0.001)。也有研究[26]表明SOFA 评分对脓毒症的预后有较好的预测能力,本研究ROC曲线分析显示SOFA评分的ACU为0.758,当最佳截断值为7.50分时,特异度为87.0%,提示SOFA评分的早期升高对老年脓毒症患者28天预后具有较好的预测价值(P<0.001),特异性较高,与Karakike等[27]的研究结果一致。
影响老年脓毒症患者预后的危险因素较多,因此其病死率也较高,为进一步降低老年脓毒症患者的病死率,需要探寻对老年脓毒症患者预后具有更高预测价值的早期生物标志物。因此,单独使用某一生物标志物已不能充分反映潜在脓毒症患者状态的快速发展性质,对脓毒症的早期诊断及预后方面也具有一定的局限性[28]。目前,临床上已经采用不同生物标志物组合来提高脓毒症的预后价值[29]。本研究ROC曲线分析发现单独采用SOFA评分、D -D和Cys-C指标均能预测患者28天预后,进一步将这三个指标联合分析发现,其ROC(AUC=0.882)高于任一单个指标的ROC(AUC分别为0.758、0.774、0.650),说明与SOFA评分、D -D和Cys-C单个独立指标检测相比,三个指标联合检测对老年脓毒症患者28天预后具有更高的预测价值(P<0.001),为脓毒症的早期治疗和预后评估提供了参考依据。
然而,本研究存在一定的局限性。本研究为一项单中心回顾性研究,纳入的病例数相对较少;仅收集了患者入院24 h内的临床指标,未进行指标的动态变化分析,不能准确反映患者的病情变化。基于以上局限性,本研究可能存在一定偏倚,不能完全证实得出的结论,使结论的运用也受到一定的限制。在今后的临床研究中,为深入探究老年脓毒症患者的临床特征及预后的影响因素,并得出适用范围更广泛、更准确的临床结论,开展大样本、多中心、前瞻性的相关研究仍然很有必要。
利益冲突:所有作者均声明不存在利益冲突。
