经鼻高流量氧疗与无创正压通气治疗COPD伴Ⅱ型呼吸衰竭的Meta 分析
2022-04-07陈杰
陈杰
(山东省泰安市新泰市人民医院重症监护室 新泰 271200)
慢性阻塞性肺疾病(COPD)的患病率正在迅速上升,预计到2030年,它将成为世界上第三大致命疾病[1]。COPD 的特征是进行性的、不可逆的气流受限,并且由于该病门诊就诊、慢性治疗和频繁住院导致资源利用率高、费用高。COPD 急性加重的常见特征是由于长时间的高碳酸血症进而发展为急性呼吸性酸中毒,这种临床状态称为急性高碳酸血症呼吸衰竭(AHRF)[2]。AHRF 的COPD 患者中,近半数在指标住院后的第1年不能存活,80%需要重新入院,近三分之二会出现另一种危及生命的事件[3]。在AHRF的情况下,标准药物治疗的唯一优化失败可能高达74%。除药物治疗外,2019年Gold 指南统计显示无创通气(NIV)治疗COPD 的成功率可达80%~85%[4]。NIV 是指没有任何管道进入气道的通气应用,即没有气管内插管或气管造口管。事实上NIV 可改善生命体征和气体交换,增加肺泡通气,还可减少患者的呼吸困难、插管需要、ICU 住院时间降低死亡率。然而,NIV 可能不能被很好地耐受,大约25%的受试者有NIV 的禁忌证[5]。经鼻高流量率疗(HFNT)是可用于增强通气,同时提供更高的氧浓度。HFNT 通过大口径鼻插管,以20~60 L/min 的流量,采用完全调节、加温和湿化的空气/ 氧气混合给患者吸氧[6]。HFNT 能减少鼻咽气道的解剖性死亡空间,改善大支气管和小气管的黏液纤毛清除能力,以及升高呼气末压。HFNT 形成显著依赖于血流的鼻咽间隙CO2洗出效应,可减少解剖死腔的通气,从而减少CO2潴留[7]。目前,关于HFNT 和NIV 的疗效,我们仍然需要调查是否所有患者都能从NIV 或HFNT治疗等受益,本研究就这一问题进行探讨。现报道如下:
1 资料与方法
1.1 数据检索 2 位研究者通过阅读摘要进行文章筛选。检索资料发表于建库至2020年4月,比较HFNT 组与NIV 组治疗COPD 合并高碳酸血症的随机对照实验(RCT)。具体检索方法:检索PubMed、万方数据、The Cochrane Library、EMbase、CBM、CNKI、VIP 等数据库。使用医学主题词和布尔策略的文本词进行搜索,并对以下3 类进行交叉搜索:(1) 通 气 方 式:high flow OR high-flow OR noninvasive OR non-invasive、高流量或无创通气;(2) 疾病:COPD OR chronic obstructive pulmonary disease、慢性阻塞性肺部疾病;(3)其他相关:结局或预后。我们将文献类型限制在RCT 中,只包括18 岁以上的成年患者。所有相关研究的参考书目和最近的综述文章都被扫描以确定额外的引用。在排除明显不相关的出版物之后,根据我们预先定义的纳入标准,对可能符合条件的文章进行进一步全文筛选。分歧以协商一致方式解决。
1.2 纳入标准 本研究纳入13 个RCT。研究对象为依据《中国慢性阻塞性肺疾病指南》[8]的COPD 合并高碳酸血症急性呼吸衰竭患者,入院后血气分析结果为动脉血氧分压(PaO2)<60 mm Hg,动脉血二氧化碳分压(PaCO2)>50 mm Hg;文章均与NIV 组和HFNT 组相关;观察指标包括血气指标如PaO2、PaCO2、氢离子浓度指数(pH)等,以及并发症发生情况。
1.3 排除标准 不足18 周岁;严重呼吸衰竭需要即刻气管插管:呼吸频率>40 次/min、严重低氧(高浓度吸氧下氧合指数<150 mm Hg、严重呼吸性酸中毒pH<7.25、意识障碍等);存在NIV 禁忌,包括口面部创伤、痰多排痰能力差、血流动力学不稳定等;短期预后不良;7 d 内死亡风险大;正在进行姑息性治疗;其他器官功能衰竭;气管切开;治疗依从性较差;两组之间没有进行比较;信息不完整;不符合纳入标准。
1.4 选定文献的质量评价 质量评价采用5.3 Cochrane 审稿人手册《RCT 质量标准》中对隐蔽性和致盲性的描述。
1.5 数据提取和统计处理 基本资料包括第一作者、发表年份、COPD 的治疗和病例数。观察指标包括血气分析和并发症指标,如PaO2、PaCO2、pH 等。统计数据采用RevMan 5.3 软件包进行提取。相对风险和95%置信区间用于二进制数据和标准平均差,95%可信区间用于连续数据,测试水平α=0.05。使用漏斗图来评估是否存在发表偏倚。
2 结果
2.1 检索结果及偏倚风险 根据预定义的检索策略,共筛选出11 项RCT[9~19],906 例。从偏倚风险综述中回顾作者对纳入研究的判断。使用无创呼吸机进行呼吸支持者451 例,使用高流量湿化氧疗机(新西兰fisher pike)进行高流量湿化氧疗者455 例。见图1。

图1 检索结果及偏倚风险
2.2 HFNT 组与NIV 组治疗后12 h-PaO2比较 4个研究[10~11,14,17]报告了指标12 h-PaO2,各研究间无异质性(P=0.16,I2=42%),采用固定效应模型进行分析。结果显示两组比较,差异有统计学意义[SMD=3.45,95%CI(1.73,5.17),P<0.000 1],HFNT 组在治疗急性呼吸衰竭12 h-PaO2方面有优势。见图2。
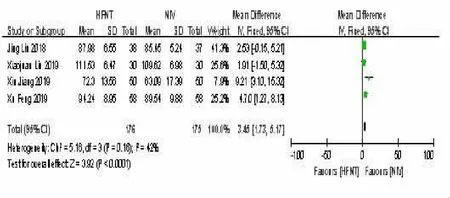
图2 HFNT 组与NIV 组治疗后12 h-PaO2 比较
2.3 HFNT 组与NIV 组治疗后12 h-PaCO2比较 4个研究[10~11,14,17]报告了指标12 h-PaCO2,各研究间有异质性(P<0.000 01,I2=90%),采用随机效应模型进行分析。结果显示两组比较,差异无统计学意义[MD=-0.02,95%CI(-5.02,4.98),P=0.99]。见图3。
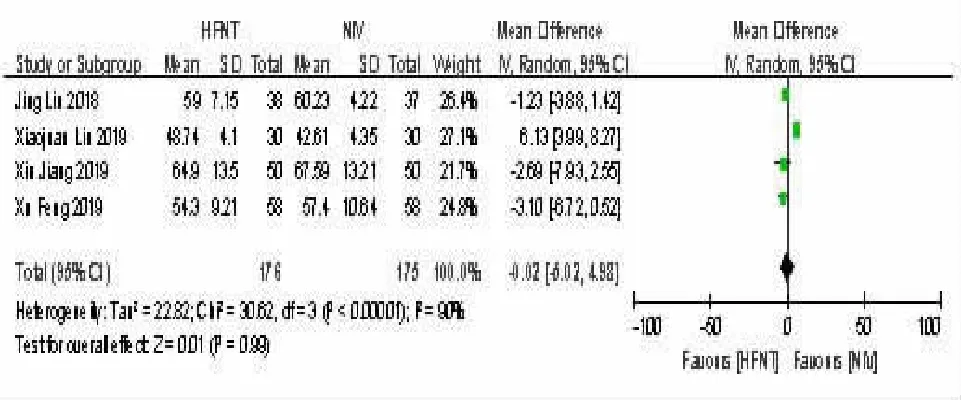
图3 HFNT 组与NIV 组治疗后12 h-PaCO2 比较
2.4 HFNT 组与NIV 组治疗后24 h-PaO2比较 7项研究[9~11,13,15~16,18]比较了HFNT 组和NIV 组的24 h-PaO2水平。各研究间异质性差异检验(P=0.11,I2=43%),差异无统计学意义,可以采用固定效应模型进行分析。结果表明,HFNT 组与NIV 组之间差异无统计学意义 [MD=0.51,95%CI(-0.82,1.85),P=0.45]。见图4。
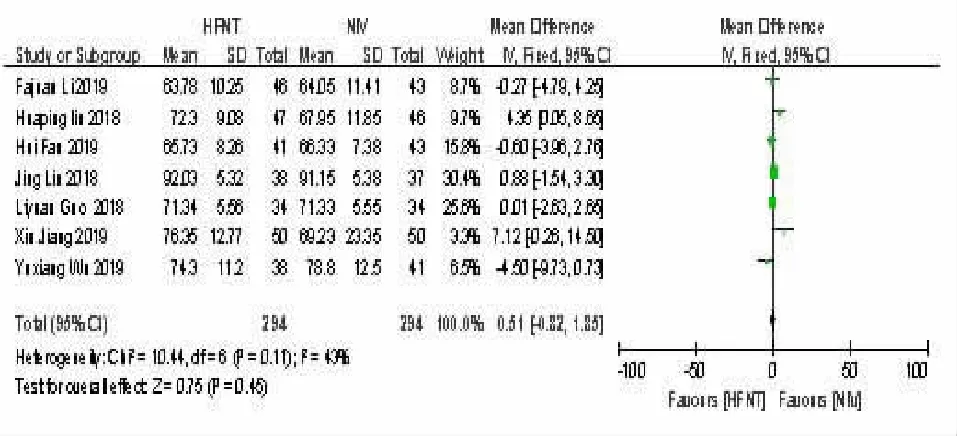
图4 HFNT组与NIV 组治疗后24 h-PaO2 比较
2.5 HFNT 组与NIV 组治疗后24 h-PaCO2比较 8项 研 究[9~11,13,15~16,18]比 较 了HFNT 组 和NIV 组 的24 h-PaCO2水平。各研究间异质性差异检验(P=0.41,I2=3%),差异无统计学意义,可以采用固定效应模型进行分析。结果表明,HFNT 组与NIV 组之间差异无统计学意义[MD=-0.68,95%CI(-1.66,0.30),P=0.17]。见图5。
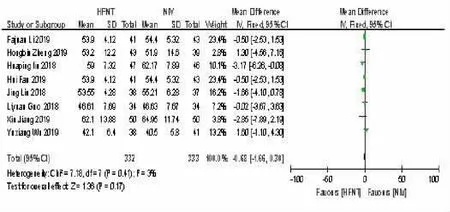
图5 HFNT 组与NIV 组治疗后24 h-PaCO2 比较
2.6 HFNT 组与NIV 组治疗后24 h-pH 比较 在本研究中6 个研究[10~11,13,15~16,18]报告了24 h-pH 指标,各研究间有异质性(P=0.03,I2=60%),采用随机效应模型进行分析。结果显示HFNT 组与NIV 组比较,差异无统计学意义[MD=-0.00,95%CI(-0.02,0.02),P=0.86]。见图6。

图6 HFNT 组与NIV 组治疗后24 h-PH 比较
2.7 HFNT组与NIV 组治疗后48 h-PaO2比较 本研究中,4 项研究[13~15,18]对HFNT组与NIV 组的48 h-PaO2水平进行了比较。各研究间进行异质性差异检验(P=0.12,I2=48%),比较发现,差异无统计学意义。因此,我们采用固定效应模型进行分析。治疗后,HFNT 组48 h-PaO2值高于NIV 组。在AHRF 患者中,HFNT 组与NIV 组的48 h-PaO2值比较,差异有统计学意义 [MD= 2.35,95%CI(0.67,4.02),P=0.006]。见图7。
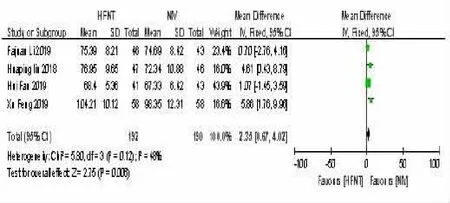
图7 HFNT组与NIV 组治疗后48 h-PaO2 比较
2.8 HFNT 组与NIV 组治疗后48 h-PaCO2比较本研究中,5 项研究[13~15,18~19]比较了HFNT组和NIV组的48 h-PaCO2水平。各研究间的异质性差异检验(P=0.007,I2=71%)具有统计学意义。因此,我们采用随机效应模型进行分析。治疗后,HFNT 组48 h-PaO2值高于NIV 组。在AHRF 患者中,HFNT 组与NIV 组差异有统计学意义 [MD=-2.74,95%CI(-5.26,-0.02),P=0.03]。见图8。
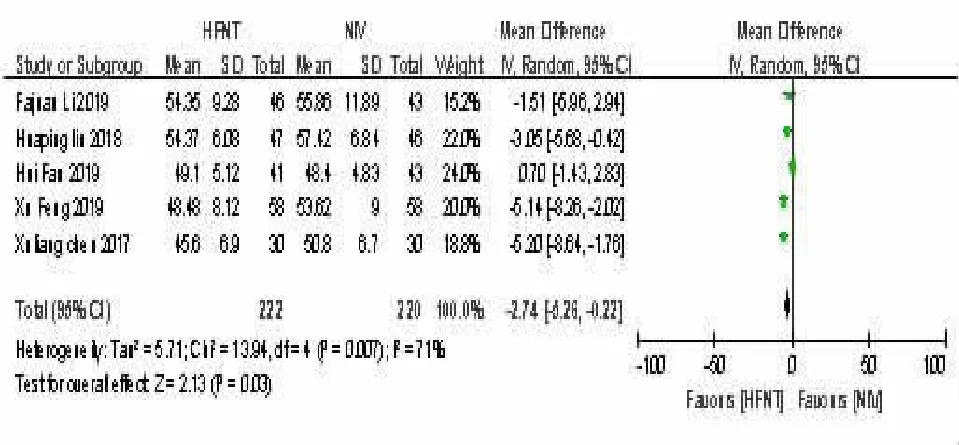
图8 HFNT组与NIV 组治疗后48 h-PaCO2 比较
2.9 HFNT组与NIV 组治疗后48 h-PH 比较 本研究中有3 项研究[13,15,18]比较了HFNT组与NIV 组的48 h-pH 水平。不同研究间的异质性差异检验(P=0.25,I2=28%),差异无统计学意义。因此,我们采用固定效应模型进行分析。结果表明,HFNT 组与NIV组之间差异无统计学意义[MD=0.02,95%可信区间(-0.00,0.04),P=0.10]。见图9。

图9 HFNT组与NIV 组治疗后48 h-PH 比较
2.10 HFNT 组与NIV 组治疗后72 h-PaO2比较本研究中有3 项研究[11,15~16]比较了HFNT组与NIV组的72 h-PaO2水平。各研究间异质性差异检验(P=0.88,I2=0%),差异无统计学意义,可以采用固定效应模型进行分析。结果表明,HFNT 组与NIV 组之间差异无统计学意义[MD=0.64,95%可信区间(-1.51,2.79),P=0.56]。见图10。
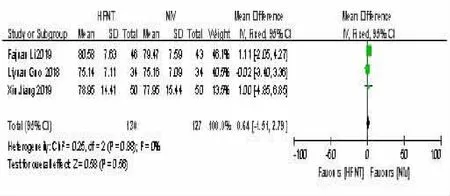
图10 HFNT组与NIV 组治疗后72 h-PaO2 比较
2.11 HFNT组与NIV 组治疗后72 h-PaCO2比较4 项 研 究[11~12,15~16]比 较 了HFNT 组 和NIV 组 的72 h-PaCO2水平。研究间异质性差异检验(P=0.09,I2=53%)差异有统计学意义。因此,我们采用随机效应模型进行分析。结果表明,HFNT 组与NIV 组之间差异无统计学意义 [MD=-0.50,95%可信区间(-2.42,1.43),P=0.61]。见图11。
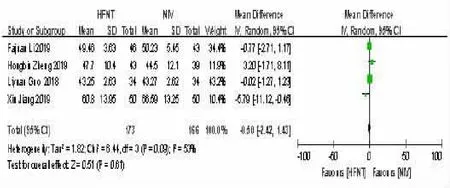
图11 HFNT 组与NIV 组治疗后72 h-PaCO2 比较
2.12 HFNT组与NIV 组治疗后72 h-pH 比较 3项研究[11,15~16]比较了HFNT组与NIV 组的72 h-pH水平。不同研究间的异质性差异检验(P=0.06,I2=80%),差异具有统计学意义,可以采用随机效应模型进行分析。结果表明,HFNT 组与NIV 组之间差异无统计学意义[MD=-0.02,95%可信区间(-0.04,0.01),P=0.16]。见图12。
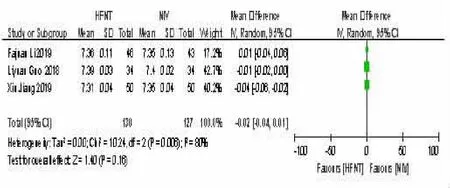
图12 HFNT 组与NIV 组治疗后72 h-pH 比较
2.13 发表偏倚 本研究包含11 篇文章[9~19],用乞讨的漏斗图评估出版偏倚。结果表明,观测指标的漏斗图基本上是对称的,漏斗图的形状并没有显示出任何明显的不对称性。结果显示没有任何发表偏见的证据。见图13。

图13 漏斗图
3 讨论
COPD 急性加重以呼吸系统症状突然加重、呼吸功能减退、预后差为特征[20]。COPD 中度至重度加重的患者经常发生急性呼吸衰竭,这种情况通常需要急诊和住院治疗。国家指南推荐COPD 急性进行性加重和呼吸衰竭患者采用NIV 作为治疗的附加模式[21]。NIV 已被证明可降低插管率并提高需要通气支持COPD 患者的生存率,建议将其用于Ⅱ型呼吸衰竭的COPD 患者治疗中[22]。然而,NIV 存在不足之处,如舒适性降低、患者与呼吸机的交互和同步性差,这往往很难被识别和管理[23]。近年来HFNT在稳定和加重COPD 患者中的应用越来越多[24]。
本研究Meta 分析结果显示,12 h 和48 h 后,HFNT 组PaO2水平高于NIV 组。HFNT组在48 h 时的PaCO2水平高于NIV 组。两组治疗后12 h-PaCO2、24 h-PaO2、24 h-PaCO2、24 h-pH、48 h-pH、72 h-PaO2、72 h-PaCO2、72 h-pH 相比较,差异无统计学意义。
NIV 已被证明是一种有效的呼吸支持技术,可改善气体交换,减少COPD、急性心源性肺水肿和钝性胸部创伤患者的插管需求,降低病死率[25]。Plant等[26]研究具有里程碑意义,研究包括236 名患者,其中一半接受了标准治疗和额外的NIV,结果显示,早期在普通病房中对轻度和中度酸中毒的COPD 患者使用NIV,可以快速改善生理变量,降低有创机械通气的需要和住院死亡率。NIV 治疗急性呼吸衰竭,可处理气体交换异常,减少呼吸困难迹象及副呼吸肌的活动[27]。然而,NIV 不耐受是一种频繁发生的情况,它增加了NIV 失败率、插管率和总死亡率[28]。此外,因为患者不适感和不良反应频繁发生在使用过程中,如皮肤损伤、空气泄漏、幽闭恐惧症等,导致患者的忍耐力较差。
HFNT是一种新颖的氧疗方法,具有良好的耐受性。理论上HFNT 适用于COPD 患者,因为它可以提供较高的气流,但吸入气中的氧合指数(FiO2)水平相对较低,可以产生较小的正平均气道压力,缓解呼吸窘迫,减少呼吸功。HFNT可以持续地从上呼吸道排出二氧化碳(冲洗鼻咽死腔),减少死腔,允许更有效的肺泡通气。HFNT的有益效果包括:输送高流量,更好地匹配患者的峰值吸气流量,最终使设置FiO2得以实施;在气道内提供少量正压,以增加呼气末肺容积;冲洗鼻咽死腔,以加强二氧化碳的清除;有良好的耐受性和舒适性[29~31]。多项研究表明,与常规氧疗相比,HFNT 改善了急性低氧性呼吸衰竭患者的呼吸做功和呼吸模式。由长期治疗引起的面部皮肤破损是比较常见的,也会增加NIV 的不耐受。此外,通过鼻孔释放温暖、湿润的气体,避免了NIV口罩对面部皮肤施加压力所产生的不适,HFNT 的耐受性比NIV 好,可以连续使用较长时间。
综上所述,使用鼻插管以预先设定的FiO2比例输送高流速的加热和增湿气体是传统氧疗的一种有吸引力的替代方案,而且可能替代NIV。
