二甲双胍联合胰岛素改善妊娠期糖尿病患者妊娠结局的机制研究
2022-04-04杨秀莲
杨秀莲
惠州市第三人民医院妇产科,广东惠州 516000
近几年,随着居民生活方式改变,肥胖女性逐渐增多及平均生育年龄不断增大,妊娠糖尿病(gestational diabetes mellitus, GDM)的发病率也有所增长,相关数据调查显示,我国GDM 发病率为1.31%~3.75%[1-2]。GDM 与剖宫产、巨大儿及胎儿窘迫等不良妊娠结局密切相关[3]。因此,积极控制血糖对改善GDM 妊娠结局有重要意义。临床治疗GDM 以胰岛素为首选药物,但降糖效果欠佳,易引起低血糖,需进一步优化治疗方案。二甲双胍作为胰岛素增敏剂,治疗GDM 效果理想,安全可靠。以往临床研究多集中在二甲双胍联合胰岛素对GDM 患者妊娠结局的影响,缺乏对其作用机制的研究。鉴于此,本研究纳入2015 年1 月—2021 年10 月惠州市第三人民医院收治的78 例GDM 患者为研究对象,并进行分组观察,旨在探索二甲双胍与胰岛素联合治疗GDM 的效果,并探索其作用机制,现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的78 例GDM 患者为研究对象,经随机数表法分为两组。观察组39 例,年龄26~35 岁,平均(30.07±2.35)岁;孕周25~32 周,平均(28.14±2.33)周。对照组39 例,年龄24~36 岁,平均(29.52±2.18)岁;孕 周25~32 周,平均(27.89±2.18)周。两组患者临床资料比较,差异无统计学意义(P>0.05),具有可比性。患者及家属自愿参与,并签署知情同意书,本研究经医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①符合GDM 诊断标准[4];②单胎妊娠;③既往无其他内分泌疾病;④既往无DM 家族史。
排除标准:①近4 周未服用过影响本研究结果的药物者;②伴恶性肿瘤者;③合并甲状腺、高血压、慢性感染性疾病者;④合并人体重要脏器(心、肾、肝等)功能障碍者;⑤凝血功能异常者。
1.3 方法
两组患者均给予饮食宣教,合理用餐,适当运动。对照组患者晚餐前30 min,皮下注射胰岛素(国药准字S20153001,规格:3 mL∶300 U),初始剂量0.2 IU/kg,之后根据患者血糖水平调整用药剂量,1 次/d。观察组在胰岛素用药基础上口服二甲双胍(国药准字H20060226,规格:0.5 g),0.5 g/次,2 次/d。两组均用药至胎儿娩出停药。
1.4 观察指标
①实验室指标:分别与用药前和用药后(分娩前1 周)采集清晨空腹静脉血(禁食>8 h)3 mL,用葡萄糖氧化酶法检测空腹血糖(fasting plasma glucose, FPG)和餐后2 h 血糖(2 h postprandial blood glucose, 2 hPG),用高压液相色谱仪检测糖化血红蛋白(glycated hemoglobin, HbA1c)。采用酶联免疫吸附试验检测胰高血糖素样肽-1(glucagon-like peptide-1, GLP-1)、脂肪因子网膜素-1(omentin-1)、胱抑素C(cystain C, Cys-C)、同型半胱氨酸(homocysteine, Hcy),计算胰岛素抵抗指数(insulin resistance index, HOMA-IR)指标。②妊娠结局:记录两组患者剖宫产、羊水过多发生率。③新生儿结局:记录早产、巨大儿和新生儿窘迫发生率。
1.5 统计方法
采用SPSS 21.0 统计学软件处理数据,符合正态分布的计量资料以(±s)表示,对比采用t检验;计数资料以频数和百分比(%)表示,组间差异比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者用药前后患者血糖指标对比
用药前,两组患者的FPG、2 hPG 和HbA1c 比较,差异无统计学意义(P>0.05);用药后,两组血糖指标均降低,且观察组指标明显低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者用药前后血糖指标对比(±s)

表1 两组患者用药前后血糖指标对比(±s)
注:用药前后,同组比较,*P<0.05;用药后,观察组与对照组比较,#P<0.05
2.2 两 组 患 者 用 药 前 后omentin-1、GLP-1 及HOMA-IR 水平对比
用药前,两组患者的omentin-1、GLP-1 及HOMA-IR 比较,差异无统计学意义(P>0.05);用药后,两组患者的omentin-1 和GLP-1 升高,HOMA-IR降低,且观察组指标改善较对照组明显,差异有统计学意义(P<0.05),见表2。
表2 两组患者用药前后omentin-1、GLP-1 及HOMA-IR 水平对比(±s)
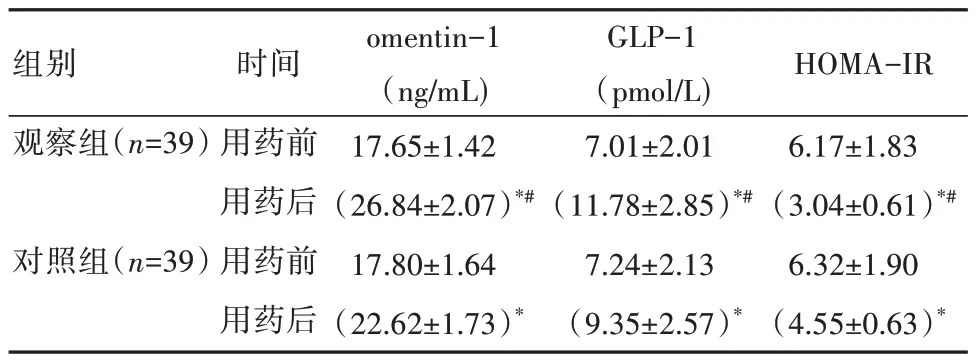
表2 两组患者用药前后omentin-1、GLP-1 及HOMA-IR 水平对比(±s)
注:用药前后,同组比较,*P<0.05;用药后,观察组与对照组比较,#P<0.05
HOMA-IR 6.17±1.83(3.04±0.61)*#6.32±1.90(4.55±0.63)*组别观察组(n=39)对照组(n=39)时间用药前用药后用药前用药后omentin-1(ng/mL)17.65±1.42(26.84±2.07)*#17.80±1.64(22.62±1.73)*GLP-1(pmol/L)7.01±2.01(11.78±2.85)*#7.24±2.13(9.35±2.57)*
2.3 两组患者用药前后Cys-c 和Hcy 水平对比
用药前,两组Cys-C 和Hcy 水平比较,差异无统计学意义(P>0.05);用药后,两组Cys-C 和Hcy 水平均下降,且观察组改善较对照组更明显,差异有统计学意义(P<0.05),见表3。
表3 两组患者用药前后Cys-C 和Hcy 水平对比(±s)
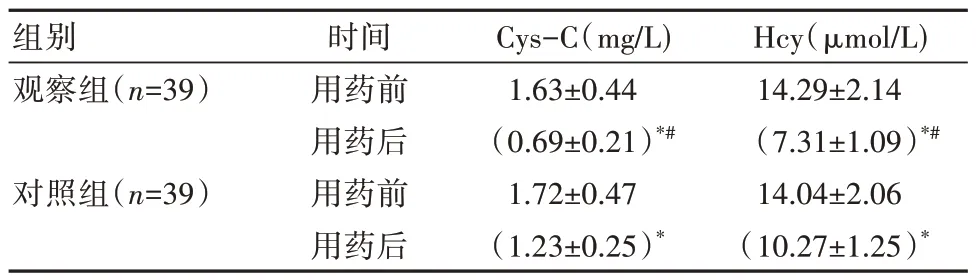
表3 两组患者用药前后Cys-C 和Hcy 水平对比(±s)
注:用药前后,同组比较,*P<0.05;用药后,观察组与对照组比较,#P<0.05
2.4 两组患者妊娠结局对比
观察组羊水过多发生率为2.56%(1/39),与对照组的20.51%(8/39)相比明显更低,差异有统计学意 义(χ2=4.522,P=0.033);观 察 组 剖 宫 产 率 为20.51%(8/39)与对照组的43.59%(17/39)相比,明显降低,差异有统计学意义(χ2=4.768,P=0.029)。
2.5 两组新生儿结局对比
观察组早产率为7.69%(3/39),与对照组的28.21%(11/39)相比明显更低,差异有统计学意义(χ2=5.571,P=0.018);观察组巨大儿发生率为2.56%(1/39),明显低于对照组的23.08%(9/39),差异有统计学意义(χ2=7.341,P=0.007);观察组新生儿窘迫发生率为5.13%(2/39),明显低于对照组为25.64%(10/39),差异有统计学意义(χ2=6.303,P=0.012)。
3 讨论
胰岛素是国家食品药品监督管理局(China Food and Drug Administration, CFDA)推荐治疗GDM的首选药物,其疗效已受到临床认可[5]。由于GDM有别于传统糖尿病,因此在控制血糖的同时,应尽可能降低对胎儿的影响[6]。韩金芳等[7]的研究指出,胰岛素治疗GDM 有药效长久,不良妊娠结局发生率低的优点。但其给药方式为每日分次皮下注射,操作不便,且易引起血压波动,血糖飘移及低血糖发生风险高,安全性未达预期。二甲双胍属胰岛素增敏剂,该药通过增强周围组织对胰岛素敏感性,提高胰岛素介导的葡萄糖利用以及非胰岛素依赖组织对葡萄糖的利用,同时抑制肝糖原异生及肠壁细胞对葡萄糖的摄取,最终降低人体血糖水平。黄保华等[8]的研究显示,单用生物合成人胰岛素注射液治疗后的GDM 患者FBG、2 hPG 和HbA1c 指标分 别 为(6.6±0.6)mmol/L、(7.6±0.7)mmol/L、(6.2±0.6)%,而加用二甲双胍治疗的患者FBG(5.2±0.5)mmol/L、2 hPG(6.3±0.3)mmol/L 和HbA1c(5.6±0.2)%指标明显更低(P<0.05),单用生物合成胰岛素治疗的巨大儿发生率为16.0%,早产儿发生率为18.0%,联合二甲双胍的巨大儿发生率为2.0%,早产儿发生率为为4.0%,差异有统计学意义(P<0.05)。本研究中,观察组用药后FPG 为(5.21±0.31)mmol/L、2 hPG 为(7.31±0.63)mmol/L 和HbA1c 为(6.04±0.55)%,与 对 照 组FPG(6.24±0.36)mmol/L、2 hPG(8.93±0.74)mmol/L、HbA1c(7.16±0.60)%比较进一步降低(P<0.05),提示二甲双胍联合胰岛素治疗GDM 较单用胰岛素血糖控制效果更理想。分析原因是二药联合用药可起到协同增强作用,减轻胰岛素抵抗,同时抑制肠道吸收葡萄糖,改善胰岛细胞组织功能,减少肝脏输出葡萄糖,进一步降低血糖指标水平。
HOMA-IR 是评估胰岛素抵抗程度的敏感指标,正常生理状态下,HOMA-IR 为1,随着胰岛素抵抗程度增高,HOMA-IR 值随之提高[9]。潘宝龙等[10]的研究指出,omentin-1 参与了GDM 的发病及发展,主要表现为omentin-1 降低。贺鑫等[11]的研究显示,GDM 患者GLP-1 水平较正常孕妇降低,且GDM患者GLP-1 水平与HOMA-IR 呈负相关。本研究中,观察组用药后omentin-1 和GLP-1 较对照组明显升高,HOMA-IR 较对照组明显降低(P<0.05),提示二甲双胍联合胰岛素治疗GDM 能进一步改善患者血清细胞因子,推测这也是血糖指标得到进一步控制的原因之一。
徐瑾等[12]的研究证实,GDM 患者用二甲双胍联合胰岛素治疗后Hcy 水平下降,巨大儿、早产儿、妊娠高血压疾病发生率降低(P<0.05)。Cys-C 可促进炎症因子表达,在GDM 血管损害中发挥重要作用,亦参与GDM 发病过程。研究指出,Hcy、Cys-C 与GDM 不良妊娠结局相关,不良妊娠结局产妇血清Cys-C、Hcy 水平均高于妊娠结局良好的产妇(P<0.05)[13-14]。武春艳等[15]的通过持续泵入胰岛素治疗高龄GDM,结果发现患者血糖控制效果突出,同时降低了患者血清Hcy、Cys-C 指标水平,减少低血糖发生,且改善了母婴结局。本研究证实,观察组用药后Hcy、Cys-C 水平均显著低于对照组(P<0.05),同时观察组羊水过多、剖宫产发生率为2.56%、20.51%,明显低于对照组的20.51%、43.59%(P<0.05),观察组早产、巨大儿和新生儿窘迫发生率分别为7.69%、2.56%、5.13%,与对照组28.21%、23.08%、25.64%比较,明显降低(P<0.05),提示二甲双胍联合胰岛素能下调Cys-C、Hcy 指标,优化妊娠结局和新生儿结局。
综上所述,针对GDM 患者,采用二甲双胍联合胰岛素治疗能有效控制血糖,改善妊娠结局,分析作用机制可能是通过调节omentin-1、GLP-1 水平,来减轻胰岛素抵抗,进一步降低血糖水平,抑制Cys-C 和Hcy 表达,降低不良妊娠结局风险,优化妊娠结局和新生儿结局。
