经腹部浅表超声检查对急性阑尾炎患者检出率的影响
2022-04-01高杰
高 杰
濮阳市人民医院超声科(濮阳 457000)
急性阑尾炎是病情变化复杂的急腹症,快速诊断是确保治疗效果的必要措施,与腹腔镜检查、血尿常规检查等方案相比,超声检查在诊断准确率、检查速度上具有明显优势。腹部超声及浅表超声是超声检查常用方式,其中腹部超声优势在于穿透能力强,可扫描阑尾全长,有助于发现病灶;浅表超声优势则在于具有较高分辨率,对提高诊断准确率有积极作用。相关研究指出,腹部超声及浅表超声联合应用对提高疾病符合率有明显帮助[1]。本研究选取我院疑似急性阑尾炎患者,均行腹部及浅表超声,旨在分析其临床应用价值。
1 资料与方法
1.1 一般资料
选取濮阳市人民医院2018年12月—2020年6月疑似急性阑尾炎患者146例,其中男93例,女53例;年龄23~69岁,平均(46.11±10.54)岁;病程1.8~14.2 h,平均(8.06±2.73)h。
1.2 选取标准
纳入标准:初步诊断为急性阑尾炎;合并右下腹疼痛、发热、白细胞计数提高等症状;均经手术病理证实结果;临床资料完善;患者知情本研究并签署同意书。排除标准:检查不配合;认知功能异常;既往精神疾病史;伴有其他腹腔病变。
1.3 方法
仪器选择飞利浦彩色超声诊断仪。腹部超声扫描:探头频率2~5 MHz,取仰卧位,逐级增加压力,由右中下腹缓慢移动到右下腹,辨明阑尾位置,对右下腹疼痛处进行详细扫描,同时对左下腹腔、下腹部盆腔进行扫描,通过纵切、横切、斜切手法分析阑尾面积、走向、管腔、与周围组织关系,明确是否存在肠间隙积液、大网膜包裹等情况。浅表超声扫描:探头频率6~13 MHz,扫描回盲区,探头两端施加压力(依据脂肪厚度不同适当加压),将周围组织推开后排出肠管内多余气体,仔细观察寻找阑尾可疑声像,分析细微变化,若存在阑尾周围积液、腔内积液等情况,测量阑尾直径后检测阑尾周围血流部分,采集详细图像。
1.4 诊断标准
腔内闭塞或存在粪石影;阑尾区存在囊实性包块,且存在积液;阑尾区压痛,阑尾肿大;阑尾壁增厚,管腔表现为靶环状。
1.5 观察指标
①腹部浅表超声单独及联合诊断效能;②腹部浅表超声单独及联合对不同类型急性阑尾炎检出率;③不同类型急性阑尾炎影像学分析。
1.6 统计学分析
通过SPSS 22.0处理数据,计数资料以n(%)表示、行χ2检验,检验标准α=0.05。
2 结 果
2.1 诊断四格表
以术后诊断为金标准,146例疑似急性阑尾炎患者中阳性87例,阴性59例;腹部超声检出阳性80例,阴性66例;浅表超声检出阳性91例,阴性55例;腹部浅表超声检出阳性86例,阴性60例,见表1。

表1 诊断四格表
2.2 诊断效能
腹部浅表超声诊断准确度、灵敏度、特异度高于腹部超声及浅表超声单独诊断,漏诊率、误诊率低于腹部超声及浅表超声单独诊断(P<0.05),见表2。

表2 诊断效能
2.3 不同类型急性阑尾炎检出率
腹部浅表超声对不同类型急性阑尾炎总检出率高于单独检查(P<0.05),见表3。
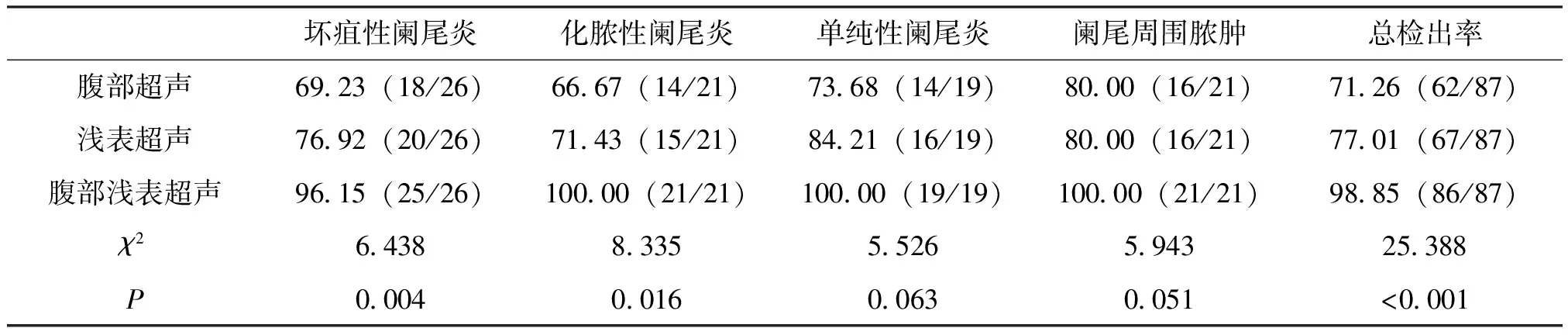
表3 不同类型急性阑尾炎检出率
2.4 不同类型急性阑尾炎影像学分析
①急性坏疽性阑尾炎:阑尾肿胀,形态结构异常,阑尾壁增厚且不均匀,各层结构模糊,浆膜线中断、不连续,可见积脓性梗阻,腔内压力上升,阑尾末端呈杵状、较饱满,外径为11~20 mm,平均(15.48±2.06)mm;腔内为密集点状回声,存在浑浊液体回声;阑尾与周围存在一定粘连,升结肠及盲肠存在一定扩张,盲肠内可见液体及气体声像,阑尾周围可见环状液性暗区,血流信号稀疏。②急性化脓性阑尾炎:阑尾加粗,阑尾壁增厚,阑尾横切面表现为类似靶环的同心圆特征,外径8~14 mm,平均(10.96±1.35)mm;边界不清晰,存在囊状低回声,腔内回声密集点状分布,呈现为稍弱或稍强,部分可见团状强回声是由于腔内存在粪石;系膜淋巴结增大,肠壁血流信号呈环绕装,且信号较多。③急性单纯性阑尾炎:图像清晰,阑尾增粗,层次分明,黏膜下增厚明显,直径6~13 mm,平均(8.63±1.18)mm;存在强回声,横切为同心圆,纵切为腊肠形,管内存在粪石类回声。④阑尾周围脓肿:难以显示正常阑尾形态及结构,辨认困难,表现为混合性团块,难以确认阑尾正常形态,边界不清晰,气体及粪石的强回声混杂,团状一侧或中心存在断续增粗的管状回声。
3 讨 论
急性阑尾炎是临床最常见急腹症,快速、准确诊断是确保治疗方案实施的必要前提,避免延误治疗时机造成更大损伤。急性阑尾炎诊断准确率、时效性在诊疗中占有重要地位,目前临床急性阑尾炎仍存在一定误诊风险,误诊率可达4%,影响后续治疗[2]。急性阑尾诊断需与输卵管妊娠、胸膜炎、肺炎等多种疾病鉴别,由于临床症状相似,通过影像学检查提高检出率具有重要临床意义。同时急性阑尾炎具有不同类型,对不同类型阑尾炎进行鉴别同样是确保治疗效果的必要条件。
阑尾炎临床表现多样,但其主要症状无特异性,临床诊断具有一定误诊、漏诊风险。超声检查是现代诊疗常用影像学检查方案,借助超声波在人体内器官的反射进行观察,具有经济性高、无创、检查迅速等优势,应用范围广泛。超声检查是急性阑尾炎等急诊疾病的首选检查方案,其中腹部超声临床应用最多,腹部探头穿透力强,具有探测范围广、程度深等优势,可显示阑尾全长,便于明确病变范围,有助于临床诊断[3- 4]。腹部超声局限性在于分辨率偏低,难以有效显示阑尾壁层结构,对管壁回声结构变化收集困难。因此,单独通过腹部超声诊断急性阑尾炎存在一定局限性,尤其对阑尾位置表浅、发病时间短、炎症反应较轻患者难以清晰显示。相较于腹部超声,浅表超声优势在于分辨率高,通过增加发射频率而大幅提高声像清晰度及分辨率,有助于进一步诊断。浅表超声可清晰显示急性阑尾炎阑尾壁层次,明确阑尾壁结构,检查管腔内部状况,鉴别阑尾坏死组织脱落、粪石等情况,明确阑尾积液情况,有助于鉴别急性阑尾炎类型[5- 6]。浅表超声具有较高适用性,且操作简便,可清晰显示增粗阑尾及周围肠管,鉴别坏死脱落组织及粪石差异,便于观察阑尾所致的积液渗出,对黏膜层增厚不明显的细小阑尾同样有较高检出率。因此,浅表超声在图像清晰度、分辨率方面优于腹部超声。但浅表超声局限性在于穿透能力较弱,对右下腹积气、部分脂肪层较厚、异位阑尾患者难以有效检查,且易受右下腹积气状况影响,而降低诊断准确率。浅表超声可弥补腹部超声分辨率的不足,二者结合优势互补,有助于提高检出率[7]。有学者指出,小儿肠套叠应用腹部超声联合浅表超声检查具有较高准确率,可明显降低误诊率,有助于为临床诊疗提供可靠依据[8]。另有研究证实,浅表超声有助于提高单独腹部超声的诊断效果,减少漏诊情况[9]。本研究结果显示,腹部浅表超声诊断准确度、灵敏度、特异度高于腹部超声及浅表超声单独诊断,漏诊率、误诊率低于腹部超声及浅表超声单独诊断(P<0.05),提示腹部浅表超声诊断急性阑尾炎患者,在诊断效能方面具有明显优势。
进一步分析腹部浅表超声对不同类型阑尾炎的检出情况,发现腹部浅表超声对不同类型急性阑尾炎总检出率高于单独检查(P<0.05),说明腹部浅表超声有助于提高不同类型阑尾炎检出率。需说明的是,本研究中腹部浅表超声检查对急性单纯性阑尾炎、阑尾周围脓肿检出率与单独检查三组间比较无明显差异,其原因与本研究所选病例偏少有关。分析不同类型阑尾炎超声检查结果,显示急性单纯性阑尾炎回声强、阑尾增粗,横切面为同心圆;急性化脓性阑尾炎存在阑尾增粗特点,且同心圆特征更明显;急性坏疽性阑尾炎阑尾结果异常,阑尾壁厚度不均匀;阑尾周围脓肿患者无法正常显示阑尾结构、形态,表现为混合性团块,边界不清晰,回声混杂。同时需注意,不同患者病变程度、发病时间、病灶位置存在差异,患者体型、肠道通气情况均可能对检查结果造成一定影响,通过联合检查方式有助于弥补单一检查的不足,最大程度降低漏诊风险,提高诊断准确率。在进行急性阑尾炎鉴别诊断时,应排除肾盂肾炎、消化道穿孔、输尿管结石、粘连性肠梗阻、回盲肠肿瘤等疾病,女性患者还应鉴别输卵管妊娠、卵巢囊肿破裂,小儿还应区分肠系膜淋巴结炎,避免造成误诊。另外,为提高急性阑尾炎诊断准确率,检查时医护人员应嘱患者排空膀胱,以腹部探头探查右下腹,即可显示多数病变阑尾,通过逐步按压方式推开阑尾肠管内气体,有助于阑尾影像显示;对部分腹肌紧张患者,可指导进行下肢微屈,以提高阑尾显示率。
综上,腹部浅表超声应用于急性阑尾炎诊断,可提高诊断准确度、灵敏度、特异度,降低漏诊率及误诊率,对提高不同类型急性阑尾炎检出率有积极作用,可收集患者详细声像信息,为临床治疗方案制定提供方向。
